2015 год № 4
Обзоры литературы
2КГБОУ ДПО "Институт повышения квалификации специалистов здравоохранения" министерства здравоохранения Хабаровского края, 680009, ул. Краснодарская, 9, тел. 8-(4212)-72-87-37, e-mail: nauch2@ipksz.khv.ru, г. Хабаровск
Резюме:
Ключевые слова:
2Postgraduate institute for public health workers, Khabarovsk
Summary:
Key words:
Введение |
 |
 |
Атеросклероз (АС) - заболевание с поражением артерий эластического типа (аорты, подвздошных сосудов), а также крупных и средних артерий мышечного типа (коронарных, сонных, внутримозговых, артерий нижних конечностей), проявляющееся уплотнением сосудистой стенки и образованием атеросклеротических бляшек [3, 6, 24]. АС брахиоцефальных сосудов (БЦС) - состояние с высоким сосудистым риском развития церебральных катастроф, прогрессирования хронической недостаточности мозгового кровообращения (дисциркуляторной энцефалопатии) и определяющее медико-социальную значимость инсульта и его последствий, оказываемых существенное влияние на демографические показатели и качество жизни пациентов [9, 17, 18, 25].
Обсуждение
|
 |
 |
АС БЦС выявляют с помощью ультразвукового исследования (УЗ), прежде всего, в виде локального утолщения внутренней (интима) и средней (медиа) оболочек артерий в сочетании с эхогенными образованиями, выступающими в просвет сосуда [9, 14, 15]. Установлено, что в норме по мере старения утолщение внутренней и средней оболочек общей сонной артерии (ОСА) в соответствии с их измерениями в участках, свободных от бляшек, линейно увеличивается от 0,48 см в возрасте 40 лет до 1,02 см к 100 годам [15]. Измерения внутренней и средней оболочек СА производят раздельно, как по ходу ОСА, так и в бульбарной части, а также в проксимальном отрезке внутренней СА (ВСА). Считают, что отношение толщины интима-медиа (ТИМ), равное или превышающее 0,9 см, может свидетельствовать об отклонении от нормы и с большой вероятностью указывает на наличие бляшки [7, 13].
По данным Международного консенсуса по ТИМ 2006-2010 годов [21] АС бляшкой признают локальное утолщение стенки, имеющее следующие характеристики: 1. Величину ТИМ 1,5 мм и выступающее в просвет артерии; 2. Высоту на 0,5 мм больше величины ТИМ прилегающих участков артерий; 3. Высоту на 50 % больше величины ТИМ прилегающих участков артерий.
По данным Методических рекомендаций по исследованию артериального русла у пациентов с АГ [11] верхняя граница ТИМ у здоровых людей составляет: у женщин до 40 лет - 0,7 мм; 40-50 лет - 0,8 мм; старше 50 лет - 0,9 мм; у мужчин до 45 лет - 0,7 мм; 45-60 лет - 0,8 мм; старше 60 лет - 0,9 мм.
Наиболее распространенной является УЗ-классификация АС бляшек, предложенная G. Geroulakos, et al. [19] и нашедшая применение в международном многоцентровом исследовании по протоколу "Asymptomatic Carotid Stenosis and Risk of Stroke" (ACSRS). Данная классификация выделяет 5 типов АС бляшек каротидной локализации: Тип 1. Однородные эхонегативные (мягкие) бляшки с наличием (или без) эхопозитивной (плотной) покрышки; Тип 2. Преимущественно эхонегативные бляшки с более чем 50 % эхопозитивными включениями; Тип 3. Преимущественно эхопозитивные бляшки с более чем 50 % эхонегативными включениями; Тип 4. Однородные эхопозитивные (плотные) бляшки; Тип 5. Бляшки, которые невозможно классифицировать в связи с тем, что обширная кальцификация создает интенсивную акустическую тень.
Классификация бляшек по УЗ-критериям эхогенности - способ объективный, но не популярный среди клиницистов. Для сосудистых хирургов, прежде всего, важна информация об эмболоопасности атеромы, осложненности бляшки, ее морфологии. В этой связи все более популярными являются неультразвуковые термины в УЗ-заключениях. Исходя из этого предлагают УЗ-классификацию атером, объединяющую их привычные УЗ-характеристики и данные о клинической значимости [14]: 1. Стабильная (гомогенная, гиперэхогенная) бляшка; 2. Нестабильная (гомогенная, гипоэхогенная) бляшка; 3. Осложненная (гетерогенная, преимущественно гипер- или гипоэхогенная) бляшка; 4. Кальцинированная бляшка.
УЗ допплерография (УЗДГ) - метод исследования кровотока в просветах сосудов, предусматривающий получение допплеровского спектра и позволяющий количественно оценить линейную скорость кровотока и направление потока [8, 14, 23]. Дуплексное сканирование (ДС), помимо обозначенного, представляет ценные сведения о состоянии стенки и просвета сосуда в В-режиме и кровотока в режимах цветового допплеровского кодирования и в спектральном допплеровском режиме [22]. Кроме того, ДС, являясь методом "реального времени", может использоваться для анализа динамики потоков при позиционировании в пространстве и других пробах [4, 8, 13, 15, 16]. Интегральные высокоинформативные определения могут быть реализованы только при сочетании использования различных приемов (рисунок). На практике очевидна мотивация более широкого применения УЗ-методик и сочетание УЗ ДС с томографическими методами (спиральная компьютерная томографическая и магниторезонансная ангиография).
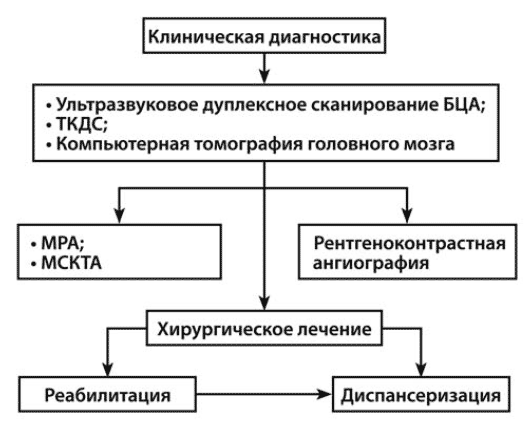
Рис. Этапы диагностики и лечения больных с поражением экстракраниальных артерий [9]
Среди методов определения степени (в %) сужения просвета сосуда известны метод, разработанный European Carotid Surgery Trial (ECST, 1991), при котором степень стеноза рассчитывают по формуле: (1-А/В)×100% и метод, предложенный North American Symptomatic Carotid Endarterectomy Trial (NASCET, 1991), при котором сравнивают резидуальный диаметр с диаметром артерии дистальнее стеноза по формуле: (1 - А/С)×100% (где А - внутренний диаметр артерии в месте максимального стеноза; В - внешний диаметр артерии в месте максимального стеноза; С - диаметр артерии дистальнее стеноза).
Допплерографические критерии стенозов ВСА и ОСА, измеренные методом ECST, приведены в таблице 1.
| Стеноз, % по диаметру | Скорость кровотока в ВСА | Скорость кровотока в ОСА | Отношение скоростей кровотока | Спектральное расширение, см/с | |||
|---|---|---|---|---|---|---|---|
| Vps, см/с | Ved, см/с | Vps, см/с | Ved, см/с | Vps ВСА/Vps ОСА | Ved ВСА/Ved ОСА | ||
| 0 (норма) | <110 | <40 | <61 | <17 | <1,8 | <2,4 | <30 |
| 1-39 (средний) | <110 | <40 | <61 | <17 | <1,8 | <2,4 | <40 |
| 40-59 (выраженный) | <130 | <40 | <72 | <17 | <1,8 | <2,4 | <40 |
| 60-70 (тяжелый) | >130 | >40 | >72 | >17 | >1,8 | >2,4 | >40 |
| 80-90 (критический) | <250 | >100 | >68 | >18 | >3,7 | >5,5 | >80 |
Примечание. Vps - пиковая систолическая скорость кровотока; Ved - конечная диастолическая скорость кровотока. Указана степень стеноза по диаметру по отношению к луковице (метод ECST), измеренная в поперечном сечении.
Допплерографические критерии степени стеноза, измеренной при ангиографии по диаметру, по отношению к дистальной ВСА и луковице представлены в таблице 2.
Показаниями для УЗ-обследования БЦС являются [24, 16]: 1. Возраст старше 45 лет (у мужчин), женщины старше 50 лет или с ранней менопаузой; 2. Наличие общемозговых или очаговых признаков нарушения мозгового кровообращения; 3. Поражение артерий нижних конечностей, коронарных и почечных артерий; 4. Артериальная гипертония (АГ), сахарный диабет (СД); 5. Ослабление или исчезновение пульсации любой артерии; 6. Усиление пульсации в какой-либо области; 7. Градиент АД между руками более 5 мм рт. ст.; 8. Систолический шум при аускультации; 9. Любые жалобы на состояние верхних конечностей.
| Стеноз ВСА, % | Допплерографические критерии | |||||
|---|---|---|---|---|---|---|
| ECST, 1998 | NASCET, 1998 | Vps ВСА, см/с | Ved ВСА, см/с | Vps ВСА/VpsОСА (у. е.) | Vps ВСА/Ved ОСА (у. е. ) | Ved ВСА/Ved ОСА (у. е.) |
| 0 | 0 | <120 | <40 | <1,5 | <7,0 | <2,6 |
| 50 | 11 | 120-150 | 40-80 | 1,5-2,0 | 7-10 | |
| 60 | ||||||
| 70 | 47 | 150-250 | 80-130 | 2,0-3,2 | ||
| 77 | 60 | 3,2-4,0 | 10-15 | 2,6-5,5 | ||
| 80 | 65 | >130 | ||||
| 83 | 70 | >250 | >4,0 | 15-25 | ||
| 90 | 82 | >2,5 | >5,5 | |||
| 94 | 90 | |||||
| 99 | 99 | Нитевидный кровоток | ||||
Примечание. NASCET - метод измерения степени стеноза по отношению к дистальному отделу ВСА. ECST - метод измерения степени стеноза по отношению к луковице. Жирными линиями выделены границы степени стеноза, являющиеся показанием для каротодной эндартерэктомии в соответствии с рекомендациями European Carotid Surgery Trial (ECST, 1998), Asymptomatic Carotid Atherosclerosis Study (ACAS, 1995) и North American Symptomatic Carotid Endarterectomy Trial (NASCET, 1998).
Принципы исследования асимптомных пациентов, имеющих риск наличия патологии экстракраниального отдела СА [18], состоят в следующем:
- ДС должно быть выполнено как первичный диагностический тест для определения гемодинамической значимости стеноза (класс рекомендаций/уровень доказательности IC);
- ДС рекомендовано асимптомным пациентам с шумами в проекции артерий шеи (IIaC);
- Рекомендовано выполнение ежегодного ДС для выявления прогресса/регресса на фоне терапии со стенозом более 50%. При стабилизации атеросклероза интервал между осмотрами может быть увеличен (IIаC);
- ДС может быть выполнено пациентам с симптомами ИБС, АС артерий нижних конечностей и аневризмы брюшного отдела аорты (IIвC);
- ДС может быть выполнена пациентам, имеющим два и более ФР развития АС из нижеперечисленных: АГ, ГХС, курение, семейный анамнез манифестации АС ранее 60 лет у ближайших родственников или семейный анамнез ишемического инсульта (IIвC).
Согласно принятым Рекомендациям по проведению УЗДС у бессимптомных пациентов с диагностированным или подозреваемым стенозом СА [9]:
1. У бессимптомных больных с подозрением на наличие стеноза СА рекомендуется выполнение УЗДС в качестве начального диагностического теста для выявления гемодинамически значимого стеноза СА (С).
2. Выполнение УЗДС для выявления гемодинамически значимого стеноза СА целесообразно у неврологически бессимптомных пациентов с облитерирующим АС артерий нижних конечностей, ИБС или аневризмой аорты (С).
3. Целесообразно проведение УЗДС для выявления гемодинамически значимого стеноза СА у бессимптомных пациентов с шумом, аускультативно выслушиваемым над СА (С).
4. Целесообразно ежегодно повторять УЗДС для оценки прогрессирования или регресса заболевания у пациентов с АС, у которых ранее был выявлен стеноз более 50 % (С).
5. Выполнение УЗДС целесообразно у неврологически бессимптомных пациентов, старше 50 лет у которых имеются два или более из следующих факторов риска: АГ, ГЛП, курение, семейный анамнез среди ближайших родственников со случаями проявления АС в возрасте до 60 лет, или случаев ишемического инсульта в семейном анамнезе (С).
6. УЗДС СА не рекомендуется для рутинного скрининга неврологически бессимптомных пациентов, у которых нет клинических проявлений или факторов риска развития АС (С).
7. УЗДС СА не рекомендуется для рутинного обследования пациентов с психическими расстройствами, опухолями головного мозга, дегенеративно-дистрофическими заболеваниями, инфекционными заболеваниями головного мозга и эпилепсией (С).
К методам хирургического лечения каротидных стенозов (КС) при АС БЦС относят каротидную эндартерэктомию (КЭАЭ) - классическую и эверсионную и каротидную ангиопластику со стентированием (КАПС).
Показания к инвазивному лечению КС устанавливают на основании анализа пяти различных аспектов [9]: 1. Неврологическая симптоматика; 2. Степень стеноза СА; 3. Процент осложнений и интраоперационная летальность в медицинском учреждении; 4. Особенности сосудистой и местной анатомии; 5. Морфология бляшки СА.
В повседневной клинической практике показания к лечению с использованием инвазивных технологий обычно основываются на первом и втором аспекте, в то время как выбор между КЭА и КАС обычно основывается на третьем, четвертом и пятом пунктах [10, 1, 9].
При выборе тактики лечения в зависимости от неврологической симптоматики и степени стеноза СА исходят из следующих рекомендаций [9].
1. Оперативное лечение стенозов СА абсолютно показано у симптомных пациентов со КС более 60 % (NASCET) если частота периоперационного показателя "инсульт+летальность от инсульта" составляет в учреждении менее 3 % для больных с транзиторными ишемическими атаками (ТИА) и менее 5 % для больных, перенесших инсульт (А). Общая летальность в учреждении не должна превышать 2 %.
2. КЭА противопоказана симптомным пациентам со стенозами менее 50 % (А).
3. Возможно выполнение КЭА у пациентов со стенозом ВСА от 50 до 60 % с учетом морфологической нестабильности АС бляшки (изъязвление, кровоизлияние в бляшку, флотация интимы, пристеночный тромб) с учетом неврологической симптоматики - ТИА или инсульт в течение последних 6 месяцев.
4. Целесообразно выполнение КЭА в течение двух недель от начала последнего эпизода острого нарушения мозгового кровообращения (ОНМК) при малых инсультах (не более 3 баллов по шкале исходов инсультов по модифицированной шкале Рэнкин), через 6-8 недель после полных инсультов. КЭА может быть выполнена в течение ближайших дней после ТИА (В).
4. КЭА может быть рекомендована бессимптомным пациентам со стенозами от 70 до 99 %, если операционный риск составляет менее 3 % (А).
При применении КАПС у симптомных пациентов руководствуются следующими рекомендациями [9]:
1. КЭА для симптомных пациентов со стенозами СА в настоящее время является методом выбора (А).
2. КАПС может быть выполнена у симптомных пациентов, если они имеют высокий хирургический риск КЭА, в центрах с высокой хирургической активностью, с частотой периоперационных инсультов и уровнем летальности, соответствующими "стандартам качества" выполнения КЭА.
Выполнение КАПС у бессимптомных пациентов в настоящее время возможно рекомендовать только в центрах с высокой хирургической активностью, с частотой периоперационных инсультов и уровнем летальности, соответствующими "стандартам качества" выполнения КЭА [2, 12, 9].
Рекомендации по выбору метода лечения в зависимости от сопутствующей патологии следующие [9]:
1. КЭА может быть выполнена у пациентов высокого риска с частотой инсульта, смерти и сердечных осложнений в пределах допустимых стандартов (B).
2. Для асимтомных больных с "исключительно" высоким риском (несколько сопутствующих заболеваний одновременно) наилучшая медикаментозная терапия может быть оптимальным выбором вместо инвазивных процедур (C).
3. КАС связана с высоким риском эмболизации у пожилых больных старческого возраста. КЭА может быть выполнена у пожилых пациентов без увеличения риска эмболизации и с приемлемой частотой неврологических и кардиальных осложнений (C).
4. КАС не должна предлагаться бессимптомным пациентам высокого риска, если вероятность периоперационных инсультов и уровня летальности превышает 3 % (C).
Рекомендации по выбору метода лечения в зависимости от особенностей сосудистой и местной анатомии и структуры атеросклеротической бляшки [9]:
1. КАПС показана в случаях: рестеноза после ранее выполненной КЭА; контрлатерального пареза черепно-мозговых нервов, предыдущего хирургического вмешательства на органах шеи; лучевой терапии органов шеи, распространения АС поражения на внутричерепные отделы ВСА.
2. КАПС может быть рекомендована в случае высокого расположения бифуркации ОСА.
3. КАПС должна выполняться с особой осторожностью при стенозе ВСА более 90 % и морфологически нестабильной атеросклеротической бляшке ВСА. В этих ситуациях целесообразно использование проксимальной защиты.
4. КАПС не рекомендуется: у пациентов с кальцинированными атеросклеротическими бляшками; при сочетании стеноза с патологической извитостью ВСА; с распространенным атеросклеротическом поражением дуги аорты и ее ветвей (это возможно только в центрах с высокой хирургической активностью и документированным низким периоперационным риском инсульта и смерти).
Безусловно своевременная и правильная диагностика ФР АС и ДЛП согласно принятым рекомендациям [3, 5, 20] остается необходимым компонентом рациональной профилактики и терапии АС БЦС. Только комплексный подход по профилактике и хирургическому лечению АС БЦС может обеспечить ожидаемые результаты по эффективному предупреждению тяжелых осложнений данного состояния.
Литература |
 |
 1. Бокерия Л.А. Итоги научных исследований по проблеме сердечно-сосудистой хирургии в 2009 г. // Груд. и сердеч.-сосудистая хирургия. - 2010. - № 5. - С. 4-10.
1. Бокерия Л.А. Итоги научных исследований по проблеме сердечно-сосудистой хирургии в 2009 г. // Груд. и сердеч.-сосудистая хирургия. - 2010. - № 5. - С. 4-10. 2. Бокерия Л.А. Сердечно-сосудистая хирургия - 2011. Болезни и врождённые аномалии системы кровообращения // Груд. и сердеч.-сосудистая хирургия. - 2012. - № 6. - С. 24-52.
2. Бокерия Л.А. Сердечно-сосудистая хирургия - 2011. Болезни и врождённые аномалии системы кровообращения // Груд. и сердеч.-сосудистая хирургия. - 2012. - № 6. - С. 24-52. 3. Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза: российские рекомендации (V пересмотр) [Электронный ресурс] / Всерос. науч. о-во кардиологов. - М., 2012. - Режим доступа : WWW/ URL : athero.ru/Lipids-rus-2012.pdf . - 03.04.2015.
3. Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза: российские рекомендации (V пересмотр) [Электронный ресурс] / Всерос. науч. о-во кардиологов. - М., 2012. - Режим доступа : WWW/ URL : athero.ru/Lipids-rus-2012.pdf . - 03.04.2015. 4. Засорин С.В. Допплерографическая оценка степени каротидных стенозов учётом величины пульсового артериального давления // Бюл. НЦ ССХ им. А. Н. Бакулева. Сердеч.-сосудистые заболевания. - 2012. - Т. 13, № 3 (прил).
4. Засорин С.В. Допплерографическая оценка степени каротидных стенозов учётом величины пульсового артериального давления // Бюл. НЦ ССХ им. А. Н. Бакулева. Сердеч.-сосудистые заболевания. - 2012. - Т. 13, № 3 (прил). 5. Кардиоваскулярная профилактика [Электронный ресурс] : нац. рекомендации / Всерос. науч. о-во кардиологов М., 2011. - 64 с. : табл. - Прил. № 2 к журн. "Кардиоваскулярная терапия и профилактика", 2010, № 6. - Режим доступа: www. url : http://gnicpm.ru/UserFiles/кардиоваскулярная%20профилактика.pdf. - 03.04.2015.
5. Кардиоваскулярная профилактика [Электронный ресурс] : нац. рекомендации / Всерос. науч. о-во кардиологов М., 2011. - 64 с. : табл. - Прил. № 2 к журн. "Кардиоваскулярная терапия и профилактика", 2010, № 6. - Режим доступа: www. url : http://gnicpm.ru/UserFiles/кардиоваскулярная%20профилактика.pdf. - 03.04.2015. 6. Клиническая ангиология : рук. для врачей : в 2 т. Т. 1 / под ред. А. В. Покровского. - М.: Медицина, 2004. - 808 с.
6. Клиническая ангиология : рук. для врачей : в 2 т. Т. 1 / под ред. А. В. Покровского. - М.: Медицина, 2004. - 808 с. 7. Консенсус экспертов по артериальной жёсткости: методологические проблемы и клиническое применение / пер. с англ. под ред. А. Н. Рогозы, В. Э. Олейникова. - М., 2011. - 55 с.
7. Консенсус экспертов по артериальной жёсткости: методологические проблемы и клиническое применение / пер. с англ. под ред. А. Н. Рогозы, В. Э. Олейникова. - М., 2011. - 55 с. 8. Лелюк В. Г. Ультразвуковая ангиология : практ. пособие / В. Г. Лелюк, С. Э. Лелюк. - 3-е изд., перераб. и доп. - М. : Реальное время, 2007. - 324 с.
8. Лелюк В. Г. Ультразвуковая ангиология : практ. пособие / В. Г. Лелюк, С. Э. Лелюк. - 3-е изд., перераб. и доп. - М. : Реальное время, 2007. - 324 с. 9. Национальные рекомендации по ведению пациентов с заболеваниями брахиоцефальных артерий [Электронный ресурс] : рос. согласит. док. / Рос. о-во ангиологов и сосудистых хирургов, Ассоц. сердеч.-сосудистых хирургов России, Рос. науч. о-во рентгенэндоваскуляр. хирургов и интервенцион. радиологов, Всерос. науч. о-во кардиологов, Ассоц. флебологов России ; Л. А. Бокерия, А. В. Покровский, Г. Ю. Сокуренко [и др.]. - М., 2013. - 72 с. - Режим доступа: www. url: http://www.angiolsurgery.org/recommendations/2013/recommendations_brachiocephalic.pdf . - 03.04.2015.
9. Национальные рекомендации по ведению пациентов с заболеваниями брахиоцефальных артерий [Электронный ресурс] : рос. согласит. док. / Рос. о-во ангиологов и сосудистых хирургов, Ассоц. сердеч.-сосудистых хирургов России, Рос. науч. о-во рентгенэндоваскуляр. хирургов и интервенцион. радиологов, Всерос. науч. о-во кардиологов, Ассоц. флебологов России ; Л. А. Бокерия, А. В. Покровский, Г. Ю. Сокуренко [и др.]. - М., 2013. - 72 с. - Режим доступа: www. url: http://www.angiolsurgery.org/recommendations/2013/recommendations_brachiocephalic.pdf . - 03.04.2015. 10. Результаты стентирования при патологии брахиоцефальных артерий // Груд. и сердеч.-сосудистая хирургия. - 2011. - № 2. - С. 69-71.
10. Результаты стентирования при патологии брахиоцефальных артерий // Груд. и сердеч.-сосудистая хирургия. - 2011. - № 2. - С. 69-71. 11. Современные методы оценки состояния сосудов у больных артериальной гипертонией: пособие для практикующих врачей. - М.: Атмосфера, 2008. - 72 с.
11. Современные методы оценки состояния сосудов у больных артериальной гипертонией: пособие для практикующих врачей. - М.: Атмосфера, 2008. - 72 с. 12. Сравнительные исследования каротидной эндартерэктомии и каротидного стентирования у пациентов со стенозами сонных артерий (часть II) // Ангиология и сосудистая хирургия. - 2010. - Т. 16, № 2. - С. 141-147.
12. Сравнительные исследования каротидной эндартерэктомии и каротидного стентирования у пациентов со стенозами сонных артерий (часть II) // Ангиология и сосудистая хирургия. - 2010. - Т. 16, № 2. - С. 141-147. 13. Сравнительные исследования каротидной эндартерэктомии и каротидного стентирования у пациентов со стенозами сонных артерий артерий (часть I) // Ангиология и сосудистая хирургия. - 2010. - Т. 16, № 1. - С. 144-151.
13. Сравнительные исследования каротидной эндартерэктомии и каротидного стентирования у пациентов со стенозами сонных артерий артерий (часть I) // Ангиология и сосудистая хирургия. - 2010. - Т. 16, № 1. - С. 144-151. 14. Ультразвуковая диагностика сосудистых заболеваний : рук. для врачей / под. ред. В. П. Куликова. - 2-е изд. - М. : Стром, 2011. - 512 с.
14. Ультразвуковая диагностика сосудистых заболеваний : рук. для врачей / под. ред. В. П. Куликова. - 2-е изд. - М. : Стром, 2011. - 512 с. 15. Цвибель, В. Ультразвуковое исследование сосудов / В. Цвибель, Дж. Пеллерито; пер. с англ. под ред. В.В. Митькова, Ю.М. Никитина, Л.В. Осипова. - 5-е изд. - М. : Видар-М, 2008. - 646 с. : фот.
15. Цвибель, В. Ультразвуковое исследование сосудов / В. Цвибель, Дж. Пеллерито; пер. с англ. под ред. В.В. Митькова, Ю.М. Никитина, Л.В. Осипова. - 5-е изд. - М. : Видар-М, 2008. - 646 с. : фот. 16. Шумилина, М. В. Комплексная ультразвуковая диагностика патологии периферических сосудов : учеб.-метод. рук. / М.В. Шумилина; НЦ ССХ им. А.Н. Бакулева. - М., 2007. - 310 с.
16. Шумилина, М. В. Комплексная ультразвуковая диагностика патологии периферических сосудов : учеб.-метод. рук. / М.В. Шумилина; НЦ ССХ им. А.Н. Бакулева. - М., 2007. - 310 с. 17. Яхно Н.Н. Инсульт как медико-социальная проблема // Рус. мед. журн. - 2005. - № 12. - С. 807-815.
17. Яхно Н.Н. Инсульт как медико-социальная проблема // Рус. мед. журн. - 2005. - № 12. - С. 807-815. 18. ASA/ACCF/AHA/AANN/AANS/ACR/ASNR/CNS/SAIP/SCAI/SIR/ SNIS/SVM/SVS guideline on the management of patients with extracranial carotid and vertebral artery disease: executive summary // Circulation. - 2011. - Vol. 124, № 4. - P. 489-532.
18. ASA/ACCF/AHA/AANN/AANS/ACR/ASNR/CNS/SAIP/SCAI/SIR/ SNIS/SVM/SVS guideline on the management of patients with extracranial carotid and vertebral artery disease: executive summary // Circulation. - 2011. - Vol. 124, № 4. - P. 489-532. 19. Characterization of symptomatic and asymptomatic carotid plaques using high-resolution real-time ultrasonography // Brit. J. of Surgery. - 1993. - Vol. 80, № 10. - P. 1274-1277.
19. Characterization of symptomatic and asymptomatic carotid plaques using high-resolution real-time ultrasonography // Brit. J. of Surgery. - 1993. - Vol. 80, № 10. - P. 1274-1277. 20. ESC/EAS Guidelines for the management of dyslipidaemias: the Task Force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and the European Atherosclerosis Society (EAS) // Europ. Heart J. - 2011. - Vol. 32, № 14. - P. 1769-1818.
20. ESC/EAS Guidelines for the management of dyslipidaemias: the Task Force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and the European Atherosclerosis Society (EAS) // Europ. Heart J. - 2011. - Vol. 32, № 14. - P. 1769-1818. 21. Expert consensus document on arterial stiffness: methodological issues and clinical applications // Europ. Heart J. - 2006. - Vol. 27, № 21. - P. 2588-2605.
21. Expert consensus document on arterial stiffness: methodological issues and clinical applications // Europ. Heart J. - 2006. - Vol. 27, № 21. - P. 2588-2605. 22. How does the blood leave the brain? A systematic ultrasound analysis of cerebral venous drainage patterns // Neuroradiology. - 2004. - Vol. 46, № 7. - P. 565-570.
22. How does the blood leave the brain? A systematic ultrasound analysis of cerebral venous drainage patterns // Neuroradiology. - 2004. - Vol. 46, № 7. - P. 565-570. 23. Identifying vulnerable carotid plaques by noninvasive imaging // Neurology. - 2008. - Vol. 70, № 24 (pt. 2). - P. 2401-2409.
23. Identifying vulnerable carotid plaques by noninvasive imaging // Neurology. - 2008. - Vol. 70, № 24 (pt. 2). - P. 2401-2409. 24. Smoking, diabetes, and blood cholesterol differ in their associations with subclinical atherosclerosis: the Multiethnic Study of Atherosclerosis (MESA) // Atherosclerosis. - 2006. - Vol. 186, № 2. - P. 441-447.
24. Smoking, diabetes, and blood cholesterol differ in their associations with subclinical atherosclerosis: the Multiethnic Study of Atherosclerosis (MESA) // Atherosclerosis. - 2006. - Vol. 186, № 2. - P. 441-447. 25. Stroke incidence in women under 60 years of age related to alcohol intake and smoking habit // Cerebrovascular Diseases. - 2008. - Vol. 25, № 6. - P. 517-525.
25. Stroke incidence in women under 60 years of age related to alcohol intake and smoking habit // Cerebrovascular Diseases. - 2008. - Vol. 25, № 6. - P. 517-525.
Телефон: (4212) 76-13-96
«Дальневосточный медицинский журнал»

