2016 год № 2
Педиатрия
2КГБУЗ "Детская краевая клиническая больница" имени А.К. Пиотровича МЗ ХК, 680003, ул. Прогрессивная, 6, тел. 8-(4212)-91-04-12, г. Хабаровск
Резюме:
Ключевые слова:
2Children's regional clinical hospital, Khabarovsk
Summary:
Key words:
Введение |
 |
 |
Развитие перинатальной медицины, совершенствование методов интенсивной терапии и респираторной поддержки новорожденных позволило повысить выживаемость недоношенных детей с очень низкой массой тела. Вследствие этого, у перенесших бронхолегочную дисплазию (БЛД) детей, появилась проблема формирования хронических заболеваний легких, которая по частоте и клинической значимости, занимает в настоящее время первое место, как наиболее распространенная форма хронических заболеваний легких в периоде новорожденности [3, 2].
Согласно современным представлениям, бронхолегочная дисплазия - полиэтиологическое хроническое заболевание морфологически незрелых легких, развивающееся у новорожденных, главным образом, у глубоконедоношенных детей, хотя может возникать и у доношенных детей, в результате интенсивной терапии респираторного дистресс-синдрома и/или пневмонии. Протекает с преимущественным поражением бронхиол и паренхимы легких, развитием эмфиземы, фиброза и/или нарушением репликации альвеол. Проявляется зависимостью от кислорода в возрасте 28 суток жизни и старше, бронхообструктивным синдромом (БОС) и симптомами дыхательной недостаточности (ДН). Характеризуется специфичными рентгенографическими изменениями в первые месяцы жизни и регрессом клинических проявлений по мере роста ребенка. Диагноз "БЛД" устанавливается у детей только до 3-летнего возраста [1, 3, 4].
Анализ современной литературы выявил отсутствие единого мнения о рентгенологической классификации, критериях диагностики и исходов, осложнений и последствий БЛД у детей [2, 8, 9, 10]. В литературе имеются немногочисленные исследования, по этим вопросам. При этом следует заметить, что они основаны преимущественно на клинических данных и реже на результатах современных рентгенологических методах исследования.
Цель настоящего исследования: оценить возможности мультиспиральной компьютерной томографии (МСКТ) в диагностике исходов и развитии хронических неспецифических заболеваний легких (ХНЗЛ) у детей, перенесших БЛД.
Материалы и методы
|
 |
 |
Проведено 40 МСКТ органов грудной клетки без контрастирования у 40 детей с БЛД в анамнезе в возрасте от 3 до 17 лет, с жалобами на хронический кашель, частые пневмонии, подозрение на порок развития лёгкого. Диагноз БЛД устанавливали на основании общепринятых критериев: ИВЛ на первой неделе жизни и/или респираторная терапия с постоянным положительным давлением в дыхательных путях через носовые катетеры (NCPAP), терапия кислородом более 21 % в возрасте 28 дней и старше, дыхательная недостаточность, бронхо-обструктивный синдром в возрасте 28 дней и старше, зависимость от кислорода, развивающаяся при проведении кислородотерапии (ИВЛ, NCPAP). Рентгенологические критерии: интерстициальный отек, чередующийся с участками гиперинфляции, фиброз, лентовидные уплотнения.
Исследования проводили на компьютерном томографе Toshiba Аquillion 64 (64 среза) с техническими параметрами: 100кВ и 120мАс, коллимацией 64 ×0,5 мм, временем оборота трубки 0,35 с, с обработкой на рабочей станции Vitrea с программным обеспечением для ВБ с мультипланарной реконструкцией.
Результаты и обсуждение
|
 |
 |
В распределении детей по тяжести БЛД использовали клинико-рентгенологическую классификацию Д.Ю. Овсянникова [5, 6, 7]. Семиотику выявляемых отклонений характеризовали соответственно рекомендациям Д.Ю. Овсянникова, С.В. Старевской, Е.А. Дегтяревой [5]. По результатам СКТ установлены следующие варианты исходов у детей, перенесших БЛД. Результаты представлены в таблице 1.
| Варианты исхода БЛД | Дети с БЛД в анамнезе |
|---|---|
| Клиническое выздоровление | 15 % (6 чел.) |
| Рецидивирующий бронхит | 30 % (12 чел.)* |
| Хронический бронхит | 25 % (10 чел.)* |
| Облитерирующий бронхиолит | 12,5 % (5 чел.) |
| Локальный пневмосклероз | 52 % (21 чел.)* |
| Бронхоэктазы | 17,5 % (7 чел.) |
Примечание. * - некоторые варианты исходов визуализировались в сочетании: наиболее часто локальный пневмосклероз сочетался с бронхитом и рецидивирующим бронхитом, бронхоэктазы - с пневмосклерозом.
Диагноз бронхоэктазов был установлен у 7 детей. На СКТ выявлены признаки расширения просвета бронхов, отсутствие анатомического уменьшения диаметра бронхов по направлению к периферии и видимости просветов бронхов в кортикальных отделах легких, утолщение стенок бронхов с наличием бронхиального секрета (рис. 1, 2).
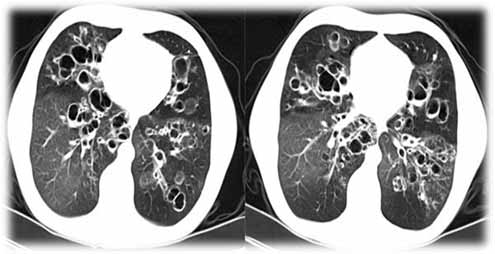
Рис. 1, 2. Ребенок А., 7 лет, СКТ выполнено через 4 года после перенесенной тяжелой формы БЛД; бронхоэктазы, утолщение стенок бронхов без наличия бронхиального секрета
Хронический и рецидивирующий бронхит характеризовались наличием единичных участков различных типов эмфиземы, участков повышенной воздушности легочной ткани - экспираторных "воздушных ловушек" на выдохе, зонами пониженной плотности легочной ткани, расширением и деформацией сегментарных и субсегментарных бронхов, утолщением стенок бронхов, участками "мозаичной" плотности легочной ткани (рис. 3).
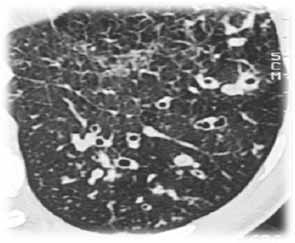
Рис. 3. Ребенок Е., 8 лет, СКТ выполнено через 5 лет после БЛД средней тяжести в анамнезе и с исходом в рецидивирующий бронхит
Облитерирующий бронхиолит характеризовался распространенным или локальным повышением прозрачности легочной ткани в сочетании с локальными фиброзными изменениями, негомогенностью вентиляции и симптом "воздушной ловушки" (при сканировании на выдохе), часто сопутствовала легочная гипертензия и бронхоэктазы (рис. 4).
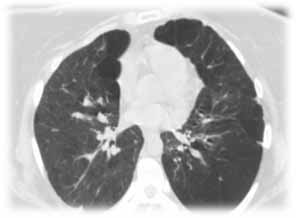
Рис. 4. Ребенок А., 4 года, СКТ выполнено через год после тяжелой формы БЛД с исходом в облитерирующий бронхиолит с положительным симптомом "воздушной ловушки"
Локальный пневмосклероз определялся в виде перестройки и изменения нормального анатомического хода воздушных путей, в виде участков воспаления и консолидации легочной ткани, а также в виде паренхиматозного фиброза (рис. 5).
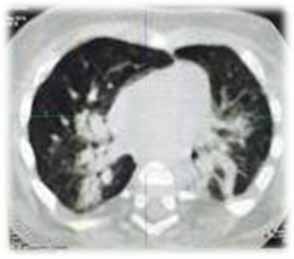
Рис. 5. Ребенок В., 3,5 года, СКТ выполнено через полгода после БЛД тяжелой степени с исходом в пневмосклероз
Полученные нами результаты близки к данным, представленным Д.Ю. Овсянниковым с соавторами в таблице исходов [5]. Различие отмечается лишь в большей частоте локального пневмосклероза (в нашем исследовании 52 %, против 7 %) и 17,5 % бронхоэктазов, выявленных в нашем исследовании, при отсутствии их в материале, представленном Д.Ю. Овсянниковым с соавторами. В тоже время они отличаются от данных С.В. Старевской, которая выявила облитерирующий бронхиолит у 14 %, а бронхоэктазы - у 7 % среди перенесших БЛД.
Таким образом, СКТ позволяет максимально быстро и точно детализировать морфологические изменения бронхов и легочной ткани, оценить степень возникших в них патологических отклонений легочной ткани, что может позволить расширить рентгеносемиотику и определить совместно с клиницистами тактику дальнейшего наблюдения и лечения детей, больных БЛД. Ценность получаемой информации при СКТ, может способствовать сокращению длительности обследования за счет отказа от ряда других сложных, инвазивных и менее информативных диагностических методов, что определяет преимущество СКТ и перед другими методами лучевой диагностики БЛД. Данные литературы и полученные нами результаты показывают, что применение современного метода лучевой диагностики патологии легких, каким является СКТ, представляется в настоящее время пока ведущим наряду с клиникой при контроле над течением и исходами БЛД.
Выводы
|
 |
 |
- СКТ позволяет максимально точно детализировать морфологические изменения бронхов и легочной ткани, оценить степень возникших в них патологических отклонений, что позволяет расширить рентгеносемиотику и определить совместно с клиницистами тактику дальнейшего наблюдения и лечения детей, перенесших БЛД.
- Ценность получаемой информации при СКТ, может способствовать сокращению длительности обследования за счет отказа от ряда других сложных, инвазивных и менее информативных диагностических методов, что определяет преимущество СКТ перед другими методами лучевой диагностики БЛД.
- Полученные нами результаты показывают, что применение метода лучевой диагностики патологии легких, каким является СКТ, представляется в настоящее время важнейшим способом контроля над течением и исходами БЛД.
Литература |
 |
 1. Геппе Н.А., Розинова Н.Н., Мизерницкий Ю.Л., Волков И.К. Классификация клинических форм бронхолегочных заболеваний у детей. - М.: Российское респираторное общество, 2009. - 18с.
1. Геппе Н.А., Розинова Н.Н., Мизерницкий Ю.Л., Волков И.К. Классификация клинических форм бронхолегочных заболеваний у детей. - М.: Российское респираторное общество, 2009. - 18с. 2. Бронхолегочная дисплазия. Методические рекомендации / Под ред. академика РАМН Н.Н. Володина. - М.: РГМУ, 2010. - 56 с.
2. Бронхолегочная дисплазия. Методические рекомендации / Под ред. академика РАМН Н.Н. Володина. - М.: РГМУ, 2010. - 56 с. 3. Овсянников Д.Ю., Кузьменко Л.Г., Дегтярева Е.А. Течение бронхолегочной дисплазии у детей грудного и раннего возраста // Педиатрия. -2007. - № 86 (4). - С. 35-42.
3. Овсянников Д.Ю., Кузьменко Л.Г., Дегтярева Е.А. Течение бронхолегочной дисплазии у детей грудного и раннего возраста // Педиатрия. -2007. - № 86 (4). - С. 35-42. 4. Овсянников Д.Ю., Кузьменко Л.Г., Дегтярева Е.А. Возможности высокоразрешающей компьютерной томографии в диагностике бронхолегочной дисплазии у детей первых 2 лет жизни // Педиатрия. - 2010. - Т. 89, № 1. - С. 56-60.
4. Овсянников Д.Ю., Кузьменко Л.Г., Дегтярева Е.А. Возможности высокоразрешающей компьютерной томографии в диагностике бронхолегочной дисплазии у детей первых 2 лет жизни // Педиатрия. - 2010. - Т. 89, № 1. - С. 56-60. 5. Овсянников Д.Ю. Система оказания медицинской помощи детям, страдающим бронхолегочной дисплазией: руководство для практикующих врачей / под ред. Л.Г. Кузьменко. - М.: МДВ, 2010. - 152 с.
5. Овсянников Д.Ю. Система оказания медицинской помощи детям, страдающим бронхолегочной дисплазией: руководство для практикующих врачей / под ред. Л.Г. Кузьменко. - М.: МДВ, 2010. - 152 с. 6. Овсянников Д.Е., Комлева Н.А., Оболадзе Т.Б. Современные алгоритмы диагностики бронхолегочной дисплазии // Вопросы диагностики в педиатрии. - 2011. - Т. 3, № 1. - С. 12-20.
6. Овсянников Д.Е., Комлева Н.А., Оболадзе Т.Б. Современные алгоритмы диагностики бронхолегочной дисплазии // Вопросы диагностики в педиатрии. - 2011. - Т. 3, № 1. - С. 12-20. 7. Овсянников Д.Ю. Терапия и профилактика бронхолегочной дисплазии: от патогенеза к доказательной медицине // Вопросы практической педиатрии. - 2009. - Т. 4, № 4. - С. 30-40.
7. Овсянников Д.Ю. Терапия и профилактика бронхолегочной дисплазии: от патогенеза к доказательной медицине // Вопросы практической педиатрии. - 2009. - Т. 4, № 4. - С. 30-40. 8. Цыгина Е.Н., Давыдова И.В., Кустова О.В. Радиологические исследования при бронхолегочной дисплазии у детей // Медицинская визуализация. - 2008. - № 2. - C. 116-121.
8. Цыгина Е.Н., Давыдова И.В., Кустова О.В. Радиологические исследования при бронхолегочной дисплазии у детей // Медицинская визуализация. - 2008. - № 2. - C. 116-121. 9. Masayuki O., Shunji N., Hidetake Y. A new scoring system for computed tomography of the chest for assessing the clinical status of bronchopulmonary dysplasia // Journal of Pediatrics. - 2008. - № 152. - Р. 90-95.
9. Masayuki O., Shunji N., Hidetake Y. A new scoring system for computed tomography of the chest for assessing the clinical status of bronchopulmonary dysplasia // Journal of Pediatrics. - 2008. - № 152. - Р. 90-95. 10. Oppenheim C., Mamou-Mani T., Sayegh N. Bronchopulmonary dysplasia: value of CT in identifying pulmonary sequelae // American Journal of Roentgenology. - 1994. - Р. 163-169.
10. Oppenheim C., Mamou-Mani T., Sayegh N. Bronchopulmonary dysplasia: value of CT in identifying pulmonary sequelae // American Journal of Roentgenology. - 1994. - Р. 163-169.
 |
Главное меню |
 |
Заглавие |
 |
Введение |
 |
Материалы и методы |
 |
Результаты и обсуждение |
 |
Выводы |
 |
Литература |
Оригинальная верстка  |
|
Телефон: (4212) 76-13-96
«Дальневосточный медицинский журнал»