2019 год № 2
Обмен опытом
2Госпиталь ФКУЗ МСЧ МВД РФ по Хабаровскому краю, 680030, ул. Павловича 1в, г. Хабаровск
Резюме:
Ключевые слова:
2Khabarovsk region internal affairs hospital, Khabarovsk
Summary:
Key words:
Введение |
 |
 |
Диагностика и лечение миокардитов и в настоящее время остается одним из сложных разделов кардиологии. Это связано с трудностями верификации воспалительных изменений в миокарде, проблемами в идентификации возбудителя при инфекционной природе миокардитов [2]. История изучения миокардита прошла не один этап, от отнесения к данной нозологии многих заболеваний сердца, включая коронарную болезнь, до современного представления о миокардите, как инфекционного или аутоиммунного заболевания [2, 5]. В частности, Российские рекомендации по диагностике и лечению миокардитов (2012 г.) определяют, что воспалительный процесс в сердце может быть как острым, так и хроническим и является следствием воздействия различных этиологических факторов, поражающих миокард непосредственно и/или опосредовано через аллергические и иммунные механизмы [3].
За счет значительной вариабельности клинических проявлений, точные данные об эпидемиологии миокардитов неизвестны. Наиболее репрезентативные данные можно получить на основании материалов аутопсий. Известно, что при вскрытии молодых пациентов, погибших от внезапной сердечной смерти, миокардит выявлялся в 8,6-12 % случаев [10, 12].
В течение последних десятилетий было показано, что поражение миокарда может возникнуть после воздействия практически всех инфекционных возбудителей, патогенных для человека, но в последние годы в Европейской популяции самым частым вирусным геномом, выявленным в миокардиальных биоптатах, был парвовирус B-19 и вирус герпеса человека - 6 [11].
Ветряная оспа (ВО) - высоко заразная инфекция, вызываемая вирусом Varicella Zoster, который относится к семейству герпесвирусов, поражающих исключительно человека. Восприимчивость к вирусу ВО очень высокая, поэтому тесный контакт с больным человеком оборачивается 100 % заражением. У взрослых течение инфекции имеет свои особенности, главные из которых: распространение воспалительных элементов не только на кожу, но и на слизистые оболочки носоглотки, ротовой полости и половых органов; острый период сопровождается тяжелой лихорадкой, сильным жаром, что может привести к поражению нервной системы вплоть до судорог; развитие серьезных осложнений, таких как пневмония, нефрит, гепатит, артрит, тромбофилия и миокардит [6].
Вопрос о поражении сердечно-сосудистой системы вирусом герпеса у взрослых при ВО изучен недостаточно. Данные о частоте миокардитов у взрослых больных ветрянкой единичны. Ряд исследователей указывают на высокий процент такого осложнения - 16,6, при этом у 12,0 % пациентов миокардит может протекать бессимптомно, а клиническая картина завуалирована первичным инфекционным процессом [4, 9].
В диагностике миокардита вообще, в том числе у больных ВО, большое значение имеют клинические, лабораторные, электрокардиографические и рентгенологические исследования. Выявление кардиоферментов повреждения миоцитов имеет высокую специфичность, но, к сожаленью, низкую чувствительность - до 34 % [1]. Эндомиокардиальная биопсия пока остается, в большинстве своем, недоступным методом диагностики даже в крупных лечебных учреждениях.
Следует отметить, что своевременное выявление миокардита при ВО позволяет назначить или продолжить этиотропную терапию герпетической инфекции противовирусными препаратами и предупредить хронизацию ряда симптомов поражения миокарда, в первую очередь сердечную недостаточность.
В научно-практической литературе очень редко встречаются описания клинических случаев вирусных миокардитов, тем более при ВО. Но каждый случай поучителен и несет в себе элементы обучения пусть даже на чужом клиническом опыте.
Описание случая
|
 |
 |
Мы представляем случай нетяжелого миокардита развившегося у взрослого пациента на фоне течения ВО.
Больной Б., 26 лет, рост 186 см, вес 93 кг, поступил в терапевтическое отделение госпиталя ФКУЗ МСЧ МВД России по Хабаровскому краю летом 2018 г. Аттестованный сотрудник МВД при поступлении на службу в 2014 г. был здоров, проходил регулярные ежегодные медицинские осмотры с проведением ЭКГ.
Причиной госпитализации явилось повышение артериального давления (АД) до 150/100 мм рт. ст., сопровождавшееся головными болями и головокружением. Повышение артериального давления связывал со стрессом на работе. Известно, что весной 2018 г. больной уже лечился в неврологическом отделении по поводу головокружения при повышении АД до 150/100 мм рт. ст. Причиной также явился стресс. В тот период были исключены другие причины повышения артериального давления. Изменений со стороны сердца и сосудов по результатам инструментального исследования не находили. АД в дальнейшем было в пределах нормы без лечения.
При поступлении температура тела - 37 °С, кожные покровы обычной окраски. В области правой лопатки участок гиперемии 5-8 см в диаметре с уплотнением в центре, покрытое струпом (больной отмечал, что "расчесал прыщик!"). Отеков не было, периферические лимфоузлы не были увеличены. Границы сердца в норме, тоны громкие, ритмичные, частота сердечных сокращений (чсс) 72 уд. в минуту, АД 130/80 мм рт. ст. на обеих руках (после приема каптоприла 25 мг). Со стороны органов дыхания, пищеварения и мочевыделения физикальных изменений не обнаружено.
Больному назначено общее клиническое лабораторное и инструментальное обследование с позиций артериальной гипертензии. Был осмотрен хирургом, который расценил образование на коже плеча, как вскрывшийся фурункул, взят посев с раны и назначено местное антибактериальное лечение.
На следующий, от момента поступления день, вечером, у больного повысилась температура тела до 38,5 °С, появился озноб, общая слабость, и на коже туловища, на руках, ногах появилась мелкая пятнистая папулезная сыпь красного цвета (в дальнейшем появились и везикулы), участок гиперемии в области правой лопатки стал более ярким. При подробном сборе анамнеза, в том числе эпидемиологического, было выяснено, что жена у больного болеет ВО, ранее пациент данным инфекционным заболеванием не страдал. Был приглашен инфекционист, который подтвердил диагноз ВО, но не исключил Лайм-Боррелиоз, учитывая наличие на лопатке первичного очага, а также опасную по клещам эпидемическую зону, где расположена дача пациента. К сожаленью, больной отказался от сдачи крови на антитела к боррелиям, однако, в дальнейшем, клинический диагноз ВО не вызывал сомнений.
Были проведены следующие лабораторные исследования: общий анализ крови: гемоглобин - 144 г/л, эритроциты - 4,47 млн/мкл, лейкоциты - 8,9 тыс./мкл, э - 3 %, п - 1 %, с - 59 %, л - 23 %, м - 14 %, СОЭ - 10 мм/ч, RW - отр. Биохимический анализ крови: сахар - 5,43 ммоль/л, общий белок - 70,3 г/л, мочевина - 5,5 ммоль/л, креатинин - 93 мкмоль/л, холестерин - 4,75 ммоль/л, билирубин общий - 8,7 мкмоль/л, АЛТ - 33 Е/л (норма), АСТ - 27 Е/л (норма), КФК - 70 Е/л (норма), ЛДГ - 55 Е/л (норма), калий крови - 5,1 ммоль/л, протромбиновый индекс (ПТИ) - 72 %, С-реактивный белок (СРБ) - норма. Кровь на маркеры гепатитов: HBsAg - отр., анти-НСV - отр. Общий анализ мочи был в норме. Материал из раны лопатки на флору: патогенной и условно-патогенной микрофлоры не обнаружено. Рентгенография легких - в норме. ЭКГ - синусовый ритм, чсс - 80 уд. в мин., изменений не выявлено.
Больному было назначено лечение: ацикловиром 500 мг 4 раза в день, а также цефотаксимом в/м 1 гр. 3 раза в день, учитывая наличие инфицированной раны области лопатки (не исключен фурункул). Элементы сыпи обрабатывались бриллиантовой зеленью. Пациент получал детоксикационную терапию, антигистаминные препараты, омепразол, бисопролол и периндоприл, учитывая периодическое повышение АД до 140/100 мм рт. ст. В дальнейшем в течение 4 дней сохранялась повышенная температура тела до 38 °С, далее она нормализовалась. Еще через 2 суток зафиксировано отсутствие новых высыпаний на теле. По рекомендации инфекциониста, больной оставался изолированным в палате еще 5 дней с момента последних высыпаний.
После нормализации температуры тела состояние больного улучшилось, но сохранялась слабость. На 10-й день болезни были отменены противовирусные, а на 6-й день - антибактериальные средства. На 11-й день от начала высыпаний больной отметил перебои в сердце, сердцебиение, небольшие ноющие боли в прекардиальной области без иррадиации, температура тела оставалась нормальной. При осмотре на фоне инволюции сыпи было отмечено появление приглушенности тонов сердца, неритмичности, частых перебоев. Перкуторно размеры сердца не были увеличены. По другим органам динамики физикальных данных не отмечалось.
В общем анализе крови на 11-й день болезни: гемоглобин - 147 г/л, эрироциты - 4,43 млн/мкл, лейкоциты - 4,1 тыс./мкл, э - 2 %, п - 10 %, с - 30 %, л - 48 %, м - 10 %, СОЭ - 30 мм/ч, сахар - 5,23 ммоль/л, общ. белок - 73 г/л, мочевина - 6,7 ммоль/л, креатинин - 89 мкмоль/л, билирубин общий - 14,3 мкмоль/л, АЛТ - 88 Е/л (2,5 нормы), АСТ - 24 Е/л (норма), КФК - 394 Е/л (2 нормы), ЛДГ - 434 Е/л (2 нормы), СРБ (3 нормы). Общий анализ мочи в норме. Повторное проведение рентгенологического исследования грудной клетки не выявило каких-либо изменений.
ЭКГ: ритм синусовый, 89 уд. в мин. Зарегистрирована частая суправентрикулярная экстрасистолия по типу тригеминии. ЭКГ мониторирование: синусовый ритм со средней чсс за сутки 70 уд. в мин., максимальная чсс 137 уд. в мин. Эктопическая активность представлена 13 753 наджелудочковыми комплексами, в том числе эпизодами бигеминии 1 014, тригеминии - 192, квадригеминии - 451 (рисунок). Зарегистрированные паузы обусловлены синусовой аритмией выраженного характера. Зарегистрирован постоянный синдром ранней реполяризации.
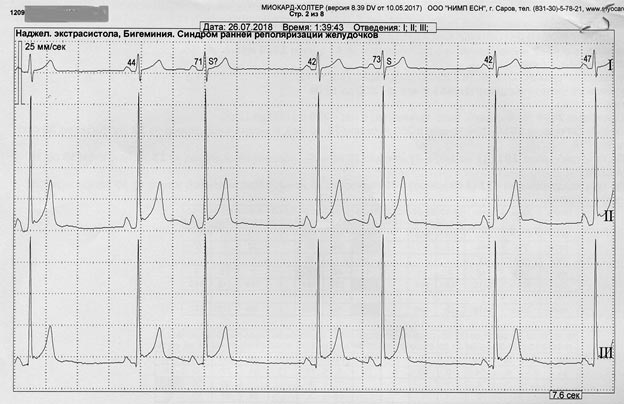
Рис. Фрагмент суточного ЭКГ-мониторирования больного Б., суправентрикулярная экстрасистолия по типу бигимении
ЭХОКС: аорта=2,8-3,0 см, левое предсердие - 3,2 см, левый желудочек - 5,0 см, толщина межжелудочковой перегородки - 1,1-1,0 см, правый желудочек=2,7 см, ударный объем - 77 мл, фракция выброса - 63 %. Клапаны сердца не изменены, структура миокарда однородная, кинез стенок левого желудочка правильный, не снижен. Эхонегативное пространство перикарда не расширено. При проведении ЭХОКС через 2 недели в динамике: размеры камер и гемодинамические параметры сердца прежние, за исключением: структура миокарда левого желудочка неоднородная в области межжелудочковой перегородки.
Проведено ультразвуковое исследование печени, почек, надпочечников, щитовидной железы. Изменений в данных органах не выявлено.
Основываясь на критериях миокардита Нью-Йоркской сердечной ассоциации (NYHA) 1964 и 1973 гг., которые актуальны и по настоящее время, а также на критериях тяжести и течения миокардита по классификации Н.Р. Палеева и М.А. Гуревича (1998) [2], был выставлен диагноз: Ветряная оспа среднетяжелого течения, осложненная острым миокардитом легкого течения, аритмический вариант, частая суправентрикулярная экстрасистолия. Обоснование диагноза строилось на клинических симптомах, физикальных изменений со стороны сердца, повышения уровня КФК, ЛДГ, АСТ, биохимических признаков общего воспаления (СОЭ, СРБ), нарушения ритма на ЭКГ. Изменения при ЭХОКС не могли считаться специфическими, но они могли характеризовать тяжесть заболевания.
Больному была вновь начата терапия ацикловиром 500 мг 4 раза в день, диклофенаком 50 мг 2 раза в день, лоратадином 10 мг в сутки, бисопрололом в дозе 2,5 мг в сутки, магнеротом 1 т. 3 раза в сутки, триметазидином 35 мг 2 раза в день, поливитаминами.
Через 10 дней от начала терапии больной отметил исчезновение болей в области сердца, уменьшилась общая слабость, перебои в сердце стали беспокоить существенно реже. При осмотре сохранялась приглушенность сердечных тонов, экстрасистолы не наблюдались, чсс - 64 уд. в мин., АД 120/80 мм рт. ст. Общий анализ крови, мочи и биохимический анализ были в норме. При неоднократных проведениях ЭКГ фиксировались единичные суправентрикулярные экстрасистолы. Лечение ацикловиром и диклофенаком продолжалось 10 дней.
Больной был выписан на 39-й день от момента госпитализации, в удовлетворительном состоянии, без жалоб, для прохождения службы, с рекомендацией приема бисопролола, магнерота, витаминных препаратов и кардиометаболиков.
Через 1 месяц после выписки из стационара, больной вновь был госпитализирован для планового обследования. Жалоб не предъявлял. При осмотре физикальных изменений со стороны внутренних органов не обнаружено. Общий анализ крови, анализ мочи, биохимический анализ в норме. По ЭКГ, чсс 68 уд. в минуту, в миокарде без изменений. При ЭКГ мониторировании регистрировался синусовый ритм со средней чсс за сутки 58 уд. в мин, максимальная чсс 95 уд. в мин. Наджелудочковая эктопическая активность представлена 3 017 наджелудочковыми комплексами, одиночных комплексов - 2 292, по типу бигеминии - 657. При проведении ЭХОКС, на фоне нормальных размеров камер сердца, нормальных гемодинамических параметров работы миокарда, сохранялась его неоднородность в межжелудочковой перегородке.
Больному был установлен диагноз: острый миокардит, легкого течения, период поздней реконвалесценции, нарушением ритма сердца по типу наджелудочковой экстрасистолии, без развития сердечной недостаточности.
Как отмечается в литературе, посвященной инфекционным миокардитам, острый миокардит развивается преимущественно у больных ВО со средней и тяжелой формами на 6-10-й день заболевания, в период прекращения появления новых высыпаний на коже и видимых слизистых оболочках [7]. У нашего пациента кардиальные жалобы появились на 11-й день заболевания. Определены основные жалобы у пациентов с герпетическими миокардитами - это боль в области сердца (85,0 %) и сердцебиение и аритмии (96,0 %), реже одышка, у 12,0 % обследованных отмечаются только общая слабость и утомляемость [8]. У нашего больного так же на фоне выраженной слабости, основной жалобой были сердцебиение и перебои в сердце. Как свидетельствуют данные литературы, патологические изменения на ЭКГ при миокардите могут сохраняться до четырех-шести недель, а иногда и дольше [5]. В нашем случае, и через 1,5 месяца нарушения ритма сердца у больного имели место. Легкое течение миокардита у нашего больного характеризовалось отсутствием увеличения сердца и проявлений сердечной недостаточности. Больной после лечения субъективно чувствовал себя хорошо, единичные экстрасистолы не ощущал, но его дальнейшее состояние требует контроля со стороны врачей, учитывая сохранения аритмии, хотя и более редкой, чем в разгар болезни. По данным литературы, имеются рекомендации о длительном лечении инфекционных миокардитов: от двух до шести месяцев. Это связано с тем, что воспалительный процесс в сердечной мышце может продолжаться субклинически, тем более, что герпесвирусная инфекция может трасформироваться в хронически активную форму и поддерживать воспалительный процесс в сердечной мышце [8]. Однако, учитывая, что ВО болеют преимущественно 1 раз в жизни и речь не идет о рецидиве инфекции, диспансерное наблюдение за данными больными может ограничиться 6-ю месяцами.
Представленное наблюдение, по нашему мнению, может оказаться полезным для врачей разных специальностей: инфекционистов, терапевтов и кардиологов, которые могут столкнуться с появлением кардиальных симптомов у больных ВО в остром периоде и после перенесенного заболевания.
Литература |
 |
 1. Бойцов С.А., Дерюгин М.В. Современные возможности диагностики неревматических миокардитов // Consilium Medicum. - 2002. - Vol. 4. - P. 117-124.
1. Бойцов С.А., Дерюгин М.В. Современные возможности диагностики неревматических миокардитов // Consilium Medicum. - 2002. - Vol. 4. - P. 117-124. 2. Кардиология. Национальное руководство: краткое издание / Под ред. Ю.Н. Беленкова, Р.Г. Оганова. - М.: ГЭОТАР-Медиа, 2012. - 848 с.
2. Кардиология. Национальное руководство: краткое издание / Под ред. Ю.Н. Беленкова, Р.Г. Оганова. - М.: ГЭОТАР-Медиа, 2012. - 848 с. 3. Королева А.А., Журавков Ю.Л. Современные подходы к диагностике и лечению миокардитов // Военная медицина. - 2012. - № 2. - С. 25-30.
3. Королева А.А., Журавков Ю.Л. Современные подходы к диагностике и лечению миокардитов // Военная медицина. - 2012. - № 2. - С. 25-30. 4. Мравян С.Р., Гуревич М.А. Особенности клиники, диагностики и лечения миоперикардитов и диффузных миокардитов // Российский кардиологический журнал. - 2003. - № 5. - С. 99-103.
4. Мравян С.Р., Гуревич М.А. Особенности клиники, диагностики и лечения миоперикардитов и диффузных миокардитов // Российский кардиологический журнал. - 2003. - № 5. - С. 99-103. 5. Палеев Н.Р., Одинцова В.А., Гуревич М.А., Найштат Г.М. Миокардиты. - М., 1982. - 272 с.
5. Палеев Н.Р., Одинцова В.А., Гуревич М.А., Найштат Г.М. Миокардиты. - М., 1982. - 272 с. 6. Руководство по инфекционным болезням / Под ред. Ю.В. Лобзина. - СПб., 2001. - 226 с.
6. Руководство по инфекционным болезням / Под ред. Ю.В. Лобзина. - СПб., 2001. - 226 с. 7. Скворцов В.В., Тумаренко А.В., Одинцов В.В., и др. Миокардиты // Российский кардиологический журнал - 2009. - № 1 (75). - С. 87-96.
7. Скворцов В.В., Тумаренко А.В., Одинцов В.В., и др. Миокардиты // Российский кардиологический журнал - 2009. - № 1 (75). - С. 87-96. 8. Сорокин Е.В., Карпов Ю.А. Миокардиты в клинической практике: современные представления о старой болезни // Русский медицинский журнал. - 2001. - № 10. - С. 423.
8. Сорокин Е.В., Карпов Ю.А. Миокардиты в клинической практике: современные представления о старой болезни // Русский медицинский журнал. - 2001. - № 10. - С. 423. 9. Шустваль Н.Ф., Волобуева О.В., Лядова Т.И. Диагностика и лечение герпесвирусного миокардита при ветряной оспе у взрослых // Мiжнародний медичний журнал (Украiна). - 2016. - № 2. - С. 87-92.
9. Шустваль Н.Ф., Волобуева О.В., Лядова Т.И. Диагностика и лечение герпесвирусного миокардита при ветряной оспе у взрослых // Мiжнародний медичний журнал (Украiна). - 2016. - № 2. - С. 87-92. 10. Hufnagel G., Pankuweit S., Richter A., et al. The European Study of Epidemiology and Treatment of Cardiac Inflammatory Diseases (ESETCID). First epidemiological results // Herz. - 2000. - № 25 (3). - P. 279-285.
10. Hufnagel G., Pankuweit S., Richter A., et al. The European Study of Epidemiology and Treatment of Cardiac Inflammatory Diseases (ESETCID). First epidemiological results // Herz. - 2000. - № 25 (3). - P. 279-285.  11. Kuhl U., Pauschinger M., Noutsias M., et al. Diagnosis and treatment of patients with virus induced inflammatory cardiomyopathy // Eur.Heart J. - 2002. - Vol. 4 (suppl. 1). - P. 173-180.
11. Kuhl U., Pauschinger M., Noutsias M., et al. Diagnosis and treatment of patients with virus induced inflammatory cardiomyopathy // Eur.Heart J. - 2002. - Vol. 4 (suppl. 1). - P. 173-180. 12. Cooper L.T. Giant cell myocarditis: diagnosis and treatment // Herz. - 2000. - № 25 (3). - P. 291-298.
12. Cooper L.T. Giant cell myocarditis: diagnosis and treatment // Herz. - 2000. - № 25 (3). - P. 291-298.
Телефон: (4212) 76-13-96
«Дальневосточный медицинский журнал»

