2019 год № 3
Педиатрия
Резюме:
Ключевые слова:
Summary:
Key words:
Введение |
 |
 |
Совершенствование тактики выхаживания новорожденных ведет к повышению выживаемости преждевременно рожденных детей [4, 3]. Особенности адаптации недоношенных детей, высокий риск формирования хронической соматической и неврологической патологии требует организации специализированной системы последующего наблюдения с момента рождения ребенка и на протяжении первых лет жизни [8, 10, 11], так как у этих детей отмечается рост инвалидности, во многом за счет отсроченных неврологических расстройств [2, 6, 15], преимущественно за счет перенесенной гипоксии, в связи с чем в настоящее время приобрели актуальность проблемы качества жизни, социализация выживших детей, родившихся глубоконедоношенными [1].
Достижения перинатальной медицины позволили повысить выживаемость глубоконедоношенных новорожденных с очень низкой (1 000-1 499 г) (ОНМТ) и экстремально низкой (500-999 г) массой тела (ЭНМТ) [2, 6]. В Хабаровском крае и городе Хабаровске в последние пять лет отмечается вариабельное число преждевременных исходов беременностей в целом (от 1 186 в 2014 году (6,7 %) до 693 в 2013 году (3,9 %)), при этом частота очень ранних преждевременных родов остается стабильной (0,4 %).
Достоверно подтверждено наличие пролонгированного влияния перинатальной гипоксии на функциональное состояние головного мозга и возможность тяжелых нарушений функционального состояния центральной нервной системы (ЦНС) даже при отсутствии значительных повреждений структур головного мозга [5]. Согласно этому, в отдаленном периоде у детей, подвергшихся воздействию гипоксии в родах, без своевременной адекватной терапии и длительной реабилитации ожидаемы неблагоприятные последствия [5, 12, 14]. Уникальность физиологии глубоконедоношеных детей, чей внутриутробный рост и развитие завершился досрочно, высокая степень компенсации при благоприятных условиях постнатального выхаживания, требует поиска критериев успешности интенсивной терапии и определения перспектив последующей реабилитации.
Научно обоснованные подходы к лечению, прогнозированию тяжести последствий и реабилитации детей, рожденных в состоянии глубокой недоношенности с ОНМТ и ЭНМТ, изучены недостаточно, что определяет актуальность данного исследования.
Цель - изучить клинические и нейрофизиологические особенности течения неонатального периода детей, родившихся от ранних преждевременных родов (32 недель гестации и менее).
Материалы и методы
|
 |
 |
Методом типической выборки проведено когортное проспективное исследование физического, неврологического и нейрофизиологического статуса 85 детей, рожденных на сроке до полных 32 недель беременности (31 неделя и 5 дней), составивших основную группу. Результаты исследования сравнивались с клиническими и лабораторными данными 20 доношенных детей контрольной группы - это были дети, родившиеся у здоровых матерей на сроке гестации 38-41 неделя, жительниц города Хабаровска в возрасте 18-38 лет 19 (95,0±4,8), беременность характеризовалась отсутствием обострений хронических заболеваний, анемии, гестоза. Роды нормальные срочные через естественные родовые пути, без асфиксии. Дети контрольной группы (11 мальчиков, 55 % и 9 девочек, 45 %) в периоде новорожденности имели средние показатели физического развития, достаточную к сроку гестации зрелость, благоприятное течение неонатального периода, все были выписаны домой на 5-7-е сутки жизни в удовлетворительном состоянии. Дети были включены в исследование в возрасте 1 месяца жизни и на момент проведения обследования не имели каких-либо хронических и/или острых заболеваний.
При анализе учитывались пол, антропометрические показатели при рождении, возраст матерей, соматический и акушерско-гинекологический анамнез, течение беременности, диагноз при рождении, длительность интенсивной терапии, нейрофизиологические обследования (НСГ, ЭЭГ, вызванные потенциалы).
Критерии включения в основную группу: срок гестации при рождении менее 32 полных недель, постконцептуальный возраст (сумма антенатального и постнатального возраста в неделях) на момент проведения исследования 38-40 недель.
Источником информации служил анализ медицинских документов (ф-112/у, ф-003/у) и результаты проведенного обследования ребенка; интервьюирование родителей либо законных представителей пациента.
Лабораторные исследования проведены в ЦНИЛ ФГБОУ ВО ДВГМУ Минздрава России, клинические исследования - в КГБУЗ "Перинатальный центр", специальные исследования (электроэнцефалография (Нейро-Спектр Copyright©1992-2008 Нейрософт), зрительные и слуховые вызванные потенциалы (Нейро-МВП Copyright © 1995-2005 НейроСофт), НСГ) проведены в отделении патологии новорожденных и недоношенных детей КГБУЗ "Перинатальный центр" г. Хабаровск (врач нейрофизиолог Бажанова Ю.В.).
Формулировка диагноза и определение степени тяжести гипоксически-ишемических поражений головного мозга проводилась в соответствии с классификацией [9].
Все стадии исследования соответствуют законодательству РФ, международным этическим нормам и нормативным документам исследовательских организаций и одобрены Локальным этическим комитетом Дальневосточного государственного медицинского университета (протокол № 10 от 14.10.2018 г.)
Размер выборки предварительно не рассчитывался. Анализ данных выполнен с использованием пакета статистических программ STATISTICA. Данные обрабатывались на персональном компьютере с использованием статистических функций программы EXEL по стандартному T-критерию Стьюдента при нормальном распределении количественных признаков и с критерием для малых выборок. В статье приведены результаты с достоверностью р<0,055 и ниже, результаты корреляционного анализа в программе Statistica 10,0 по коэффициенту корреляции Спирмена.
Результаты и обсуждение
|
 |
 |
Известно, что дети до 32 недели гестации рождаются, чаще всего, с массой тела до 1500 грамм [13], в ходе подготовительного этапа исследования нами был проведен анализ основных статистических показателей по данным статистической формы №32 медицинской документации для детей с ОНМТ и ЭНМТ (табл. 1, 2), так как в официальной статистике не учитываются данные по сроку гестации.
| Годы | Дети массой тела 500-999 г (ЭНМТ) | Общее число родившихся детей родивш. живыми (с ЭНМТ) | Доля детей ЭНМТ среди всех родившихся (%) | ||
|---|---|---|---|---|---|
| родивш. живыми ЭНМТ (абс.) | всего ЭНМТ (абс.) | доля живых среди ЭНМТ (%) | |||
| 2013 | 98 | 147 | 66,7 | 18796 | 0,8 |
| 2014 | 42 | 62 | 67,7 | 18963 | 0,3 |
| 2015 | 36 | 79 | 45,6 | 19230 | 0,4 |
| 2016 | 43 | 101 | 42,6 | 17996 | 0,6 |
| 2017 | 42 | 99 | 42,4 | 16205 | 0,6 |
В Хабаровском крае, как и во многих других регионах России, происходит общее снижение числа родов, что связано с круто изменившимися репродуктивными и демографическими характеристиками населения страны, при этом число детей с ЭНМТ в Хабаровском крае стабильно, что, вероятно, связано со снижением числа родов в целом.
| Весовая категория | 2013 | 2014 | 2015 | 2016 | 2017 |
|---|---|---|---|---|---|
| Родившиеся живыми - абсолютные числа | |||||
| 500-999 грамм | 49 | 42 | 36 | 43 | 42 |
| 1 000-1 499 грамм | 133 | 108 | 124 | 99 | 120 |
| Умершие в возрасте 0-6 дней - абсолютные числа | |||||
| 500-999 грамм | 15 | 9 | 5 | 4 | 8 |
| 1 000-1 499 грамм | 12 | 3 | 6 | 4 | 4 |
| Выжило после 6 сут. | 34 | 33 | 31 | 39 | 34 |
| Выжило после 6 суток (%) | 69,4 | 78,6 | 86,1 | 90,7 | 81,0 |
| Ранняя неонатальная смертность на 1 000 живорожденных | |||||
| 500-999 грамм | 306,1 | 214,3 | 138,9 | 93,0 | 190,5 |
| 1 000-1 499 грамм | 90,2 | 27,8 | 48,4 | 40,4 | 33,3 |
При анализе основных статистических показателей очевидно, что выживаемость детей зависит от срока гестации и при большей продолжительности беременности выживаемость детей выше. Кроме того, при сокращении числа умерших новорожденных с ЭНМИ и ОНМТ в течение первых 6 суток, происходит увеличение выживаемости после 6 суток, что вероятно связано с усовершенствованием медицинской помощи недоношенным детям в Хабаровском крае.
Для изучения клинико-нейрофизиологических особенностей течения неонатального периода детей, родившихся до 32 недель гестации, методом типической выборки было проведено когортное проспективное исследование физического, неврологического и нейрофизиологического статуса 85 детей, соответствующих критериям включения, отобранных методом сплошной выборки (54 мальчика, 63,5±5,2 %, 31 девочка, 36,5±5,1 %).
Возраст матерей, родивших детей, включенных в исследование, был от 16 до 40 лет, но только каждый третий ребенок (26 детей, 30,5±5 %) родился у матерей оптимального детородного возраста (20-30 лет). Часто дети рождались у матерей старше 31 лет (30 матерей, 35,3±5,1). У каждой четвертой беременность была первой (20 матерей, 23,5±4,5 %).
При сравнении такого показателя, как отношение числа беременностей к родам (паритет) установлено, что у каждой четвертой женщины, родившей детей, включенных в исследование, беременность была первой (20 женщин, 23,5±4,5 % первобеременных первородящих), второй (18 женщин, 21,2±4,4 % вторая беременность, вторые роды) или пятой и более (21 женщины, 24,7±4,6 %). Но большинство детей родились от третьей и более беременностей (47 матерей, 55,3±5,3 %) и повторных родов.
Течение беременности (табл. 3) было нефизиологическим и у всех женщин (100 %) проходило на фоне хронической внутриутробной гипоксии плода, угрозы прерывания (31 женщина, 36,4 %), инфекций, передаваемых половым путем (ИППП) (16 беременных, 18,8 %), многоплодия (17,6 %), анемии (15 беременных, 17,6 %) и гестоза (10 беременных, 11,8 %). Также встречались хронические заболевания почек и социально-значимые заболевания (ЦМВ-носительство, Lues, открытая форма туберкулеза легких, вирусный гепатит С, алкоголизм) (по 9 беременных, 10,5 %), течение беременности на фоне ОРВИ и необследованные женщины (по 7 беременных, 8,2 %). Гестационный процесс сопровождался истмико-цервикальной (ИЦН) (16 беременных, 18,8 %) и фетоплацентарной (ФПН) (12 беременных, 14,1 %) недостаточностью, несостоятельностью рубца (3 беременные, 3,5 %), много- (2 беременные 2,3 %) или маловодием (5 беременных, 5,9 %) и другими патологическими состояниями.
| Показатель | Основная группа, Абс. | Основная группа, % и Р | Контрольная группа, абс. | Контрольная группа, % и Р |
|---|---|---|---|---|
| Хроническая внутриутробная гипоксия плода | 85 | 100,0±4,5 | 14 | 21,0±2,2 |
| Угроза прерывания | 31 | 36,4±5,2 | - | - |
| ИППП | 16 | 18,8±4,2 | - | - |
| ИЦН | 16 | 18,8±4,2 | 0 | - |
| Многоплодие | 15 | 17,6±4,1 | 0 | |
| Анемия беременных | 15 | 17,6±4,1 | 2 | 10,0±6,7 |
| Фетоплацентарная недостаточность | 12 | 14,1±3,7 | 0 | - |
| Хронические болезни почек | 9 | 10,5±3,3 | 0 | - |
| Социально значимые болезни | 9 | 10,5±3,3 | 0 | - |
| ОРВИ при беременности | 7 | 8,0±2,9 | 1 | 5,0±2,3 |
| Не обследованы | 7 | 8,0±2,9 | 0 | - |
| Много- и маловодие | 7 | 8,2±2,9 | 0 | - |
| Преэклампсия | 4 | 4,7±2,3 | 0 | - |
| Курение | 4 | 4,7±2,3 | 1 | 5,0±4,5 |
| Несостоятельность рубца матки | 3 | 3,5±1,9 | 0 | - |
| Гестационный сахарный диабет | 3 | 3,5±1,9 | 0 | - |
| Антенатальная гибель одного плода из двойни | 2 | 2,3±1,5 | 0 | - |
Таким образом, беременность женщин, родивших детей основной группы, протекала в условиях гипоксии: хронической внутриутробной (100 %) и реализующимися через гипоксию заболеваниями и состояниями (более 7 5% детей) (анемия, ФПН, угроза прерывания, курение и др.).
Большинство детей, включенных в исследование, рождались на сроке 30-32 недели гестации (52 ребенка, 61,2±5,2 %), второе ранговое место занимал срок гестации при рождении 28-30 недель (16 детей, 18,8±4,2 %), реже дети рождались в 27-28 (9 детей, 10,5±3,1 %) или 24-27 недель (7 детей, 8,2±2,9 %).
Чаще дети рождались от спонтанных преждевременных родов (50 детей, 58,8±5,3 %), реже родоразрешались путем операции кесарева сечения (ОКС) (35 детей, 41,2±5,3 %). Из общего числа оперативных родов в 26 случаев (74,3±7,4 %) операция проводилась в интересах плода. Из всех оперативных родов было 10 плановых (28,6±7,6 %) и 25 (71,4±7,7 %) экстренных операций.
При оценке антропометрических данных детей по шкале Фентона, рекомендованной ВОЗ для оценки антропометрических показателей недоношенных новорожденных (2003, обновление 2013), нами было установлено соответствие данных физического развития при рождении референсным значениям для гестационного возраста (табл. 4).
| Параметры | Норма | Выше нормы | Ниже нормы |
|---|---|---|---|
| Масса тела | 21 (24,7±4,7 %) | 44 (51,7±5,4 %) | 20 (23,5±4,5 %) |
| Длина тела | 15 (17,6±4,1 %) | 55 (64,7±5,1 %) | 15 (17,6±4,1 %) |
| Окр. головы | 29 (34,1±5,1 %) | 32 (37,6±5,2 %) | 24 (28,2±4,8 %) |
В каждом пятом случае (19 детей, 22,3±4,5 %) физическое развитие детей было гармонично высоким, превышая референсные значения по массе тела, длине и окружности головы, у 3 детей (3,5±2,0 %) физическое развитие было ниже референсных значений по всем антропометрическим показателям. У большинства детей основной группы (66 детей, 62 %) физическое развитие при рождении было негармоничным, чаще превышало референсные значения по одному или двум признакам.
Для уточнения патологического влияния интранатальной гипоксии нами был проведен анализ частоты встречаемости асфиксии при рождении по оценке по шкале Апгар, при этом асфиксия при родах средняя и умеренная (Р21.1 по МКБ-10) была искусственно разделена на 2 подгруппы в зависимости от оценки по шкале Апгар (табл. 5).
| Оценка по шкале Апгар | Тяжелая асфиксия (1-3 балла), абс. и % | Средне-тяжелая асфиксия (4-5 баллов), абс. и % | Умеренная асфиксия (6-7 баллов), абс. и % | Норма (8-10 баллов), абс. и % |
|---|---|---|---|---|
| 1 минута | 9 (10,6±3,3) | 28 (32,9±5,0) | 48 (56,5±5,3) | - |
| 5 минута | 1 (1,2±1,09) | 4 (4,7±2,2) | 47 (55,3±5,3) | 33 (38,8±5,2) |
У всех детей основной группы при рождении имелись проявления асфиксии различной степени выраженности, однако каждый третий ребенок нормализовал параметры, оцениваемые по шкале Апгар, к 5 минуте после рождения.
Все дети основной группы получили полный объем первичной и реанимационной помощи в родильном зале в соответствии с Методическим письмом "Первичная и реанимационная помощь новорожденным детям" от 21.04.2010 №15-4/10/2-3204, были переведены в реанимационное отделение КГБУЗ "Перинатальный центр" г. Хабаровска. Продолжительность госпитализации в РАО варьировала от 4 до 120 дней, все дети получали комплексное лечение по назначению неонатолога (рисунок).
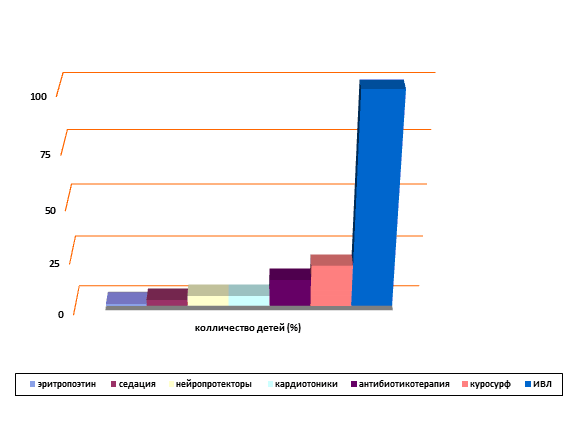
Рис. Интенсивная терапия детей основной группы в неонатальном периоде
При проведении интенсивной терапии в реанимационном отделении все 85 детей получали респираторную поддержку: традиционной ИВЛ (68 детей, 80,0±4,5 %) и неинвазивными методами (17 детей, 20,0±4,3 %), заместительную терапию порактаном-альфа 17 (20,0±4,3 %). Каждый третий ребенок (32 ребенка, 37,6±5,2 %) получил антибактериальную терапию и симптоматическое лечение 12 (14,1±3,7 %). Все дети в различной мере получали нейропротективную терапию средой, охранительный режим, развивающие технологии, контакты с родителями и родственниками, уход, направленный на развитие и реабилитацию.
Перенесенные внутриутробно и при рождении явления хронической и острой гипоксии реализовались у детей основной группы в клинические патологические состояния (табл. 6) с преимущественным поражением ЦНС.
| Патологические состояния | Основная группа, абс. | Основная группа, % | Контрольная группа, абс. | Контрольная группа, % и Р |
|---|---|---|---|---|
| Внутрижелудочковое кровоизлияние | 35 | 41,1±5,3 | - | - |
| Церебральная ишемия | 25 | 29,4±4,9 | - | - |
| Пневмония | 25 | 29,4±4,9 | - | - |
| Анемия недоношенных | 22 | 25,8±4,7 | - | - |
| Сепсис неонатальный (бактериальный) | 20 | 23,5±4,6 | - | - |
| Респираторный дистресс синдром (РДС) | 20 | 23,5±4,6 | - | - |
| Синдром угнетения ЦНС | 18 | 21,2±4,4 | 1 | 5,0±2,2 |
| Ретинопатия новорожденных | 16 | 18,8±4,2 | - | - |
| Энтероколит | 15 | 17,6±4,1 | - | - |
| Гидроцефальный синдром | 14 | 16,4±4,0 | - | - |
| Менингоэнцефалит | 13 | 15,3±3,8 | - | - |
| Гипокортицизм | 12 | 14,1±3,7 | - | - |
| Бронхолегочная дисплазия | 9 | 10,5±3,3 | - | - |
| Неонатальные судороги | 8 | 9,4±3,1 | - | - |
| Гипотиреоз | 6 | 7,0±2,7 | - | - |
| ВПР. Кишечная непроходимость | 4 | 4,7±2,3 | - | - |
| Паховая грыжа | 3 | 3,5±1,9 | - | - |
| Омфалит | 3 | 3,5±1,9 | - | - |
| Геморрагическая болезнь новорожденных | 2 | 2,3±1,6 | - | - |
| Гепатит | 2 | 2,3±1,6 | - | - |
| ЦМВ инфекция | 1 | 1,0±1,09 | - | - |
Особенностью клинического течения неонатального периода детей основной группы было сочетание нескольких нозологических форм у всех пациентов.
После интенсивной терапии в условиях реанимационного отделения и стабилизации состояния все дети были переведены для дальнейшего выхаживания на второй этап выхаживания, в отделение патологии новорожденных в тяжелом (73 ребенка, 85,8±3,7 %) или средне-тяжелом состоянии (12 детей, 14,1±3,7 %) за счет комплекса патологических состояний, обусловленных дыхательными и неврологическим нарушениями.
В стационаре дети основной группы редко находились на естественном вскармливании (15 детей, 17,6±4,1 %), чаще питание было искусственным (70 детей, 82,4±4,1 %) лечебными или специальными смесями для недоношенных новорожденных.
Дети основной группы осматривались неврологом в раннем неонатальном периоде в условиях РАО и в динамике с включением нейрофизиологического компонента обследования в возрасте 38-40 недель постконцептуального возраста. Диагноз "Перинатальная постгипоксическая ишемическая (постгеморрагическая) энцефалопатия являлся доминирующим в нейропатологии, наиболее часто встречались комбинации патологических синдромов (табл. 7).
| Синдромы | Абс. | % и Р |
|---|---|---|
| Двигательных нарушений из них: в виде спастического тетрапареза миотонический синдром дистония | 52 4 10 38 | 61,2±5,2 4,7±2,3 11,7±3,4 44,7±5,3 |
| Вегето-висцеральных нарушений | 46 | 54,1±5,4 |
| Ликвородинамических нарушений (гидроцефальный синдром) | 38 | 44,7±5,3 |
| Синдром угнетения ЦНС | 20 | 23,5±4,5 |
| Судорожный синдром | 10 | 11,7±3,5 |
| Гипервентрикулярная лейкомаляция | 10 | 11,7±3,5 |
| Синдром гипервозбудимости | 9 | 10,5±3,3 |
| Порэнцефалия | 2 | 2,3±1,6 |
| Аномалия Денди-Уокера | 1 | 1,2±1,09 |
Таким образом, доминирующим проявлением нейропатологических синдромов перинатального поражения ЦНС у детей основной группы были вегето-висцеральные нарушения и проявления синдрома двигательных нарушений преимущественно в виде нейромышечной дистонии, что является проявлением морфофункциональной незрелости.
Электроэнцефалография (ЭЭГ) (Нейро-Спектр Copyright©2012-2018 Нейрософт) в сроке 38-40 недель постконцептуального возраста была проведена 61 ребенку, включенному в основную группу, остальным детям ЭЭГ не проводилась по тяжести состояния. Наиболее частым патологическим синдромом, выявленным на ЭЭГ, были диффузные изменения БЭГ у каждого второго ребенка основной группы (31 ребенок, 50,8±6,3 %), второе ранговое место (21 ребенок, 34,4±6,0 %) занимала эпилептическая активность в различных проявлениях. Реже (16 детей, 26,2±5,6 %) диагностировалось замедление формирования возрастной корковой ритмики, нейрофизиологическая незрелость и уплощение кривой ЭЭГ в лобных отведениях (по 15 детей, 24,5±5,4 %), снижение порога возбудимости (3 детей - 4,9±2,7 %), часто наблюдались сочетания нескольких патологических симптомов. Только у 6 детей (9,8±3,8 %) БЭА головного мозга соответствовала возрасту гестации. Следовательно, основным биоэлектрическим проявлением у детей, родившихся на сроке гестации менее 32 недель, в возрасте 38-40 недель постконцептуального возраста были диффузные изменения БЭГ, что свидетельствует о морфофункциональной незрелости и недостаточности формирования связей между подкорково-корковыми отделами головного мозга.
Части детей основной группы (41 ребенок) было проведено определение слухового и зрительного (на вспышку) вызванных потенциалов: (Нейро-МВП Copyright © 2012-2018 НейроСофт) (табл. 8), остальным детям (44 ребенка, 51,7±5,4 %) обследование в 38-40 недель постконцептуального возраста не проводилось по тяжести состояния.
| Показатель | Абс. | % и Р |
|---|---|---|
| Афферентация в кору сохранена | 27 | 65,8±7,4 |
| Нарушение проведения по аксональному типу | 22 | 53,6±7,8 |
| Нарушение проведения по демиелинизирующему типу | 5 | 12,1±5,0 |
| Нарушение афферентации с двух сторон | 2 | 4,8±3,3 |
У значительного числа детей (65,8 %) была выявлена сохранная афферентация в кору, но при этом у половины детей (22 ребенка, 53,6 %) были диагностированы высокие показатели нарушения проведения по аксональному типу, что свидетельствует о снижении ответной реакции коры на предъявленный стимул. У части детей (5 пациентов, 12,2 %) диагностировано нарушение проведения по демиелинизирующему типу, свидетельствующее о дефектах миелинизации в структурах зрительного анализатора. Нарушение афферентации с двух сторон обусловлено снижением импульсного потока по волокнам, и, как следствие, уменьшением числа активных нейронов в ответ на зрительный стимул, что является проявлением морфофункциональной незрелости и фактором риска нарушения зрения в более старшем возрасте.
Замедление внутристволового проведения на мезенцефальном уровне, зарегистрированное у большинства исследуемых детей (табл. 9), свидетельствует о нарушении афферентации слухового стимула на уровне ствола мозга, может быть как проявлением морфофункциональной незрелости, так и доклиническим маркером патологических состояний ЦНС и нарушения слухового восприятия в высших отделах нервной системы, обусловленных перинатальной патологией [7, 8].
В результате проведенного исследования были установлены клинико-нейрофизиологические особенности течения неонатального периода детей, родившихся от ранних преждевременных родов (32 и менее недель гестации).
| Параметры | Абс. | % и Р |
|---|---|---|
| Замедление внутристволового проведения на мезенцефальнм уровне | 34 | 82,9±5,8 |
| Нарушения по слухопроводящим структурам не выявлено | 4 | 9,7±4,6 |
| Сигнал не регистрировался | 1 | 2,5±2,4 |
Определена структура заболеваемости, уровень НПР, физического развития, особенности проявления электроэнцефалографии и вызванных потенциалов, что может стать основой для определения эффективности комплексной абилитации и способствовать индивидуализации подходов к реабилитации.
Установлено, что основным нейрофизиологическим феноменом детей, родившихся при ранних преждевременных родах (32 недели гестации и менее) в 38-40 недель постконцептуального возраста является морфофункциональная незрелость.
Исследование вызванных потенциалов является высокоинформативным методом, может служить инструментом при установлении степени отклонения в деятельности анализаторов, определении терапевтической тактики и контроля эффективности терапии у пациентов с нарушением зрительных и слуховых функций.
Литература |
 |
 1. Азарова Е.В., Ранняя неонатальная абилитация // Бюллетень Оренбургского научного центра УрО РАН. - 2015. - С. 1-2.
1. Азарова Е.В., Ранняя неонатальная абилитация // Бюллетень Оренбургского научного центра УрО РАН. - 2015. - С. 1-2. 2. Батышева Т.Т., Крапивкин А.И., Царегородцев А.Д., Сухоруков В.С., Тихонов С.В. Реабилитация детей с поражением нервной системы // Российский вестник перинатологии и педиатрии. - 2017. - Т. 62, № 6. - С.7-15.
2. Батышева Т.Т., Крапивкин А.И., Царегородцев А.Д., Сухоруков В.С., Тихонов С.В. Реабилитация детей с поражением нервной системы // Российский вестник перинатологии и педиатрии. - 2017. - Т. 62, № 6. - С.7-15. 3. Валиулина А.Я., Ахмадеева Э.Н., Крывкина Н.Н. Проблемы и перспективы успешного выхаживания и реабилитации детей, родившихся с низкой и экстремально низкой массой тела// Вестник современной клинической медицины. - 2013. - Т. 6, вып. 1. - С. 34-41.
3. Валиулина А.Я., Ахмадеева Э.Н., Крывкина Н.Н. Проблемы и перспективы успешного выхаживания и реабилитации детей, родившихся с низкой и экстремально низкой массой тела// Вестник современной клинической медицины. - 2013. - Т. 6, вып. 1. - С. 34-41. 4. Ворошилина К.И., Ровда Ю.И. Качество жизни недоношенных детей, родившихся с низкой, очень низкой и экстремально низкой массой тела, по результатам катамнестического наблюдения в условиях перинатального центра. // Электронный журнал. Современные проблемы науки и образования-2015. - № 6. - Режим доступа https://science-education.ru/ru/article/view?id=23148 (дата обращения 18.06.2019).
4. Ворошилина К.И., Ровда Ю.И. Качество жизни недоношенных детей, родившихся с низкой, очень низкой и экстремально низкой массой тела, по результатам катамнестического наблюдения в условиях перинатального центра. // Электронный журнал. Современные проблемы науки и образования-2015. - № 6. - Режим доступа https://science-education.ru/ru/article/view?id=23148 (дата обращения 18.06.2019).  5. Дегтярева М.Г. Нейрофизиологические аспекты оценки степени тяжести и прогнозирования исходов, перинатальных постгипоксических поражений головного мозга у детей различного гестационного возраста при лонгитудинальном наблюдении: дис…. д-ра мед. наук. - М., 2009. - 412 с.
5. Дегтярева М.Г. Нейрофизиологические аспекты оценки степени тяжести и прогнозирования исходов, перинатальных постгипоксических поражений головного мозга у детей различного гестационного возраста при лонгитудинальном наблюдении: дис…. д-ра мед. наук. - М., 2009. - 412 с. 6. Заваденко Н.Н., М.С. Ефимов, А.Н. Заваденко, И.О. Щедеркина, Л.А. Давыдова, М.М. Дороничева. Нарушения нервно-психического развития у недоношенных детей с низкой и экстремально низкой массой тела при рождении // Педиатрия. Журнал имени Г.Н. Сперанского. - 2015. - Т. 94, № 5. - С. 142-148.
6. Заваденко Н.Н., М.С. Ефимов, А.Н. Заваденко, И.О. Щедеркина, Л.А. Давыдова, М.М. Дороничева. Нарушения нервно-психического развития у недоношенных детей с низкой и экстремально низкой массой тела при рождении // Педиатрия. Журнал имени Г.Н. Сперанского. - 2015. - Т. 94, № 5. - С. 142-148. 7. Макарова И.И., Игнатова Ю.П., Маркова К.Б. Вызванные потенциалы мозга как биоэлектрический феномен, отражающий функциональное состояние нервной системы // Верхневолжский медицинский журнал. - 2016. - Т. 15, № 3. - С. 29-36.
7. Макарова И.И., Игнатова Ю.П., Маркова К.Б. Вызванные потенциалы мозга как биоэлектрический феномен, отражающий функциональное состояние нервной системы // Верхневолжский медицинский журнал. - 2016. - Т. 15, № 3. - С. 29-36. 8. Попова К. Е., Сенькевич О.А., Бажанова Ю.В. Нейрофизиологический статус детей 6-7-летнего возраста, перенесших критические состояния при рождении // Дальневосточный медицинский журнал. - 2016. - № 4. - С. 31-36.
8. Попова К. Е., Сенькевич О.А., Бажанова Ю.В. Нейрофизиологический статус детей 6-7-летнего возраста, перенесших критические состояния при рождении // Дальневосточный медицинский журнал. - 2016. - № 4. - С. 31-36.  9. Национальное руководство по неонатологии / Под ред. академика РАМН Н.Н. Володина. - СПб.: ГЕОТАР-МЕДИА, 2009. - 749 с.
9. Национальное руководство по неонатологии / Под ред. академика РАМН Н.Н. Володина. - СПб.: ГЕОТАР-МЕДИА, 2009. - 749 с. 10. Сахарова Е.С., Кешишян Е.С., Алямовская Г.А. Недоношенность, как медико-социальная проблема здравоохранения. Часть 3. Система последующего наблюдения за недоношенными детьми// Рос. Вестн. перинатол и педиатрии. - 2017. - Т. 62, № 5. - С. 43-48.
10. Сахарова Е.С., Кешишян Е.С., Алямовская Г.А. Недоношенность, как медико-социальная проблема здравоохранения. Часть 3. Система последующего наблюдения за недоношенными детьми// Рос. Вестн. перинатол и педиатрии. - 2017. - Т. 62, № 5. - С. 43-48.  11. Сахарова Е.С. Система абилитации детей, рожденных недоношенными, в том числе с низкой и экстремально низкой массой тела: автореф. дис. … д-ра мед. наук. - М., 2017. - 46 с.
11. Сахарова Е.С. Система абилитации детей, рожденных недоношенными, в том числе с низкой и экстремально низкой массой тела: автореф. дис. … д-ра мед. наук. - М., 2017. - 46 с. 12. Тумаев Т.С. Влияние перинатальных осложнений на функциональную активность мозга доношенных новорожденных // Лечащий врач: журнал для профессионалов в медицине. - 2014. - № 6. - С. 51-54.
12. Тумаев Т.С. Влияние перинатальных осложнений на функциональную активность мозга доношенных новорожденных // Лечащий врач: журнал для профессионалов в медицине. - 2014. - № 6. - С. 51-54. 13. Ходжаева З.С. Шифман Е.М., Филиппов О.С. и соавторы. Преждевременные роды: методическое письмо МЗ РФ. - 2011. - 30 с.
13. Ходжаева З.С. Шифман Е.М., Филиппов О.С. и соавторы. Преждевременные роды: методическое письмо МЗ РФ. - 2011. - 30 с.  14. Принципы этапного выхаживания недоношенных детей: монография / [Яцык Г. В. и др.]; под ред. Л.С. Намазовой-Барановой; Союз педиатров России, ФГБУ "Науч. центр здоровья детей" РАМН. - М.: ПедиатрЪ, 2013. - 238 с.
14. Принципы этапного выхаживания недоношенных детей: монография / [Яцык Г. В. и др.]; под ред. Л.С. Намазовой-Барановой; Союз педиатров России, ФГБУ "Науч. центр здоровья детей" РАМН. - М.: ПедиатрЪ, 2013. - 238 с.  15. George T. Mandy, Leonard E. Weisman, Melanie S. Kim Long-term complications of the preterm infant. - Dec 04, 2018. - C. 53-64.
15. George T. Mandy, Leonard E. Weisman, Melanie S. Kim Long-term complications of the preterm infant. - Dec 04, 2018. - C. 53-64.
 |
Главное меню |
 |
Заглавие |
 |
Введение |
 |
Материалы и методы |
 |
Результаты и обсуждение |
 |
Литература |
Оригинальная верстка  |
|
Телефон: (4212) 76-13-96
«Дальневосточный медицинский журнал»