2019 год № 4
Внутренние болезни
2Научно-исследовательский институт комплексных проблем сердечно-сосудистых заболеваний, 650002, Сосновый бульвар, 6;
3Кемеровская областная клиническая больница им. С.В. Беляева, 650066, пр. Октябрьский, 22, г. Кемерово
Резюме:
Ключевые слова:
2Research Institute of Complex Problems of Cardiovascular Diseases;
3Kemerovo Regional Clinical Hospital named after S.V. Belyaev, Kemerovo
Summary:
Key words:
Введение |
 |
 |
ИМспST является серьезной патологией, так как ассоциирован с высоким риском развития осложнений, в том числе смертей. Известно, что развитие СД2 значительно ухудшает прогноз ИМ. Считается, что главную роль в патогенезе СД 2-го типа играет ИР, однако механизмы формирования ИР и СД2 у больных с ИМ остаются недостаточно изученными [1, 2].
ИР взаимосвязана с атерогенной дислипидемией, адипокиновым дисбалансом, повышением содержания провоспалительных факторов в сыворотке крови. При ИМ возникает ишемия, активируется симпатическая нервная система, в результате в крови увеличивается содержание СЖК. В печени СЖК участвуют в синтезе липидов, способствуют снижению активности переносчиков глюкозы ГЛЮТ-4, блокируют рецепторы к инсулину, таким образом, оказывают влияние на развитие ИР [8, 15]. Однако требуется уточнить, какой уровень СЖК, какие липидные маркеры ассоциированы с развитием сахарного диабета при ИМ, что важно для формирования терапевтических тактик.
В литературе ведется обсуждение взаимосвязи адипокинов с развитием ИМ и СД. Адипокины регулируют углеводный и липидный обмены. Представляет интерес определение прогностической роли данных факторов в отношении неблагоприятного исхода ИМ. Лептин принимает участие в регуляции пищевого поведения. Известно, что уровень лептина повышается при ожирении. При физиологических концентрациях, когда отсутствует лептинорезистентность, данный адипокин ингибирует секрецию инсулина из ?-клеток островков Лангерганса. Но в условиях лептинорезистентности лептин не оказывает должного тормозящего влияния на секрецию инсулина, развивается гиперинсулинемия, ИР и в последствие - СД 2-го типа [12]. Однако в других исследованиях было выявлено, что при повышении концентрации сывороточного уровня лептина снижается секреция инсулина, и повышается инсулин-чувствительность периферических тканей [9]. Установлено потенциальное влияние резистина на формирование ИР у экспериментальных животных [11]. Связь между резистином и ИР у людей менее ясна. Адипонектин, напротив, способствует нивелированию ИР: в экспериментах на животных с диет-индуцированной ИР применение рекомбинантного адипонектина значительно повышает инсулин-чувствительность рецепторов печени [13]. Однако часть авторов не выявляет взаимосвязи между уровнем адипонектина и развитием СД2, в частности, у пациентов с ИМ [14].
Показано, что увеличение уровня С-реактивного белка (СРБ) взаимосвязано с риском развития не только сердечно-сосудистых заболеваний (ССЗ) [10], но и СД 2-го типа [5]. Кроме того, ИЛ-6 тоже может быть вовлечен в развитие ИР и СД2. Было выявлено, что среди всех провоспалительных цитокинов лишь ИЛ-6, продуцируемый адипоцитами, в большей степени коррелирует с ожирением, ИР и СД2 [4, 6].
Таким образом, недостаточность полученных данных, противоречивость результатов исследований явились предпосылкой к выполнению данной работы. Представляет интерес определение ассоциации рассматриваемых биомаркеров с риском развития СД у больных ИМ, установление прогностически значимых уровней, что важно для выбора терапевтических стратегий.
Целью исследования стало определение роли биомаркеров ИР, адипокинового, липидного и провоспалительного статусов в манифестации СД2 через год после перенесенного ИМспST.
Материалы и методы
|
 |
 |
Обследовано 136 лиц мужского пола с ИМспST, средний возраст которых составил 58 (53; 70) лет. Пациенты включались в исследование при наличии у них диагноза ИМспST, установленного согласно критериям ВНОК (2007) и Европейского общества кардиологов, продолжительностью не более 24 часов от начала развития симптомов и подписанного добровольного информированного согласия. В исследование не включались пациенты женского пола, а также с ИМ, возникшим при чрескожном коронарном вмешательстве или аорто-коронарном шунтировании, с СД в анамнезе и с клинически значимой сопутствующей патологией (аутоиммунные, онкологические, острые инфекционные или обострение хронических заболеваний, с хронической печеночной и почечной недостаточностью). Исследование одобрено этическим комитетом.
Был проведен сбор жалоб, анамнеза, определение антропометрических показателей (окружности талии (ОТ) и бедер (ОБ), отношения ОТ/ОБ, индекса массы тела (ИМТ)); исследовались параметры углеводного обмена натощак и постпрандиально, а также липидного, адипокинового и провоспалительного статусов.
Спектрофотометрически оценивали уровни глюкозы, СЖК, триглицеридов (ТГ), общего холестерина (ОХС) и его фракций (холестерина липопротеинов высокой плотности (ХС-ЛПВП), низкой плотности (ХС-ЛПНП) и очень низкой плотности (ХС-ЛПОНП)); турбидиметрически - апопротеин-А1 (Апо-А1), Апо-В, HbА1с. Концентрацию острофазного СРБ определяли при помощи тест-систем фирмы "Thermo Fisher Scientific" на автоматическом биохимическом анализаторе Konelab 30i (Финляндия). Индекс атерогенности (ИА) определялся по формуле: ИА=(ОХС-ХС-ЛПВП)/ХС-ЛПВП. Методом ИФА определяли уровни ИЛ-6, инсулина, С-пептида ("Monobind", США); лептина, адипонектина и резистина ("BioVendor", США). Для выявления ИР у обследованных лиц применяли малую модель гомеостаза (Homeostasis Model Assessment - HOMА) с вычислением индекса HOMA-IR. При этом значения индекса HOMA-IR 2,77 и более свидетельствуют о наличии ИР.
В течение года после развития инфаркта миокарда СД2 дебютировал у 20 (14,7 %) больных, в связи с чем пациенты были поделены на 2 группы: с развившимся СД и без СД. В ходе анализа клинико-анамнестических данных показано, что улиц с развившимся СД2 в анамнезе значимо более часто фиксировали артериальную гипертензию - 28 (93,33 %) и ИМ- 12 (40,0 %), по сравнению с лицами без СД (81 (76,42 %), р=0,041 и 19 (17,92 %), р=0,01, соответственно). Пациенты обеих групп были сопоставимы по возрасту, семейному анамнезу СД и ИБС, факту курения, наличию дислипидемии, ОНМК, клиники стенокардии до развития ИМ и застойной ХСН в анамнезе, показателям ИМТ, ОТ, ОТ/ОБ (р>0,05).
Статистический анализ проводили с использованием непараметрических критериев.
Результаты и обсуждение
|
 |
 |
Анализ концентрации сывороточных ИР-маркеров во время пребывания в стационаре показал, что лица с СД2, развившимся в течение года после ИМ, характеризовались более высокими концентрациями инсулина как на 1-й день ИM, так и на 12-й (на 44,4 % и 50,0 %, соответственно), C-пептида (на 43,3 % и 51,5 %, соответственно), значением индекса HOMA-IR (на 39,5 % и 45,3 %, соответственно) по сравнению с лицами без диабета (р<0,05) (табл. 1).
| Параметры | Пациенты без СД, n=116 | Пациенты с СД, n=20 | Р | ||
|---|---|---|---|---|---|
| 1-е сутки | 12-е сутки | 1-е сутки | 12-е сутки | ||
| 1 | 2 | 3 | 4 | ||
| Инсулин, мкМЕд/мл | 9,9 (5,9; 16,2) | 9,3 (5,7; 12,5) | 17,8 (11,6; 21,9) | 18,6 (14,0; 22,9) | р1,3=0,001, р2,4<0,0001, р1,2<0,0001, р3,4=0,001 |
| С-пептид, нг/мл | 1,36 (0,9; 2,8) | 1,32 (0,9; 2,3) | 2,4 (1,42; 3,52) | 2,72 (1,49; 3,79) | р1,3=0,01, р2,4<0,0001, р1,2=0,0001, р3,4=0,006 |
| HOMA-IR | 2,85 (1,57; 4,3) | 2,79 (1,49; 3,21) | 4,71 (2,82; 6,58) | 5,1 (3,29; 5,7) | р1,3=0,041, р2,4<0,0001, р1,2<0,0001, р3,4=0,003 |
| Апо-В, г/л | 1,42 (1,26; 1,84) | 1,3 (1,0; 1,72) | 1,76 (1,4; 2,0) | 1,88 (1,51; 2,43) | р1,2=0,079, р2,4=0,018, р1,3=0,059, р3,4=0,091 |
| Апо-В/Апо-А1 | 1,32 (0,79; 1,49) | 0,93 (0,8; 1,32) | 1,53 (1,1; 1,99) | 1,32 (1,17; 1,97) | р1,2=0,001, р2,4=0,0003, р1,3=0,021, р3,4=0,856 |
| ТГ, ммоль/л | 1,77 (1,36; 2,74) | 1,54 (1,25; 2,3) | 2,21 (1,61; 2,82) | 2,28 (1,76; 2,68) | р1,2=0,039, р2,4=0,05, р1,3=0,136, р3,4=0,682 |
| ИА | 4,68 (3,85; 5,51) | 3,85 (2,48; 6,33) | 4,41 (3,87; 6,97) | 5,1 (4,58; 6,07) | р1,2=0,002, р2,4=0,01, р1,3=0,974, р3,4=0,384 |
| СЖК, ммоль/л | 1,04 (0,78; 1,46) | 0,68 (0,53; 0,76) | 1,65 (1,46; 2,06) | 1,24 (0,82; 1,45) | р1,2<0,0001, р2,4=0,001, р1,3=0,052, р3,4<0,0001 |
| Лептин, нг/мл | 7,48 (5,98; 12,5) | 5,56 (3,43; 10,9) | 10,21 (6,61; 16,2) | 14,0 (12,5; 15,8) | р1,3=0,066, р2,4<0,0001, р1,2<0,0001, р3,4=0,029 |
| Резистин, нг/мл | 9,95 (7,1; 11,46) | 8,91 (5,3; 12,1) | 9,42 (6,1; 17,72) | 9,98 (8,1; 15,6) | р1,3=0,562, р2,4=0,061, р1,2=0,202, р3,4=0,656 |
| Адипо-нектин, мкг/мл | 7,72 (6,5; 13,0) | 11,64 (8,8; 15,1) | 6,9 (6,0; 10,2) | 8,2 (5,9; 8,8) | р1,3=0,056, р2,4<0,0001, р1,2<0,0001, р3,4=0,681 |
| СРБ, мг/л | 20,7 (12,1; 34,2) | 14,7 (6,6; 22,5) | 21,7 (16,9; 33,1) | 17,3 (8,58; 19,2) | р1,3=0,242, р2,4=0,878, р1,2<0,0001, р3,4<0,0001 |
| ИЛ-6, пг/мл | 14,5 (11,6; 21,8) | 10,2 (7,6; 14,1) | 16,9 (15,2; 23,4) | 12,9 (8,5; 28,3) | р1,3=0,197, р2,4=0,03, р1,2<0,0001, р3,4<0,0001 |
Было обнаружено, что среди пациентов с диабетом увеличение концентрации инсулина в постпрандиальном периоде составило 36,2 %, а С-пептида - 36,1 % по сравнению с больными без диабета (р<0,05) (табл. 2). Кроме того, у всех пациентов с диабетом была диагностирована ИР (индекс HOMA-IR, равный 2,77 или более) в госпитальном периоде инфаркта миокарда. Трансформация ИР в СД2, вероятно, связана с дислипидемией, дисбалансом адипокинов и активацией провоспалительных факторов.
| Параметры | Пациенты без СД, n=116 | Пациенты с СД, n=20 | Р |
|---|---|---|---|
| Инсулин, мкМЕд/мл | 21,4 (12,3; 35,4) | 33,56 (15,2; 37,8) | 0,042 |
| С-пептид, нг/мл | 3,9 (2,21; 5,94) | 6,1 (2,7; 7,62) | 0,021 |
Таким образом, среди всех изученных параметров липидного профиля у страдающих сахарным диабетом концентрация Апо-В была выше на 30,9 % (на 12-й день инфаркта миокарда), соотношение Аро-В/ Аро-А1 было выше на 13,7 % (в 1-й день инфаркта миокарда) и на 29,5 % (12-й день инфаркта миокарда). На 12-й день инфаркта миокарда были выше: ИA на 24,5 %, сывороточная концентрация СЖК на 45,2 % по сравнению с лицами, нестрадающими диабетом (р<0,05). Прочие маркеры липидного обмена достоверных различий не демонстрировали (р>0,05). Атерогенный потенциал липидного профиля в госпитальном периоде ИМ связан с ИР, поскольку высокий уровень инсулина ведет к повышению активности рецепторов ЛПНП и увеличению синтеза эндогенного холестерина за счет увеличения использования экзогенного холестерина. Снижение активности липопротеинлипазы при ИР приводит к выраженному увеличению уровня проатерогенных параметров липидного спектра крови и снижению концентрации антиатерогенных липопротеинов [3].
Выявлено, что на 12-й день инфаркта миокарда у пациентов с диабетом концентрация сывороточного лептина превышала в 2,52 раза, а адипонектина, напротив, была снижена на 29,6 % относительно лиц без диабета (р<0,05). Относительно содержания резистина на госпитальном периоде, в обследуемых группах отличий не выявлено (р>0,05).
Из всех изученных провоспалительных маркеров лишь уровень ИЛ-6 был на 20,9 % выше (12-й день инфаркта миокарда) в группе с диабетом относительно лиц без диабета (р=0,03). По концентрации СРБ группы значимо не различались (р>0,05).
Таким образом, в результате этого исследования было обнаружено, что у пациентов с дебютным диабетом более выражены ИР, дисбаланс адипокинов в виде повышенного уровня лептина и пониженной концентрации адипонектина, атерогенность липидного профиля в сочетании с высоким уровнем СЖК, а также активность субклинического воспаления в госпитальном периоде. Однако по уровням СРБ и резистина эти группы не различались; вероятно, полученные результаты были обусловлены меньшей ассоциацией этих факторов с ИР [6].
Чтобы определить прогностическую ценность изучаемых показателей в стратификации риска дебюта диабета через год после перенесенного инфаркта, проводили ROC-анализ и логистическую регрессию (табл. 3). Обнаружено, что индекс HOMA-IR обладает наибольшей прогностической ценностью: при его значении на 12-й день ИМ 2,77 и более вероятность развития СД2 возрастает в 3,62 раза (ОШ 3,62 (2,164-6,055), р<0,0001), площадь под ROC-кривой 0,95 (0,92; 0,99), чувствительность - 95,0, специфичность - 47,4 (рис. 1). Концентрации следующих показателей, определенные на 12-й день ИМ, также повышают вероятность развития СД2: инсулина ≥12,7 мкМ/мл увеличивает риск развития СД2 в 1,24 раза (ОШ 1,239 (1,159-1,325), р=0,001), площадь под ROC-кривой 0,95 (0,91; 0,98), чувствительность - 95,0, специфичность - 73,3; лептина ≥5,77 нг/мл - в 1,19 раза (OШ 1,19 (1,078-1,313), p=0,0002), площадь под ROC-кривой 0,76 (0,65; 0,87), чувствительность - 90,0, специфичность - 45,7.
| Показатель | Площадь | 95 % ДИ | Р |
|---|---|---|---|
| HOMA-IR (12-е сутки) | 0,950 | 0,915-0,986 | <0,0001 |
| Инсулин (12-е сутки), мкМЕд/мл | 0,946 | 0,910-0,982 | <0,0001 |
| Лептин (12-е сутки), нг/мл | 0,759 | 0,646-0,871 | <0,0001 |
| Адипонектин (12-е сутки), мкг/мл | 0,743 | 0,636-0,850 | 0,001 |
| ИЛ-6 (12-е сутки), пг/мл | 0,730 | 0,606-0,853 | 0,001 |
| СЖК (12-е сутки), ммоль/л | 0,700 | 0,557-0,841 | 0,005 |
| СЖК (1-е сутки), ммоль/л | 0,683 | 0,551-0,816 | 0,01 |
| Инсулин (постпрандиально), мкМЕд/мл | 0,558 | 0,441-0,675 | 0,409 |
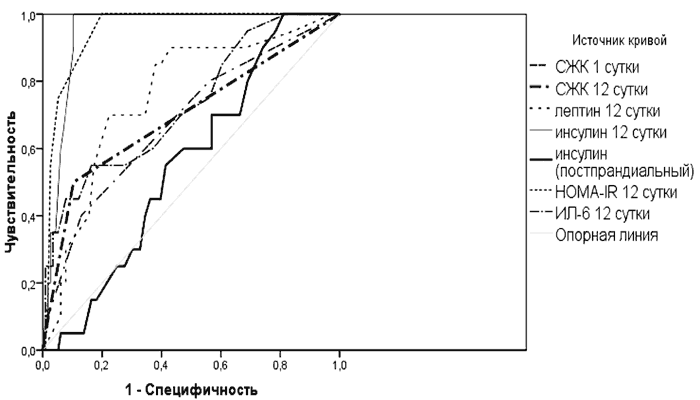
Рис. 1. Характеристические ROC-кривые различных биомаркеров при определении риска развития сахарного диабета 2-го типа через год после перенесенного ИМспST
Считается, что увеличение концентрации лептина приводит к угнетению фосфорилирования тирозина рецептора инсулина в мышечной ткани, а в жировой ткани - к угнетению транспорта глюкозы, что в совокупности способно вызывать развитие ИР и СД2 [12]. Повышение уровня другого адипокина - адипонектина - вызывает противоположные эффекты: так, согласно полученным нами данным, при концентрации адипонектина на 12-й день инфаркта миокарда равной или большей 8,2 мкг/мл риск манифестации диабета через год после инфаркта миокарда снижается на 28,0 % (OШ 0,722 (0,598-0,873), р<0,0001), площадь под ROC - кривой - 0,74 (0,64; 0,85), чувствительность - 82,8, специфичность - 35,0 (рис. 2). Предполагается, что наблюдаемое влияние адипонектина обусловлено как активацией оксидации глюкозы и жирных кислот в печени и мышцах, так и повышенным синтезом инсулина на фоне угнетенного глюконеогенеза в печени [13].
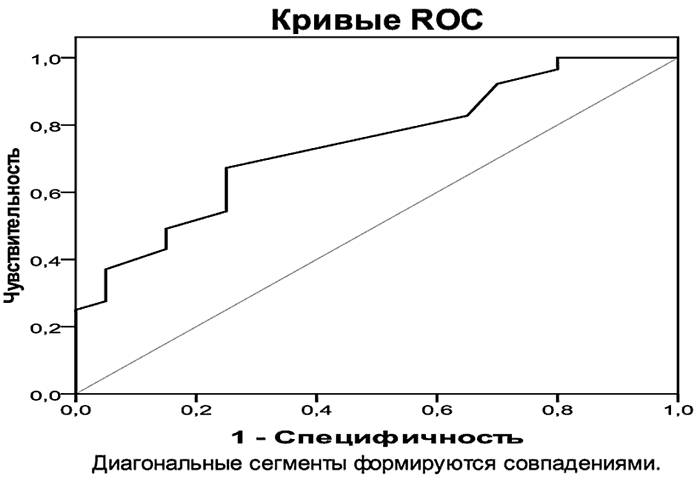
Рис. 2. Характеристическая ROC-кривая адипонектина при определении риска развития сахарного диабета через год после перенесенного ИМспST
При увеличении уровня ИЛ-6 ≥5,7 пг/мл на 12-й день вероятность дебютирования диабета повышается в 1,1 раза (OШ 1,108 (1,039-1,181), р=0,002), площадь под ROC-кривой- 0,73 (0,61; 0,86), чувствительность - 95,0, специфичность - 28,4. Данные результаты могут быть объяснены тем фактом, что ИЛ-6 ассоциирован с ИР в большей степени, чем с CPБ [6]. Считается, что ИЛ-6 может угнетать липопротеиновую липазу адипоцитов, что способно привести к стимуляции липолиза, повышению сывороточных СЖК и развитию ИР. Кроме того, повышенные концентрации ИЛ-6 ингибируют аутофосфорилирование инсулиновых рецепторов, вызывают нарушение секреции инсулина [7].
Продемонстрировано, что при концентрации СЖК на 12-й день ИM≥0,61 ммоль/л риск развития диабета через год после инфаркта миокарда повышается в 2,97 раза (OШ 2,97 (1,034-8,527), p=0,043) площадь под ROC-кривой - 0,70 (0,56;0,84), чувствительность 65,0, специфичность - 44,01. Известно, что к увеличению уровней СЖК в плазме крови при ИМ ведет активация как симпатической нервной системы, так и липолиза [8]. С другой стороны, так как инсулин обладает антилиполитическим эффектом, липолиз активируется в условиях ИР, и уровни СЖК, используемых как субстрат для синтеза липидов в печени, еще больше повышаются в кровотоке. По литературным данным, повышенные уровни СЖК мешают передаче инсулинового сигнала, предположительно, из-за ингибирования рецепторов инсулина и снижения активности переносчиков глюкозы - ГЛЮТ [8, 15].
Однако проведенное исследование показало, что с риском развития диабета через год после перенесенного инфаркта миокарда не взаимосвязаны такие показатели, как индекс HOMA-IR, уровни атерогенного лептина и кардиопротекторного адипонектина, ИЛ-6, инсулина и СЖК в первые сутки развития ИМ, что, возможно, связано с вариабельностью этих показателей в остром периоде инфаркта миокарда.
Таким образом, полученные данные позволят улучшить стратификацию риска развития СД2 у пациентов с ИМспST и улучшить терапевтические стратегии.
При формировании групп больных ИМспST с высоким риском манифестации сахарного диабета 2 типа необходимо обращать внимание на следующие параметры, измеренные на 12-й день ИМ: HOMA-IR ≥2,77, лептин ≥5,77 нг/мл, ИЛ-6 ≥5,7 пг/мл, инсулин ≥12,7 мкМЕд/мл, СЖК≥0,61 ммоль/л. Содержание адипонектина ≥8,2 мкг/мл на 12-е сутки ИМ может свидетельствовать об уменьшении риска манифестации СД2 через год после перенесенного ИМ на 28,0 %.
Наиболее значимым предиктором развития СД2 является индекс HOMA-IR. При проведении мониторинга больных ИМ в отношении возможного развития СД2 следует определять индекс HOMA-IR каждые 6 месяцев от начала развития ИМ, и при выявлении ИР осуществлять профилактические мероприятия в отношении развития СД 2 типа.
Литература |
 |
 1. Груздева О.В., Барбараш О.Л., Акбашева О.Е. и др. Маркеры инсулинорезистентности у больных инфарктом миокарда с подъемом сегмента ST // Российский кардиологический журнал. - 2011. - Т. 16, № 6. - С. 9-13.
1. Груздева О.В., Барбараш О.Л., Акбашева О.Е. и др. Маркеры инсулинорезистентности у больных инфарктом миокарда с подъемом сегмента ST // Российский кардиологический журнал. - 2011. - Т. 16, № 6. - С. 9-13. 2. Каретникова В.Н., Барбараш О.Л., Квиткова Л.В. и др. Раннее выявление нарушений углеводного метаболизма - важный маркер отдаленного прогноза при инфаркте миокарда // Патология кровообращения и кардиохирургия. - 2010. - № 2. - С. 35-37.
2. Каретникова В.Н., Барбараш О.Л., Квиткова Л.В. и др. Раннее выявление нарушений углеводного метаболизма - важный маркер отдаленного прогноза при инфаркте миокарда // Патология кровообращения и кардиохирургия. - 2010. - № 2. - С. 35-37. 3. Красильникова Е.И., Быстрова А.А., Баранова Е.И. Современные представления о механизмах развития атеросклероза роль генетических факторов // Бюллетень Федерального центра сердца, крови и эндокринологии им. В. А. Алмазова. - 2011. - № 1. - С. 45-56.
3. Красильникова Е.И., Быстрова А.А., Баранова Е.И. Современные представления о механизмах развития атеросклероза роль генетических факторов // Бюллетень Федерального центра сердца, крови и эндокринологии им. В. А. Алмазова. - 2011. - № 1. - С. 45-56. 4. Charles B.A., Doumatey A., Huang H., et al. The roles of IL-6, IL-10 and IL-1 RA in obesity and insulin resistance in African-Americans // J. Clin. Endocrinol. Metab. - 2011. - Vol. 96, № 12. - P. E2018-E2022.
4. Charles B.A., Doumatey A., Huang H., et al. The roles of IL-6, IL-10 and IL-1 RA in obesity and insulin resistance in African-Americans // J. Clin. Endocrinol. Metab. - 2011. - Vol. 96, № 12. - P. E2018-E2022. 5. Cheng L., Zhuang H., Yang S., et al. Exposing the Causal Effect of C-Reactive Protein on the Risk of Type 2 Diabetes Mellitus: A Mendelian Randomization Study // Front Genet. - 2018. - № 9. - Р. 657.
5. Cheng L., Zhuang H., Yang S., et al. Exposing the Causal Effect of C-Reactive Protein on the Risk of Type 2 Diabetes Mellitus: A Mendelian Randomization Study // Front Genet. - 2018. - № 9. - Р. 657.  6. De Mello V.D., Lankinen M., Schwabet U., et al. Link between plasma ceramides, inflammation and insulin resistance: association with serumIL-6concentration in patients with coronary heart disease // Diabetologia. - 2009. - Vol. 52, № 12. - Р. 2612-2615.
6. De Mello V.D., Lankinen M., Schwabet U., et al. Link between plasma ceramides, inflammation and insulin resistance: association with serumIL-6concentration in patients with coronary heart disease // Diabetologia. - 2009. - Vol. 52, № 12. - Р. 2612-2615. 7. Klover P.J., Zimmers T.A., Koniaris L.G., et al. Chronic exposure to interleukin-6 causes hepatic insulin resistance in mice // Diabetes. - 2003. - Vol. 52, № 11. - P. 2794-2890.
7. Klover P.J., Zimmers T.A., Koniaris L.G., et al. Chronic exposure to interleukin-6 causes hepatic insulin resistance in mice // Diabetes. - 2003. - Vol. 52, № 11. - P. 2794-2890. 8. Lopaschuk G.D., Ussher J.R., Folmes C.D., et al. Myocardial fatty acid metabolism in health and disease // Physiol. Rev. - 2010. - Vol. 90, № 1. - P. 207-258.
8. Lopaschuk G.D., Ussher J.R., Folmes C.D., et al. Myocardial fatty acid metabolism in health and disease // Physiol. Rev. - 2010. - Vol. 90, № 1. - P. 207-258. 9. Oral E.A., Burant C. Leptin and insulin resistance: good, bad, or still unclear? // Am. J. Physiol. Endocrinol. Metab. - 2009. - Vol. 296, № 2. - Р. E394-E395.
9. Oral E.A., Burant C. Leptin and insulin resistance: good, bad, or still unclear? // Am. J. Physiol. Endocrinol. Metab. - 2009. - Vol. 296, № 2. - Р. E394-E395. 10. Pareek M., Bhatt D.L., Vaduganathan M., et al. Single and multiple cardiovascular biomarkers in subjects without a previous cardiovascular event // Eur. J. Prev. Cardiol. - 2017. - № 24 (15). - Р. 1648-1659.
10. Pareek M., Bhatt D.L., Vaduganathan M., et al. Single and multiple cardiovascular biomarkers in subjects without a previous cardiovascular event // Eur. J. Prev. Cardiol. - 2017. - № 24 (15). - Р. 1648-1659. 11. Park H.K., Qatanani M., Briggs E.R., et al. Inflammatory induction of human resistin causes insulin resistance in endotoxemic mice // Diabetes. - 2011. - № 60 (3). - Р. 775-783.
11. Park H.K., Qatanani M., Briggs E.R., et al. Inflammatory induction of human resistin causes insulin resistance in endotoxemic mice // Diabetes. - 2011. - № 60 (3). - Р. 775-783.  12. Pittas A.G., Joseph N.A. Adipocytokines and insulin resistance // J. Clin. Endocrinol. Metab. - 2004. - Vol. 89, № 2. - Р. 447-452.
12. Pittas A.G., Joseph N.A. Adipocytokines and insulin resistance // J. Clin. Endocrinol. Metab. - 2004. - Vol. 89, № 2. - Р. 447-452. 13. Rabe K., Lehrke M., Parhofer K.G., et al. Adipokines and insulin resistance // Mol. Med. - 2008. - Vol. 14, № 11-12. - P. 741-751.
13. Rabe K., Lehrke M., Parhofer K.G., et al. Adipokines and insulin resistance // Mol. Med. - 2008. - Vol. 14, № 11-12. - P. 741-751. 14. Wallander M., Soderberg S., Norhammar A. Leptin: a predictor of abnormal glucose tolerance and prognosis in patients with myocardial infarction and without previously known Type 2 diabetes // Diabet. Med. - 2008. - Vol. 25, № 8. - P. 949-955.
14. Wallander M., Soderberg S., Norhammar A. Leptin: a predictor of abnormal glucose tolerance and prognosis in patients with myocardial infarction and without previously known Type 2 diabetes // Diabet. Med. - 2008. - Vol. 25, № 8. - P. 949-955. 15. Xin Y., Wang Y., Chi J., et al. Elevated free fatty acid level is associated with insulin resistant state in nondiabetic Chinese people // Diabetes Metab. Syndr. Obes. - 2019. - № 12. - Р. 139-147.
15. Xin Y., Wang Y., Chi J., et al. Elevated free fatty acid level is associated with insulin resistant state in nondiabetic Chinese people // Diabetes Metab. Syndr. Obes. - 2019. - № 12. - Р. 139-147.
 |
Главное меню |
 |
Заглавие |
 |
Введение |
 |
Материалы и методы |
 |
Результаты и обсуждение |
 |
Литература |
Оригинальная верстка  |
|
Телефон: (4212) 76-13-96
«Дальневосточный медицинский журнал»