2020 год № 1
Обмен опытом
2Северо-Восточный федеральный университет имени М.К. Аммосова, 677000, ул. Белинского, 58, тел. 8-(4112)-35-20-90, г. Якутск
Резюме:
Ключевые слова:
2North Eastern Federal University, Yakutsk
Summary:
Key words:
Введение |
 |
 |
В настоящее время основным радикальным хирургическим методом лечения терминальной сердечной недостаточности является трансплантация сердца (ТС) [9, 4]. По данным регистра Международного общества трансплантации сердца и легких (ISHLT) ежегодно в мире выполняется около 5 000 операций по трансплантации сердца [8]. Подавляющее большинство данных операций проводится в странах Европы и Северной Америки (рис. 1).
В отечественной медицинской практике первая успешная пересадка сердца была выполнена в НИИТ и ИО МЗ СССР академиком В.И. Шумаковым в 1987 году [7]. В России за последние годы, благодаря развитию и финансированию высокотехнологичной медицинской помощи, отмечается значительный рост количества трансплантационных вмешательств, в том числе и трансплантаций сердца. Согласно IX сообщению регистра Российского трансплантологического общества в 2016 году в Российской Федерации (РФ) было выполнено 220 ТС в 11 центрах [3]. В РФ число выполненных в течении года ТС выросло с 49 в 2009 году до 220 в 2016 году [2]. Также увеличилось и количество клиник, где проводится ТС. Так, в 2017 году первые успешные ТС проведены в Алтайском крае (г. Барнаул), Южном Урале (г. Челябинск), Ростове-на-Дону.
Развитие трансплантационных программ в Якутии стартовало в 2001 году с пересадки родственной почки. После первых успешных операций родственной трансплантации почки вторым этапом развития трансплантологии в нашей республике явилась пересадка фрагментов печени от живого родственного донора. На июль 2017 года в Республике Саха (Якутия) выполнено 82 трансплантации почки и 7 пересадок фрагмента печени от родственного донора [7].
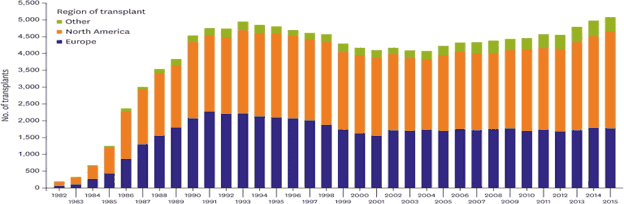
Рис. 1. Число трансплантаций сердца (взрослые и дети) по годам и географии
С 2016 года начался новый этап развития трансплантологии в Якутии - внедрение в клиническую практику трупной трансплантации органов. Были проведены трансплантации трупной почки, фрагментов трупной печени, кадаверной роговицы [6]. Следующей задачей явилось осуществление трансплантации сердца.
Целями нашего сообщения явились обоснование необходимости реализации программы трансплантации сердца в Республике Саха (Якутия) и Дальневосточном федеральном округе и клиническое описание случая первой успешной ТС в Якутии.
По словам главного трансплантолога Российской Федерации (РФ) С.В. Готье потребность населения страны в пересадке сердца удовлетворена всего на 22 % и увеличение количества ТС остается одной из важных задач развития высокотехнологичной медицины [1]. Актуальность проблемы лечения заболеваний сердца в РС(Я) обусловлена высокими показателями их распространенности в регионе. Из отчета главного внештатного кардиолога министерства здравоохранения РС(Я) Т.Ю. Томской известно, что распространенность болезней системы кровообращения (БСК) в общей структуре заболеваемости в 2017 году находятся на втором месте после болезней органов дыхания. Они чаще ведут к хроническому течению заболевания (9,7 %) и сопряжены со значительными медицинскими и социально-экономическими последствиями. Также, БСК в РС(Я) являются ведущей причиной смертности населения и составляют 361,6 случаев на 100 тысяч населения. Это 44,7 % от всех причин смертности. Для сравнения, второе место делят между собой смертность от внешних причин и травм (16,2 %) и смертность от онкологических заболеваний (16,2 %). П.И. Захаров указывает, что немаловажную роль в развитии и усугублении сердечно-сосудистых заболеваний играют природные и социально-экономические экстремальные условия жизнедеятельности человека в регионах крайнего Севера. Жители Севера чаще, чем южане, подвержены не только простудным, но и сердечно-сосудистым заболеваниям (ССЗ) [5]. Для выполнения ТС реципиент из листа ожидания вынужден проживать в населенном пункте, где располагается клиника, выполняющая ТС, так как в любой момент может появиться трупный донорский орган.
Учитывая необходимость реализации программы ТС в РС(Я), в ноябре 2016 года Министерством здравоохранения республики было принято решение внедрить данный вид высокотехнологичной медицинской помощи на базе кардиохирургического отделения Республиканской больницы № 1 - Национальный центр медицины. Руководством и коллективом РБ № 1 решено было выполнить данный проект в три этапа: первый этап - стажировка специалистов в ведущем трансплантационном учреждении России - Национальном медицинском исследовательском центре трансплантологии и искусственных органов имени академика В.И. Шумакова; второй этап - создание регистра больных с терминальной стадией хронической сердечной недостаточности и листа ожидания реципиентов на трансплантацию сердца; третий этап - осуществление ортотопической трансплантации сердца в Якутске.
Описание клинического наблюдения
|
 |
 |
К моменту выполнения первой трансплантации сердца в Якутии в листе ожидания донорского сердца РБ № 1 состояло 4 пациента, которые были отобраны из 95 пациентов, страдающих хронической сердечной недостаточностью со снижением насосной функции сердца различной степени выраженности. У отобранных больных имела место выраженная хроническая сердечная недостаточность с функциональным классом IVпо NYHA.
Пациент А., мужчина 58 лет поступил в Республиканскую больницу № 1 - Национальный центр медицины (г. Якутск) (РБ № 1) с жалобами на одышку при малейшей физической нагрузке, иногда в покое, чувство нехватки воздуха, общую слабость, снижение толерантности к физическим нагрузкам, давящие боли в области сердца, головокружение.
Из анамнеза известно, что впервые увеличение сердца выявлено на плановой флюорографии в 2009 году, но из-за удовлетворительного самочувствия пациент не обследовался. С 2014 года отмечал появление одышки и периодических давящих болей в области сердца при умеренных физических нагрузках. В 2016 году отмечал усиление жалоб, резкое снижение толерантности к физическим нагрузкам. Был обследован в Республиканском кардиологическом диспансере, где выявлено расширение сердца и фибрилляция предсердий. Ввиду относительно удовлетворительного самочувствия было рекомендовано консервативное лечение с динамическим наблюдением по месту жительства. Но улучшения состояния на фоне консервативного лечения пациент не почувствовал и в 2017 году с ухудшением общего состояния госпитализировался в кардиологическое отделение РБ № 1.
Обследование показало отрицательную динамику. По данным эхокардиографии (ЭхоКГ) отмечались увеличение всех камер сердца с конечно-диастолическим размером левого желудочка 7,1 см (конечно-диастолический объем 220 мл), конечно-систолическим размером 5,5 см (конечно-систолический объем 176 мл). Также имелось значительное снижение сократительной способности миокарда с диффузным гипокинезом левого желудочка (фракция выброса по формуле Teichholz - 22 %, формуле Simpson's - 20 %), недостаточность митрального клапана 3-й степени, недостаточность трикуспидального клапана 2-й степени. Расчетное систолическое давление в правом желудочке составляло 29,1 мм рт. ст. По данным коронарографии и левой вентрикулографии выявлено умеренное атеросклеротическое поражение коронарных артерий без гемодинамически значимых сужений, диффузный гипокинез миокарда левого желудочка.
По результатам обследования был установлен клинический диагноз: I42.0 Дилатационная кардиомиопатия. I48.1 Постоянная форма фибрилляции предсердий, тахисистолический вариант. I50.0 ХСН 2Б стадия, ФК III по NYHA. I34.0 Недостаточность митрального клапана 3-й степени. I36.1 Недостаточность трикуспидального клапана 2-й степени. I27.2 Легочная гипертензия 1-й степени.
Учитывая прогрессирование сердечной недостаточности и неэффективность консервативного лечения, на основании полученных результатов лабораторно-инструментальных исследований пациенту была предложена трансплантация сердца, на которую он дал согласие.
6 июля 2018 года в РБ № 1 пациенту выполнили ортотопическую трансплантацию сердца.
В республике Саха (Якутия) клиникой, проводящей констатацию смерти мозга пациента с последующим изъятием органов, является Республиканская больница № 2 - Центр экстренной медицинской помощи (РБ № 2), которая оказывает экстренную медицинскую помощь по всем специальностям. Поэтому при выполнении кадаверной трансплантации органов ведется координационная совместная работа между РБ № 1 и РБ № 2. Изъятие донорского сердца осуществлялось кардиохирургами в процессе мультиорганного забора (сердце, печень, почки).
Донором явилась женщина С., 30 лет, смерть мозга наступила вследствие рецидивирующего массивного субарахноидального кровотечения с прорывом в желудочки мозга. Для забора донорского сердца использовалась техника, рекомендованная во время обучения в ФГБУ "Национальный медицинский исследовательский центр трансплантологии и искусственных органов имени академика В.И. Шумакова" МЗ РФ на базе кардиохирургического отделения № 3 (заведующий профессор В.М. Захаревич). После этапа изъятия была начата операция на реципиенте. Операция проводилась в условиях искусственного кровообращения (ИК) и гипотермии до 28 °С. Схема подключения ИК была стандартной с канюляцией восходящей аорты и раздельной канюляцией полых вен. Сердце реципиента было эксплантировано с оставлением розеток левого и правого предсердий, сегментов восходящей аорты и легочной артерии. Операция ОТТС была проведена по биатриальной методике. Продолжительность пережатия аорты составила 2 часа 8 минут, время искусственного кровообращения 3 час 28 минут, общее время операции 5 часов 15 минут. Время ишемии донорского сердца составило 2 часа 48 минут. В качестве индукционной иммуносупрессии был использован базиликсимаб в общей дозе 40 мг и метилпреднизолон в дозе 1 000 мг перед пуском кровотока.
Экстубацию трахеи провели в первые сутки после ОТТС. Кардиотоническая поддержка проводилась умеренными дозами адреналина, допамина. В раннем послеоперационном периоде наблюдались признаки почечной недостаточности с повышением креатинина до 330 ммоль/л, которая на фоне консервативной терапии и уменьшения дозы такролимуса разрешилась.
В качестве базовой была использована трехкомпонентная иммуносупрессивная терапия, включавшая ингибитор кальциневрина (такролимус), микофенолат (микофенолат натрия) и кортикостероид (метилпреднизолон). Для выявления ранних признаков отторжения и дисфункции трансплантата ежедневно проводили ЭхоКГ, измерение маркеров некроза миокарда. Также была выполнена эндомиокардиальная биопсия на 5-е сутки после ТС, которая показала клеточное отторжение 1-й степени (рис. 2а). По результатам биопсии провели коррекцию иммуносупрессивной терапии под контролем концентрации такролимуса в крови. При изучении биоптата миокарда на 11-е сутки после ТС, прогрессирования клеточного отторжения не выявлено, сохранялась гистологическая картина, соответствующая первой степени клеточного отторжения (рис. 2b).
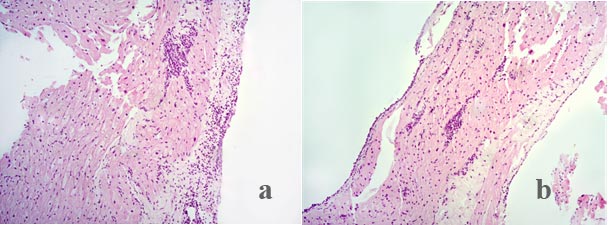
Рис. 2. (а) биопсия миокарда на 5-е сутки после трансплантации сердца - отмечается лимфоидная инфильтрация, указывающая на клеточное отторжение 1 степени, (b) биопсия миокарда на 11-е сутки - сохраняется лимфоидная инфильтрация, без признаков прогрессирования клеточного отторжения. Окраска гематоксилин-эозин, увеличение в 10 раз
Перед выпиской была выполнена контрольная биопсия миокарда, которая не выявила острого клеточного и гуморального отторжения трансплантата. По иммуногистохимическому анализу отмечалась отрицательная экспрессия С4d на сосудах и мышечных волокнах (рис. 3а, b).
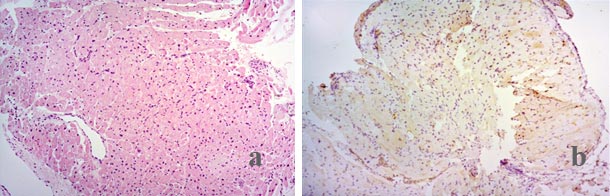
Рис. 3. (а) биопсия миокарда на 26-е сутки - лимфоидная инфильтрация отсутствует. Признаков клеточного отторжения нет, (b) иммуногистохимия при выписке показала отсутствие антител опосредованного отторжения. (а) Окраска гематоксилин-эозин, ув. 10. (b) Иммуногистохимический анализ, ув. 10
Литература |
 |
 1. Готье С.В. Инновации в трансплантологии: развитие программы трансплантации сердца в Российской Федерации // Патология кровообращения и кардиохирургия. - 2017. - Т. 21. - № 35. - C. 61-68.
1. Готье С.В. Инновации в трансплантологии: развитие программы трансплантации сердца в Российской Федерации // Патология кровообращения и кардиохирургия. - 2017. - Т. 21. - № 35. - C. 61-68.  2. Готье С.В. Трансплантология XXI века: высокие технологии в медицине и инновации в биомедицинской науке // Вестник трансплантологии и искусственных органов. - 2017. - Т. 3. - С. 10-32.
2. Готье С.В. Трансплантология XXI века: высокие технологии в медицине и инновации в биомедицинской науке // Вестник трансплантологии и искусственных органов. - 2017. - Т. 3. - С. 10-32.  3. Готье С.В., Хомяков С.М. Донорство и трансплантация органов в Российской Федерации в 2016 году. IX сообщение регистра Российского трансплантологического общества // Вестник трансплантологии и искусственных органов. - 2017. - Т. 19, №. 2. - С. 6-26.
3. Готье С.В., Хомяков С.М. Донорство и трансплантация органов в Российской Федерации в 2016 году. IX сообщение регистра Российского трансплантологического общества // Вестник трансплантологии и искусственных органов. - 2017. - Т. 19, №. 2. - С. 6-26.  4. Готье С.В., Шевченко А.О., Кормер А.Я., Попцов В.Н., Саитгареев Р.Ш., Шумаков Д.В., Захаревич В.М. Три десятилетия трансплантации сердца в ФНЦ ТИО имени академика В.И. Шумакова: отдаленные результаты // Вестник трансплантологии и искусственных органов. - 2015. - Т. 15, № 2. - С. 70-73.
4. Готье С.В., Шевченко А.О., Кормер А.Я., Попцов В.Н., Саитгареев Р.Ш., Шумаков Д.В., Захаревич В.М. Три десятилетия трансплантации сердца в ФНЦ ТИО имени академика В.И. Шумакова: отдаленные результаты // Вестник трансплантологии и искусственных органов. - 2015. - Т. 15, № 2. - С. 70-73.  5. Захаров П.И. Оптимизация методов хирургической коррекции пороков сердца и сосудов в условиях Арктики и Субарктики на примере Республики Саха (Якутия): автореферат дисс. … д-ра мед наук. - М., 2014. - С. 48.
5. Захаров П.И. Оптимизация методов хирургической коррекции пороков сердца и сосудов в условиях Арктики и Субарктики на примере Республики Саха (Якутия): автореферат дисс. … д-ра мед наук. - М., 2014. - С. 48.  6. Петрова М.Н., Крылова М.И., Унарова Е.Н., Леханова С.Н. Перспективы кадаверного донорства в Якутии // Вестник Северо-Восточного федерального университета им. М.К. Аммосова. Серия "Медицинские науки". - 2017. - Т. 4, № 9. - С. 77-81.
6. Петрова М.Н., Крылова М.И., Унарова Е.Н., Леханова С.Н. Перспективы кадаверного донорства в Якутии // Вестник Северо-Восточного федерального университета им. М.К. Аммосова. Серия "Медицинские науки". - 2017. - Т. 4, № 9. - С. 77-81. 7. Трансплантология: руководство / Под ред. акад. В.И. Шумакова. - М.: Медицина, 1995. - С. 392.
7. Трансплантология: руководство / Под ред. акад. В.И. Шумакова. - М.: Медицина, 1995. - С. 392. 8. Lund L.H., Khush K.K., Cherikh W.S., et al. The registry of the International Society for Heart and Lung Transplantation: thirty-fourth Adult Heart Transplantation Report - 2017 // Focus theme: allograft ischemic time. J Heart Lung Transplant. - 2017. - № 36. - P. 1037-1046.
8. Lund L.H., Khush K.K., Cherikh W.S., et al. The registry of the International Society for Heart and Lung Transplantation: thirty-fourth Adult Heart Transplantation Report - 2017 // Focus theme: allograft ischemic time. J Heart Lung Transplant. - 2017. - № 36. - P. 1037-1046. 9. Yancy C.W., Jessup M., Bozkurt B., Butler J., Casey D.E. Jr., Drazner M.H., Fonarow G.C., Geraci S.A., Horwich T., Januzzi J.L., Johnson M.R., Kasper E.K., Levy W.C., Masoudi F.A., McBride P..E, McMurray J.J.V., Mitchell J.E., Peterson P.N., Riegel B., Sam F., Stevenson L.W., Tang W.H.W., Tsai E.J., Wilkoff B.L. ACCF/AHA guideline for the management of heart failure: a report of the American College of Cardiology Foundation // American Heart Association Task Force on Practice Guidelines. Circulation. - 2013. - Vol. 128. - P. 240-327.
9. Yancy C.W., Jessup M., Bozkurt B., Butler J., Casey D.E. Jr., Drazner M.H., Fonarow G.C., Geraci S.A., Horwich T., Januzzi J.L., Johnson M.R., Kasper E.K., Levy W.C., Masoudi F.A., McBride P..E, McMurray J.J.V., Mitchell J.E., Peterson P.N., Riegel B., Sam F., Stevenson L.W., Tang W.H.W., Tsai E.J., Wilkoff B.L. ACCF/AHA guideline for the management of heart failure: a report of the American College of Cardiology Foundation // American Heart Association Task Force on Practice Guidelines. Circulation. - 2013. - Vol. 128. - P. 240-327.
 |
Главное меню |
 |
Заглавие |
 |
Введение |
 |
Описание клинического наблюдения |
 |
Литература |
Оригинальная верстка  |
|
Телефон: (4212) 76-13-96
«Дальневосточный медицинский журнал»