2015 год № 1
Управление качеством медицинской помощи
Резюме:
Ключевые слова:
Summary:
Key words:
Введение
|
 |
 |
Во время начала политических и социально-экономических реформ 1980 - 1990-х годов были отвергнуты советские критерии и принципы жизнеустройства общества, в короткий исторический период был реализован переход к рыночной экономике "по Гайдару" со всеми атрибутами либеральной экономики. Е.Т. Гайдар рассуждал о том, что "Либеральные идеи в том виде, в котором они сформировались к концу XYIII века, предполагали акцент на свободу, равенство, самостоятельную ответственность за свою судьбу. Либеральное видение мира отвергало право человека на получение общественной помощи. В свободной стране каждый сам выбирает свое будущее, несет ответственность за свои успехи и неудачи" [4].
Обсуждение результатов
|
 |
 |
Сегодня мы отдаем себе отчет в том, что в прежнее время забота о выброшенных за борт экономической жизни членах общества лежала на тех или других более тесных союзах - роде, общине, цехе и т.д. Но ныне все эти союзы оттеснены, а, то и вовсе уничтожены современным государством с молчаливого одобрения общества в погоне за личным обогащением путем распродажи направо и налево бывшей государственной собственности и невосполнимых природных ресурсов. Казалось бы, высокий уровень доходов от этих распродаж должен был бы подержать охрану здоровья населения и социально защитить обездоленных в результате рыночных реформ. Как известно, доступное здравоохранение и призрение бедных в здоровом обществе считается одной из государственных забот.
С точки зрения обеспечения членов общества доступной, качественной и безопасной медицинской помощью сегодня можно констатировать формирование высокой степени социальной эксклюзии, связанной в первую очередь с недостаточным уровнем доходов значительной части граждан России в результате чего медицинская помощь приемлемого качества им просто недоступна, поскольку за качество приходится доплачивать. Мы полагаем, что бедность в современном российском обществе вызвана не глобальным недостатком материальных благ, а является целенаправленной политикой федеральных и региональных элит по решению главной для них задачи - политического господства. С теоретических позиций этот вопрос подробно рассмотрен в удостоенной Нобелевской премии по экономике работе Амартия Кумар Сена "Политэкономия голода". В ней доказано, что бедность не связана с количеством производимых благ, а определяется возможностью людей получить доступ к этим благам [37]. Хотелось бы отметить, что, в первые годы становления рыночных отношений в России в целом и на её окраинах, бедность воспринималась как временное обострение социально-экономических проблем в условиях реформирования, поэтому проблема бедности не привлекала большого внимания политиков и экспертов. Но более чем за 20 лет социально-экономических реформ стало очевидным, что это не случайность и не кратковременное явление, это вполне закономерный аспект рыночной политики государства. Для иллюстрации этого тезиса с точки зрения уровня здоровья россиян следует привести несколько неоспоримых фактов.
С одной стороны, можно гордиться тем, что Россия занимает первое место в мире по добыче и экспорту природного газа (35% мировой добычи). Можно гордиться и тем, что по запасам и физическому объёму экспорта алмазов, по экспорту платины, по разведанным запасам серебра, по разведанным запасам каменного угля, по запасам лесных ресурсов, по запасам питьевой воды, по запасам осетровых, крабов, минтая в 200-мильной экономической зоне, по разведанным запасам олова, цинка, титана, ниобия и многого другого наша страна является мировым лидером. Можно гордиться и первым местом России в мире по темпам роста числа долларовых миллиардеров и вторым - по их количеству (после США).
Но совсем далеко от чувства гордости ощущения от того, что Россия сохраняет мировое лидерство по количеству самоубийств среди пожилых людей, детей и подростков, а также по числу разводов и рождённых вне брака детей, по числу абортов и числу детей, брошенных родителями, по потреблению спирта и спиртосодержащих продуктов, по продаже крепкого алкоголя, по продаже табака, по числу умерших от алкоголизма и табакокурения, по смертности от заболеваний сердечнососудистой системы, по потреблению героина (21% мирового производства), по количеству авиакатастроф и второе место в мире по продажам поддельных лекарств. Правда, совсем неизвестен рейтинг России по числу гибели её граждан от ятрогенных осложнений медицинской помощи.
Негативный настрой усугубляют и другие показатели рейтинга России по оценкам ООН. В частности, это 67-е место в мире по уровню жизни, 71-е место по уровню развития человеческого потенциала, 72-место по рейтингу расходов государства на гражданина, 127-е место в мире по показателям здоровья населения, 111-е место в мире по средней продолжительности жизни, 134-е место в мире по продолжительности жизни мужчин и др.
Противоречия приведенной информации очевидны. Возникает вопрос, как при таком уровне национального богатства за более чем два десятилетия "перестройки" по Горбачеву, "рыночных преобразований" по Гайдару и Чубайсу, а так же реализации инновационных программ модернизации, Российское государство, по оценкам ВОЗ, с 26 места по уровню здоровья населения в 1987 г., переместилось в конец первой сотни. Но, что особенно неприятно, то это многие годы не решаемая проблема низкого уровня доступности, качества и безопасности медицинской помощи россиянам.
Управление качеством или тотальный контроль? Для рыночной экономики характерна конкуренция медицинских организаций, заинтересованных в обновлении продукции (товаров и услуг). В реальных условиях модернизации отечественного здравоохранения необходим поиск амбиционных руководителей, которые бы не боялись, а наоборот искали инновационные проекты, решительно внедряли бы современные методы управления ЛПУ для достижения отраслью высот по существенному улучшению доступности и качества медицинской помощи населению. В связи с недостатком времени на разработку собственных отечественных моделей управления в условиях рыночной экономики, в качестве инноваций можно было бы использовать наработки научного менеджмента экономически развитых стран, таких, как Япония, США, Германия, Канада, Великобритания и др.
У современных врачей не вызывает сомнения тезис о том, что достижению надлежащего уровня качества медицинской помощи должна быть подчинена вся идеология управления медицинской организацией любой формы собственности. С точки зрения современного менеджмента всеобщее управление качеством (Total quality management-TQM) необходимо описывать как систему процессов производства медицинских услуг взаимосвязанных, взаимозависимых и взаимообусловленных. Кроме того, при разработке системы управления качеством медицинских услуг придется внедрять международные требования к стандартам менеджмента качества (ИСО 9001:2000), а так же российских аналогов (ГОСТ Р ИСО 9001 - 2001) [6].
Метод TQM акцентирует внимание не на персонале медицинской организации, а на процессе производства медицинских услуг, в который вовлечен этот персонал. Большинство "брака" при производстве медицинских услуг (отклонения от стандартных технологий) происходит из-за низкого уровня управления производственными процессами, а не по вине медицинского персонала, и долг руководителей обеспечить разработку и совершенствование таких процессов, которые бы дали возможность медицинскому персоналу качественно выполнять технологические стандарты.
Несмотря на общесистемный кризис отечественного здравоохранения, в России существует ряд медицинских учреждений, получивших опыт разработки и внедрения системы TQM[6, 7, 11]. В Иркутском диагностическом центре [8] были идентифицированы основные процессы, составлена их иерархическая структура, описаны последовательность и взаимодействие, разработаны критерии и методы определения результативности и эффективности (Рис.1).
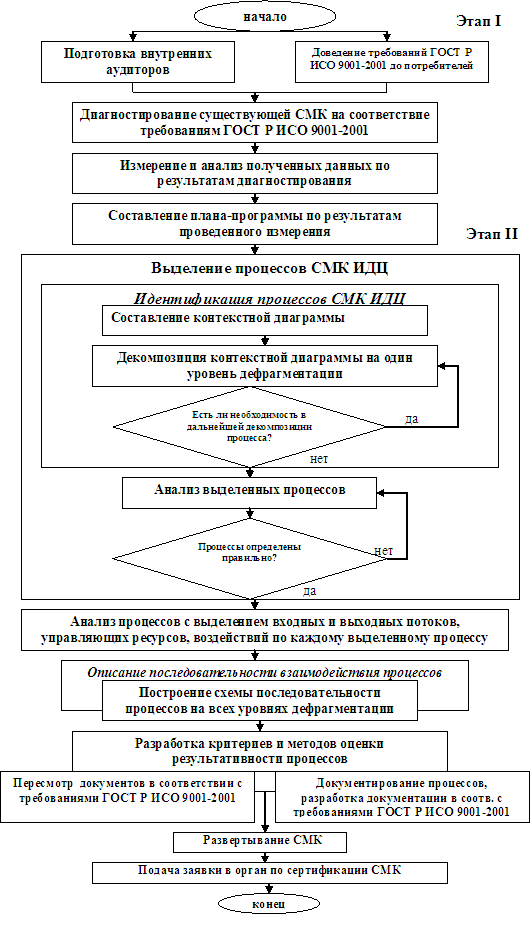
Рис. 1. Алгоритм перехода системы менеджмента качества на стандарт ГОСТ Р ИСО 9001 - 2001 (Князюк Н.Ф., 2006).
Управление качеством производственных процессов в отечественном здравоохранении - это как раз та инновационная стратегия, в которой нуждается не только высший менеджмент отрасли на федеральном уровне, но и значительные группы линейных менеджеров, работающих в самых разных медицинских организациях. Если производственные процессы являются источниками ятрогенных осложнений, то путь к их усовершенствованию лежит через углубление знаний о причинно-следственных связях случаев ненадлежащего оказания медицинской помощи. В этом контексте важное значение имеет знание мотиваций отдельного сотрудника, групп сотрудников и коллектива в целом, направленных на улучшения качества производства медицинских услуг Д.М. Бервик в известной работе "Непрерывное повышение качества как цель в здравоохранении" опубликованной в 1989 году, утверждал: "Работники, совершавшие и совершающие ошибки, постараются их обязательно скрыть, если они будут находиться под постоянной угрозой наказания за них". Именно в сегодняшней ситуации в медицинских организациях должны появиться и стать востребованными специалисты по управлению качеством медицинской помощи, которые поддержали бы мотивации лучших, профессионально подготовленных врачей, к бездефектной работе [5].
Ввиду сложившихся экономических условий, в которых оказались многие медицинские организации (экономические санкции, инфляция, повышение тарифов, снижение реальных доходов населения и др.), проблема поддержания потребительского спроса населения приобретает особую актуальность. В конце 2014 г. МЗ РФ предложил для обсуждения новую стратегию развития здравоохранения с 2015 до 2030 года, где обеспечение доступности, качества и безопасности медицинской помощи предполагается осуществить в виде мер тотального контроля: "В целях организации контрольно-надзорной деятельности на основе системы управления рисками необходимо:
- создать систему классификации объектов государственного контроля (надзора) в целях присвоения класса опасности в зависимости от степени угрозы причинения вреда жизни, здоровью граждан;
- применить различные режимы регулирования в зависимости от класса опасности того или иного объекта контроля (дифференцированная периодичность проведения плановых проверок, отсутствие проведения плановых проверок в отношении наименее опасных объектов контроля и т.д.);
- разработать и внедрить информационную систему управления рисками потенциальной опасности видов медицинской и фармацевтической деятельности и использование ее при планировании контрольных мероприятий и принятии решения о выделении финансирования на контрольно-надзорную деятельность;
- организовать взаимодействие информационной системы управления рисками потенциальной опасности видов медицинской и фармацевтической деятельности и создаваемой единой системой регистрации случаев причинения вреда в сферах государственного контроля (надзора);
- обеспечить внедрение принципов прозрачности деятельности контрольных и надзорных органов" [27].
Однако, именно в этой концепции, как и в нескольких предыдущих, начиная с 1997 г. вновь игнорируется система управления качеством производства медицинских услуг, вновь с завидной настойчивостью делается опора на контрольно-надзорную деятельность чиновников, что в рыночных условиях многократно доказывало неэффективность тотального контроля. Во всяком случае, миллионы различных экспертных заключений сопровождающиеся значительными затратами на их производство не сопровождалось повышением уровня качества медицинских услуг. Функционирование экспертных службы территориальных фондов ОМС (ТФОМС), страховых медицинских организаций (СМО), Росздравнадзора и тому подобных структур никак не отразилось на уровне доступности, качестве и безопасности производимых медицинских услуг. В то же время, по мнению председателя правления Ассоциации медицинских обществ по качеству медицинской помощи и медицинского образования доктора медицинских наук Г.Э.Улумбековой "Контроль и экспертиза качества медицинской помощи, которыми сегодня занимаются ТФОМС и СМО, вообще несвойственные финансовым фондам функции. Они, скорее всего, были придуманы, чтобы система ОМС и СМО смогла оправдать свои административные издержки, которые ежегодно составляют почти 25 млрд. рублей" [31].
Сложность взаимоотношений производителей и потребителей медицинских услуг. Справедливости ради следует отметить, что в современном мире весьма сложно найти государство, большинство граждан которого положительно бы оценивали уровень доступности, качества и безопасности медицинской помощи. Причем совершенно не важно, идет ли речь о странах "третьего мира" или экономически развитых стран, таких как США и Канада [2,38]. Характеризуя отношения между производителями и потребителями медицинских услуг в условиях рынка, необходимо отметить их высокую социальную значимость, с одной стороны, и многогранность - с другой, поскольку они включают в себя очень широкий сектор коммуникативных связей пациента с медицинским персоналом, администрацией медицинской организации, страховщиками и т.д. [6,40]. К сожалению, довольно часто консенсус в этих отношениях вещь довольно редкая, что нарушает весьма хрупкий баланс взаимоотношений сторон [39].
Причиной дисбаланса в отношениях между производителями и потребителями медицинских услуг в значительной части случаев ятрогений является, как ни странно, поступательное и отчасти стремительное внедрение инновационных медицинских технологий [5, 13, 23]. В то же время современная медицина характеризуется необычно широким и не всегда достаточно оправданным применением разнообразных сильно действующих препаратов, биологически активных веществ, иммунодепрессантов, многочисленных инструментальных и инвазивных методов исследования, выполнением сложных оперативных вмешательств и т.д. [31, 38].
Современная крупномасштабная лечебно-диагностическая агрессия, нередко необходимая и даже неизбежная в ряде случаев резко изменяет привычную клинико-анатомическую панораму болезней. При этом большое количество опасных, а иногда смертельных осложнений становятся результатом не естественного течения болезни, а делом рук медицинского работника, осуществляющего лечебно-диагностический процесс [34].
Во многих медицинских учреждениях в настоящее время широко используются роботизированные диагностические и операционные комплексы. Эти системы применяются для проведения сложных хирургических операций. Самый известные роботы-хирурги типа "DaVinci", "MiroSurge", предназначены для проведения сложных оперативных вмешательств, роботизированная рука от компании UPM для точной вставки игл, катетеров и других хирургических инструментов в процедурах минимально инвазивной хирургии, хирургическая платформа под названием IGAR от компании CSII, роботизированная система-катетер Sensei X, производства Hansen Medical Inc для проведения сложных операций на сердце, хирургическая система Mazor Renaissance, которая помогает производить операции на позвоночнике и головном мозге, робот-хирург от ученых из SSSA Biorobotics Institute, а также робот-помощник для отслеживания хирургических инструментов от GE Global Research и др. [14].
В то же время мы вынуждены признать, что успехи медицины неизбежно сопряжены и неотделимы от разнообразных, не всегда предсказуемых, опасных последствий для пациентов в виде различных вариантов ятрогений [21, 28]. Однако многие потребители медицинских услуг, являясь, кстати, стабильными и честными налогоплательщиками, все чаще задают "неудобные" вопросы производителям медицинских услуг. Чаще всего эти вопросы связаны с неожиданной гибелью родственников, знакомых, сослуживцев во время или после оказания медицинских услуг. Именно в таких ситуациях и выявляется разные подходы производителей и потребителей к обеспечению безопасной медицинской помощи, которые выражаются в виде конфликта интересов.
О конфликте интересов. Начнем с того, что производство медицинских услуг, включают в себя три составляющих конфликта: социальный, экономический и правовой.
- Социальная составляющая конфликта заключается в том, что субъекты, взаимодействуя между собой, преследуют определенные цели, которые на определенном этапе могут входить в противоречия или исключать друг друга.
- Правовая составляющая конфликта проистекает из тезиса о том, что общественные отношения, связанные с оказанием медицинской помощи, регулируются нормами публичного и частного права, следовательно, стороны конфликта, нарушая установленные соглашением и/или законодательством права, обязанности и иные закрепленные в праве интересы, создают предпосылки для возникновения юридического конфликта.
- Экономический аспект возникает как обеспечительная и компенсационная мера при возникновении юридического конфликта: первая проистекает из оценочной стоимости предоставленной услуги, а последняя определяется исходя из двух компонентов: с одной стороны - жизнь человека, психическое и физическое здоровье, выраженное в стоимостных характеристиках, а с другой стороны,- это имущественный вред, причиненный в результате оказания или неоказания медицинской услуги.
Таким образом, под конфликтом, связанным с оказанием медицинской услуги, следует понимать конфликтное общественное отношение, возникшее в связи с осознанным или неосознанным действием или бездействием стороны (сторон), повлекшее за собой нарушение социальных и/или экономических интересов, предусмотренных и охраняемых соответствующим законодательством, проистекающее из факта оказания медицинской помощи [12].
Как указывалось ранее, отношения между производителями и потребителями медицинских услуг в России усложнялись по мере роста уровня внедрения инноваций в систему реализуемых медицинских технологий. Однако, уровень конфликта интересов производителей и потребителей достиг своего пика именно в тот момент, когда общество наконец то осознало, что рыночная стратегия отечественных либеральных экономистов проникла во все сферы жизнедеятельности, в том числе в образование, культуру, и медицину [16].
На протяжении длительного периода времени проблема конфликта, связанного с оказанием медицинской помощи, фактически не обсуждалась в отечественной правовой литературе. Во многом это объясняется существовавшей долгие годы государственной, плановой системой оказания медицинской помощи, в рамках которой общественные отношения традиционно регулировались нормами публичного права, что не позволяло в полной мере защищать частные интересы пациентов [17].
Ситуация коренным образом изменилась в 1993 г., с принятием Основ законодательства РФ об охране здоровья граждан, включивших в себя раздел IV "Права граждан в области охраны здоровья" и раздел VI "Права граждан при оказании медико-социальной помощи", где в том числе ст. 30 "Права пациента", ст. 31 и ст. 32 предусматривали право на информированное согласие пациента на оказание ему медицинской помощи. Введение правовых норм, закрепляющих права пациента, в особенности на информированное согласие, в значительной степени изменило статус пациента, поскольку до принятия вышеназванных прав пациент являлся, скорее, объектом медицинской помощи, нежели полноправным субъектом правоотношений, связанных с оказанием медицинской помощи. Этот процесс был дополнен принятием Гражданского кодекса Российской Федерации (глава 39, ст. 779) и введением понятия "медицинские услуги", а также имплементацией новых способов финансового обеспечения и рыночных механизмов предоставления медицинских услуг. Именно с этого времени был разрешен вопрос о рассмотрении процесса оказания медицинской помощи как вида услуг.
К сожалению, для многих производителей и потребителей медицинских услуг изменение законодательства РФ в течение длительного временного промежутка (1991-1999 гг.) не представляло интереса. Однако мере внедрения рыночных механизмов в отечественное здравоохранение, реализации договорного права при производстве возмездных медицинских услуг интерес к изучению регулирующих правовых механизмов возрастал, особенно при нарушении условий договорных отношений. Потребителю/пациенту приходилось искать компенсаторные механизмы со стороны гарантов договорных отношений между ним и медицинской организацией. И надо сказать, что компенсаторные механизмы прописаны в нормативных документах, регламентирующих защиту прав пациента на доступную, качественную и безопасную медицинскую помощь. Для того чтобы установить причинно-следственные связи между снижением уровня физического и душевного здоровья в результате произведенной медицинской услуги, пациент стоит перед проблемой формирования доказательств наличия этой связи [9, 19, 20, 30].
В конечном итоге решение проблемы доказывания связи между действиями производителей и нарушением параметров здоровья потребителя находится в поле реализации различных видов медицинских экспертиз: внутриведомственной медицинской со стороны производителей услуг, вневедомственной медицинской со стороны страховых медицинских организаций, судебно-медицинской со стороны органов следствия. Судебно-медицинская экспертиза (СМЭ), в том числе и комиссионная судебно-медицинская экспертиза по "врачебным" делам, как правило, является процессуальным действием, состоящим из проведения исследования и формирования заключения по вопросам, разрешение которых требует специальных познаний и которые поставлены перед экспертом в целях установления обстоятельств, подлежащих доказыванию по конкретному делу [10, 15, 18, 24].
Экспертиза случаев ятрогений. В предыдущие десятилетия медицинские работники при рассмотрении случаев ятрогений, связанных с ненадлежащим оказанием медицинской помощи, как правило, отделались дисциплинарными взысканиями [33]. Сроки расследования и рассмотрения многих гражданских и уголовных дел этой направленности иногда составляли от одного до четырех лет. Такие сроки расследования дел данной категории была обусловлена многочисленными служебными проверками в медицинских организациях (производителей медицинских услуг), проведением комиссионных СМЭ (в ряде случаев неоднократных дополнительных и повторных), так и реализацией дополнительных следственных действий (эксгумации и т.п.) [22, 25]. Не следует исключать в качестве причины затягивания сроков и элементарной волокиты в расследовании ятрогений с наличием признаков профессиональных преступлений медицинских работников, в результате чего уголовные дела не возбуждались или прекращались в связи с отсутствием состава преступления [29].
Необходимо особо отметить, что при вынесении постановлений об отказе и прекращении уголовных дел следственные органы в мотивировочной части решения, как правило, ссылаются на материалы служебных проверок внутри системы производства медицинских услуг или заключение комиссионной СМЭ, которая находится в прямом подчинении у владельцев основных фондов производителей (Минздравы субъектов РФ). При анализе случаев ненадлежащего оказания медицинской помощи (медицинского происшествия) эксперты довольно часто указывают на то, что медицинская помощь оказана с отклонением от стандартных технологий. Однако, при этом причинно-следственной связи между действиями медицинских работников и наступившими последствиями, как правило, не усматривают, либо, по мнению экспертов, определить ее не представляется возможным [26, 32]. Осмотра места происшествия в случаях ненадлежащего оказания медицинской помощи, как при других вариантах противоправных действий граждан, не проводится. Медицинские документы изымаются запоздало или не изымаются вовсе. Врачи успевают вносить в первичную документацию изменения, искажая реальное положение дел. В конечном итоге, довольно часто, в связи с отсутствием системы мониторинга ятрогений, превентивные мероприятия не проводятся или их проведение запаздывает, а принятие управленческих решений и меры административного воздействия никак не влияет на печальные судьбы пострадавших пациентов [34]. Что же относительно судебных решений по таким делам, то, довольно часто решаются в пользу производителя медицинских услуг.
В некоторых случаях для того, чтобы скрыть отклонения от стандарта лечебных мероприятий врачи допускаю искажение или фальсификацию записей первичной медицинской документации [1]. Так по информации Пресс-службы Главного военного следственного управления СК РФ военный хирург допустил грубые нарушения во время операции, в результате чего его пациент скончался прямо на операционном столе. По результатам проверки военной прокуратуры Тихоокеанского флота к уголовной ответственности привлечен старший ординатор хирургического отделения госпиталя Тихоокеанского флота, расположенного в поселке Ванино Хабаровского края, капитан медицинской службы Д.
Установлено, что в августе 2011 года в хирургическое отделение госпиталя с сильными болями в животе поступил 61-летний военный пенсионер. В тот же день мужчину прооперировали, однако врач повредил при этом сосуды тонкого кишечника. Специалисты Министерства здравоохранения Хабаровского края, проводившие экспертное исследование по установлению причин смерти больного, выяснили, что эта ошибка повлекла за собой развитие внутрибрюшного кровотечения и острую кровопотерю, от которой пациент через несколько часов скончался.
С целью избежать ответственности, военный медик сфальсифицировал документы: внес в историю болезни пенсионера недостоверные сведения о том, что он якобы проинформировал погибшего о возможных последствиях операции и получил согласие на ее проведение.
Уголовное дело возбуждено по признакам преступлений, предусмотренных ч.2 ст.109 УК РФ (причинение смерти по неосторожности вследствие ненадлежащего исполнения лицом своих профессиональных обязанностей) и ч.2 ст.327 УК РФ (подделка официального документа, с целью скрыть другое преступление).
По решению Советско-Гаванского гарнизонного военного суда капитану Д. вынесен обвинительный приговор: штраф в сто тысяч рублей за причинение смерти по неосторожности [3].
Такие случаи не являются исключением из правил. Так в Родильном доме № 1 г. Петропавловска-Камчатского 29 сентября 2012 года погиб новорожденный ребенок, что, по мнению матери, произошло из-за ненадлежащего оказания медицинской помощи. Комиссионная экспертиза, которая в ноябре 2012 года расследовала этот случай, пришла к выводу, что смерть ребенка была трудно - предотвратима, а в действиях врачей выявлены только отдельные "недостатки организационного порядка". По данным повторной медицинской экспертизы проведенной в ФГБУ "Научный центр акушерства, гинекологии и перинатологии имени Кулакова" Министерства здравоохранения РФ было указано следующее: "Выявлены недостатки оказания медицинской помощи, как на амбулаторном, так и на стационарном этапе. Несмотря на избыточный (8 УЗИ) объем обследования во время беременности, имела место недооценка осложнений. Не выставлен диагноз задержки внутриутробного развития плода. При поступлении с предвестниками родов пациентке были неправильно установлены сроки беременности. Все это привело к недооценке клинической ситуации и необоснованной выписке беременной из родильного дома. Осложнения родов должны были стать основанием для проведения кесарева сечения в экстренном порядке. Несмотря на это, дальнейший контроль за состояния плода в родах не проводился".
Петропавловск-Камчатский городской суд, поставил точку в процессе по иску жительницы полуострова спустя почти два года после свершившейся трагедии. В пользу матери с медицинской организации взыскана компенсация морального вреда в размере 300 тысяч рублей [35].
Лечащие врачи и представители управляющих структур здравоохранения даже с такими, "относительно легкими" судебными решениями, как правило, не соглашаются. А между тем в последнее время наблюдается значительный рост ятрогений, являющихся следствием непрофессиональных, явно ошибочных действий врачей и другого медицинского персонала при производстве медицинских услуг.
Расследование ятрогений сопряжено со значительными трудностями, прежде всего потому, что в России нет еще достаточной юридической практики для разработки методики их расследования и предупреждения. При расследовании ятрогенных преступлений в рамках обстоятельств, перечисленных в ст. 73 УПК РФ, подлежат установлению и исследованию:
- адекватность оказания медицинской помощи, то есть своевременность оказания пациенту обоснованной, в достаточном объеме, с соблюдением мер безопасности, оптимальной профессиональной помощи, позволяющей получить наиболее благоприятный результат;
- структура ятрогенного преступления, начинающегося с нарушением медицинским работником правил оказания медицинской помощи, в результате чего наступила смерть пациента или тяжкие последствия для его здоровья;
- состояние пациента (потерпевшего);
- отношение медицинского работника к своим действиям и их последствиям. При оказании медицинской помощи пациенту врач должен предвидеть возможность возникновения осложнений и предпринимать необходимые меры предосторожности;
- качество медицинской помощи (врачебного процесса) - диагностирование, лечение, преемственность врачебного процесса, дефекты медицинской помощи;
- характер ятрогении - ятрогенный симптом, ятрогенное осложнение (синдром), ятрогенное заболевание, ятрогенная болезнь отдаленного периода;
- причинная связь между действиями медицинского работника и наступившими неблагоприятными последствиями для пациента.
Наиболее сложной процессуальной задачей, находящейся исключительно в компетенции юристов, является установление причинно-следственной связи между воздействием на организм пациента медицинской помощи и наступившими неблагоприятными последствиями.
По нашему мнению наличие признаков ятрогенного воздействия на организм пациента (смерть или нанесения тяжкого вреда здоровью) должно сопровождаться стандартным алгоритмом действий:
- Выемка и осмотр медицинской документации, которая, как правило, должна проводиться с участием администрации медицинской организации, осведомленной, в каких документах отражен оказанный потерпевшему вид медицинской помощи, где могут находиться эти документы, и какие существуют возможные способы сокрытия и фальсификации медицинской документации. Вслед за выемкой проводится осмотр медицинской документации.
- Допрос потерпевшего и свидетелей. При допросе потерпевшего или его представителя необходимо учитывать их особое психическое состояние, оказывающее серьезное влияние на их показания, в которых значительное место занимают переживания, связанные с причиненными потерпевшему психическими страданиями, физическим вредом и другими лишениями. Свидетели, относящиеся к группе медработников, нередко уклоняются от дачи правдивых показаний или утаивают важные сведения об обстоятельствах происшествия, что объясняется нежеланием обострять отношения с администрацией или стремлением скрыть деяния коллеги. Поэтому необходимо заранее продумать план их допроса и использовать специальные тактические приемы.
- Допрос обвиняемого. При допросе обвиняемого рекомендуется максимально детализировать его показания. Сначала ему дается возможность в свободном рассказе подробно изложить обстоятельства дела, задавая лишь уточняющие вопросы. После чего врач допрашивается (желательно с участием эксперта) по вопросам, подтверждающим его виновность. При этом выясняются обстоятельства его профессиональной подготовки и деятельности. Особенно подробно необходимо допросить обвиняемого по поводу технологии медицинского мероприятия или стадии врачебного процесса, при выполнении которого возник дефект, но безотносительно к предмету конкретного ятрогенного события. После выяснения этих вопросов следует ознакомить врача с записью его показаний, дать их подписать, а затем перейти к допросу по обстоятельствам выполнения конкретного медицинского мероприятия, определенной стадии врачебного процесса, в ходе которого по версии следствия мог быть причинен вред потерпевшему. Такое построение допроса порой лишает допрашиваемого возможности в последующем ссылаться на свою недостаточную квалификацию, отсутствие опыта или специальных знаний, на незнание медицинских стандартов и т.п.
- Назначение и производство экспертизы. По делам о ятрогенных преступлениях проводится судебно-медицинская экспертиза качества оказанной медицинской помощи, которая исследует фактические данные об обстоятельствах происшествия, устанавливаемые на основе специальных медицинских познаний эксперта. Объектами судебно-медицинской экспертизы качества оказанной медицинской помощи, являются: материальные носители информации: медицинские документы, лекарственные препараты, инструменты, трупы, их части, образцы и другие материалы.
Существуют ситуации, когда при быстром ухудшении состояния пациента проводимое лечение не приносит ожидаемого результата, и лечащий врач принимает рискованные решения, часто под давлением пациента и родственников. В качестве примера ошибочных решений под давлением родственников, допущенных в таких ситуациях, следует вспомнить начало "перестройки", когда были сняты многие ограничения с применения непроверенных методик производства медицинских услуг. Именно тогда в одной из биологических лабораторий Грузинской ССР был изготовлен "противоопухолевой" препарат "катрекс" из печени черноморской акулы (катрана). Многие врачи, специализировавшиеся на лечении злокачественных новообразований, под прессом публикаций в центральных СМИ и требований родственников начали применение этого так называемого противоопухолевого препарата. Для всех без исключения пациентов это был печальный поворот в их судьбе. К сожалению, в тот момент ни профессиональные нормы, ни мнения коллег, ни традиции медицинских организаций не смогли помешать этому рискованному шагу некоторых врачей.
Сегодня про "катрекс" забыли все, даже тот шарлатан, который заработал на нем состояние, и уж тем более журналисты, создавшие этому псевдопрепарату шумную рекламу. Но мы считаем, что эти случаи следует помнить, поскольку и вXXIвеке периодически появляются сообщения о тех или иных "запатентованных и лицензированных" новейших методах лечения, дающих "стопроцентную гарантию успеха".
Многолетний опыт работы авторов в качестве экспертов и консультантов позволяет сделать заключение о том, что профессиональная готовность врача обеспечивать качественные медицинские услуги определяется более широкими категориями, чем знания и навыки по реализации стандартных технологий (протоколов). В этом смысле имеет большое значение деонтологическое содержание его профессиональной деятельности и весь весьма сложный комплекс ответственности и обязанностей по отношению к пациенту. В некоторых экспертных случаях бывает трудно определить приоритет нарушений, повлиявших на исход заболевания в виде причинения ущерба здоровью пациентов или их гибели.
Переоснащение (модернизация) отечественных медицинских центров по международному стандарту позволяет надеяться на то, что медицинским организациям в ближайшие годы удастся выйти на уровень международных результатов производства медицинских услуг. Предыстория такого случая "модернизации" относится к началу 1990 года, когда в здравоохранении ФРГ, на фоне внедрения международных протоколов, успешные исходы лечения детей, страдавших злокачественными лимфомами, достигали почти 75 % случаев, соответствующие результаты в отечественной медицине в то время не превышали 10 %. Именно поэтому в РФ совместно с обществом "КЭР Германия" были создано 10 детских онкогематологических центров. Уже к2000 г. Хабаровские гематологи на фоне внедрения международных протоколов приблизились к результатам коллектива немецких гематологов детского онкогематологического центра в г. Мюнстер, возглавляемого проф. Корнхубером. Достижения специалистов детского онкоцентра г. Хабаровска тиражировались в СМИ, часть сотрудников уже успела побывать на стажировках в профильных медицинских учреждениях ФРГ. Однако в 2001 году "грянул гром среди ясного неба".За период с 6 по 19 июля 2001 года в Хабаровском центре онкогематологииим. проф. Корнхубера погибло 10 детей (Рис. 2).
К сожалению, до настоящего времени, реальных причин гибели детей не названо, хотя было проведено множество служебных и прокурорских проверок, медицинских экспертиз разного уровня и т.п. Информация в региональных СМИ того времени была скудной, противоречивой и отображала два мнения.

Рис. 2. Первая страница газеты "Хабаровский экспресс" 31 октября - 7 ноября 2001 года. №44 (445).
I. Эксперт, академик РАМН, А.Г. Румянцев: "Концентрация крайне тяжелых больных, которые не имели шансов выжить, в одном месте и конкретном времени…" "В результате вскрытия и специальных анализов было установлено, что у умерших детей есть признаки серьезных форм раковых заболеваний (лейкоз, острая саркома)". "Причин считать, что в основе были преступные действия или халатность персонала, на самом деле нет".
II. Представитель прокуратуры Кировского р-на г. Хабаровска: "Всем умершим пациентам внутривенно вводился новый лекарственный препарат, совсем недавно появившийся в распоряжении онкоцентра ? заведос (идарубицин)". "Все препараты, имеющиеся в больнице, прошли дополнительную проверку в специальном центре сертификации медикаментов". "Прокурорская проверка прекращена в связи с отсутствием состава преступления".
Таким образом, в результате многочисленных комиссионных экспертиз с участием специалистов самого высокого уровня, так и не были получены ответы на возникшие вопросы. Реакция управляющих структур отрасли была предсказуемой: "не выносить сора из избы" и, к сожалению, повторяется с завидным постоянством.
В 2002 г. в двух родильных домах г. Хабаровска за период с 20.08.2002 по 04.09.2002 г. имели место 8 случаев тяжелых посттрансфузионных реакций зарегистрированных в первичной медицинской документации на внутривенное введение растворов 5% и 10% глюкозы и раствора хлористого натрия 0,9%.
Хронология развития ятрогенных осложнений в родильных домах г. Хабаровска в августе-сентябре 2002 г.
- Первый случай ятрогении (пирогенная реакция) из четырех, имевших место в МУЗ Родильный дом № "А", произошел 20.08.2002 года на инфузию 5% раствора глюкозы у родильницы К. В первые сутки послеоперационного периода и был квалифицирован как реакция тяжелой степени. 22.08.2002 г. в этой же медицинской организации развилась пирогенная реакция у беременной Т. на инфузию 10% раствора глюкозы с инсулином средней степени тяжести. На следующие сутки после развившейся пирогенной реакции у беременной Т. произошли преждевременные роды недоношенным плодом. В раннем неонатальном периоде ребенок умер. Аналогичные реакции, но легкой степени тяжести, имели место в этом же родильном доме 29.08.2002 г. у двух беременных на введение лекарственных средств: гинепрала и пентоксифиллина, в качестве основы для переливания которых использовался физиологический раствор.
- Последующие случаи аналогичных ятрогений произошли в МУЗ Родильный дом № "Б" 03.09.2002 и 04.09.2002 года у трех беременных развились тяжелые посттрансфузионные реакции на введение 5% растворов глюкозы, использовавшейся как основа для внутривенного введения эуфиллина и трентала (пентоксифиллина). У беременной Л. клиника развившегося осложнения протекала по типу тяжелого бактериального шока с развитием острой почечной недостаточности, ДВС-синдрома и коагулопатического кровотечения. Реакция развилась после переливания 200 мл 5% раствора глюкозы. Беременная была в экстренном порядке родоразрешена путем операции кесарева сечения. И для дальнейшего лечения была переведена а РАО "Дальмедцентра". 12.09.2002 г., несмотря на проводимые реанимационные мероприятия, больная Л. скончалась в РАО. Посмертный диагноз: Острая почечная недостаточность. Острая дыхательная недостаточность 4 степени. Сердечная недостаточность. Тяжелая постгипоксическая энцефалопатия. Отек мозга. Поздний послеродовой период. Пирогенная реакция тяжелой степени. Бактериальный шок. ДВС-синдром, массивное коагулопатическое кровотечение. Геморрагический шок ??? степени. Постгеморрагическая анемия тяжелой степени. Синдром полиорганной недостаточности. Оперативным путем была разрешена и беременная М., также находившаяся в этот день в родильном доме № 4 и получавшая инфузионную терапию 5% раствора глюкозы. В дневном стационаре этого же родильного у беременной Ж. развилась пирогенная реакция на введение 5% раствора глюкозы тяжелой степени. В дальнейшем она была переведена в РАО "Городская больница № 3".
Если попытаться оценить исходы этих ятрогений, то складывается довольно сложная картина. В результате "пирогенных реакций" одна из пациенток перенесла тяжелый инфекционно-токсический шок, операцию кесарево сечение, экстирпацию матки и погибла, другая потеряла ребенка, для остальных медицинские услуги, оказанные в этих учреждениях родовспоможения закончились относительно благополучно, во всяком случае, они были выписаны на амбулаторное лечение после пребывания в круглосуточных стационарах (Табл. 1).
| № п/п | Трансфузионная среда | Дата переливания | Дата изготовления раствора | Реакция и исход беременности |
|---|---|---|---|---|
| 1. | 10% глюкоза с инсулином | 22.08.02 | 22.08.02 | Пирогенная реакция средней тяжести. Преждевременные роды, ребенок умер |
| 2. | Физиологический раствор с гинепралом | 29.08.02 | 16.08.02 | Пирогенная реакция легкой степени, беременность сохранена |
| 3. | Физиологический раствор с пентоксифиллином | 29.08.02 | 16.08.02 | Пирогенная реакция легкой ст., 31.08.02 "нормальные"роды |
| 4. | 5% глюкоза | 30.08.02 | 22.08.02 | Пирогенная реакция легкой степени, "нормальные"роды |
| 5. | 5% глюкоза с тренталом | 03.09.02 | 22.08.02 | Тяжелый инфекционно-токсический шок, операции кесарева сечения и экстирпация матки. Смерть 12.09.2002 |
| 6. | 5% глюкоза с эуфиллином | 03.09.02 | 22.08.02 | Тяжелая пирогенная реакция, операция кесарева сечения |
| 7. | 5% глюкоза с эуфиллином | 03.09.02 | 22.08.02 | Тяжелая пирогенная реакция,перевод в РАО б-цы №3, беременность сохранена |
| 8. | 5% глюкоза | 20.09.02 | 07.08.02 | Тяжелая пирогенная реакция, беременность сохранена |
По одному из приведенных случаев ятрогений в родильных домах г. Хабаровска было возбуждено уголовное дело (№270205) и проведена комиссионная судебно-медицинская экспертиза, которая установила, что пирогенная реакция тяжелой степени стала источником причинения вреда здоровью пациентки средней тяжести. По всем остальным случаям к производителям медицинских услуг принимались меры административного порядка. В этой связи следует отметить, что медицинские организации региона продолжают исповедовать идеологию сокрытия медицинских происшествий, а административные и правовые структуры весьма "вяло" реагируют на рост числа случаев ятрогений при производстве медицинских услуг.
Заключение
|
 |
 |
Справедливости ради следует отметить, что, как в целом по стране, так и в провинции в последние годы ситуация все-таки стала меняться. Рост числа случаев, когда пациент ищет защиты нарушенных прав в правоохранительных органах, начавшийся с начала 2000 годов, уже не является новостью ни для судебных медиков, ни для медицинского сообщества. Принципиально важно, что и юристы и медицинские работники уже ощущают другую и очень быстро проявляющуюся тенденцию: превалирование гражданско-правового пути удовлетворения претензий к производителям медицинских услуг над случаями уголовного расследования. Все чаще недовольные пациенты, которых после прокурорской проверки извещают об отсутствии оснований для возбуждения уголовного дела, встречают в письмах из прокуратуры ставшее типичным дополнение: "Если вы считаете, что указанными действиями причинен ущерб, вы можете разрешить свои претензии в гражданско-правовом порядке путем обращения в суд".
Список литературы |
 |
 1. Акопов В.И., Маслов Е.Н. Судебно-медицинская экспертиза по уголовному делу о профессиональном правонарушении врача при выявленных фальсификациях данных медицинской документации // ПЭМ. 2005. №19-3. С. 57-58.
1. Акопов В.И., Маслов Е.Н. Судебно-медицинская экспертиза по уголовному делу о профессиональном правонарушении врача при выявленных фальсификациях данных медицинской документации // ПЭМ. 2005. №19-3. С. 57-58. 2. Алексеев В.А., Борисов К.Н. Парадоксы в оценке системы здравоохранения Канады: общественное недовольство системой и панегирик по официальной статистике. Международное здравоохранение / Том 3 (2). 2012.
2. Алексеев В.А., Борисов К.Н. Парадоксы в оценке системы здравоохранения Канады: общественное недовольство системой и панегирик по официальной статистике. Международное здравоохранение / Том 3 (2). 2012.  3. Анисимов М. Военного медика в Хабаровском крае оштрафовали за смерть пациента. 03.04.2013. argumenti.ru.
3. Анисимов М. Военного медика в Хабаровском крае оштрафовали за смерть пациента. 03.04.2013. argumenti.ru.  4. Гайдар Е.Т. Богатые и бедные. Становление и кризис системы социальной защиты в современном мире. Статья первая - Вестник Европы. № 10. 2004.
4. Гайдар Е.Т. Богатые и бедные. Становление и кризис системы социальной защиты в современном мире. Статья первая - Вестник Европы. № 10. 2004. 5. Дьяченко В.Г. Качество в современной медицине. Хабаровск: Изд. центр ДВГМУ. 2007. 490 с.
5. Дьяченко В.Г. Качество в современной медицине. Хабаровск: Изд. центр ДВГМУ. 2007. 490 с. 6. Захарова Е.В. Система обеспечения качества медицинской помощи на региональном уровне // Менеджмент качества в сфере здравоохранения и социального развития. 2006. № 1. С. 41-43.
6. Захарова Е.В. Система обеспечения качества медицинской помощи на региональном уровне // Менеджмент качества в сфере здравоохранения и социального развития. 2006. № 1. С. 41-43. 7. Князюк Н.Ф. Научно-методические основы повышения эффективности управления медицинскими организациями в современных условиях. Автореф. Дисс. д.м.н., Новосибирск. 2014. 46 с.
7. Князюк Н.Ф. Научно-методические основы повышения эффективности управления медицинскими организациями в современных условиях. Автореф. Дисс. д.м.н., Новосибирск. 2014. 46 с.  8. Князюк Н.Ф. Совершенствование системы управления качеством медицинской помощи с использованием инновационных технологий (на примере Иркутского диагностического центра). автореф. дисс. к.м.н., Иркутск. 2006. 29 с.
8. Князюк Н.Ф. Совершенствование системы управления качеством медицинской помощи с использованием инновационных технологий (на примере Иркутского диагностического центра). автореф. дисс. к.м.н., Иркутск. 2006. 29 с. 9. Козлов С.В. Недостатки экспертной деятельности при производстве судебно-медицинских экспертиз, связанных с неблагоприятными последствиями оказания медицинской помощи. Научные труды V Всероссийского съезда (Национального конгресса) по медицинскому праву / под ред. Ю.Д. Сергеева, С.В. Ерофеева. - М.: НИМП, 2013. - 216 с.
9. Козлов С.В. Недостатки экспертной деятельности при производстве судебно-медицинских экспертиз, связанных с неблагоприятными последствиями оказания медицинской помощи. Научные труды V Всероссийского съезда (Национального конгресса) по медицинскому праву / под ред. Ю.Д. Сергеева, С.В. Ерофеева. - М.: НИМП, 2013. - 216 с. 10. Козлов С.В. Причины назначения дополнительных и повторных судебно-медицинских экспертиз, связанных с неблагоприятными последствиями оказания медицинской помощи. Научные труды V Всероссийского съезда (Национального конгресса) по медицинскому праву / под ред. Ю.Д. Сергеева, С.В. Ерофеева. М.: НИМП, 2013. 216 с.
10. Козлов С.В. Причины назначения дополнительных и повторных судебно-медицинских экспертиз, связанных с неблагоприятными последствиями оказания медицинской помощи. Научные труды V Всероссийского съезда (Национального конгресса) по медицинскому праву / под ред. Ю.Д. Сергеева, С.В. Ерофеева. М.: НИМП, 2013. 216 с. 11. Кривоногов П.А. Совершенствование системы управления качеством и эффективностью медицицинской помощи в многопрофильном стационаре. Хабаровск. ДВГМУ. Автореф. дисс. к.м.н. 2005. 29 с.
11. Кривоногов П.А. Совершенствование системы управления качеством и эффективностью медицицинской помощи в многопрофильном стационаре. Хабаровск. ДВГМУ. Автореф. дисс. к.м.н. 2005. 29 с. 12. Кудрявцев В.Н. Основы конфликтологии / Под ред. Академика РАН В.Н. Кудрявцева. М.: Юрист, 1997. 437 с.
12. Кудрявцев В.Н. Основы конфликтологии / Под ред. Академика РАН В.Н. Кудрявцева. М.: Юрист, 1997. 437 с. 13. Лившиц В. Век бережливого производства [Электронный ресурс] // Доступ URL: http://www.proza.ru/2013/02/06/1419.
13. Лившиц В. Век бережливого производства [Электронный ресурс] // Доступ URL: http://www.proza.ru/2013/02/06/1419.  14. Лившиц В. Зеркальные нейроны [Электронный ресурс] // Доступ URL: http://www.proza.ru/2011/12/14/1685.
14. Лившиц В. Зеркальные нейроны [Электронный ресурс] // Доступ URL: http://www.proza.ru/2011/12/14/1685.  15. Недугов Г.В., Недугова В.В. Вероятностные аналитические технологии в судебной медицине: базовые математические модели и практические приложения. Издательство ООО "Офорт". Самара. 2009. 370 с.
15. Недугов Г.В., Недугова В.В. Вероятностные аналитические технологии в судебной медицине: базовые математические модели и практические приложения. Издательство ООО "Офорт". Самара. 2009. 370 с.  16. Панфилова О.В. Процесс возникновения и механизмы управления социальными конфликтами: Автореферат. М., 1996. С. 18.
16. Панфилова О.В. Процесс возникновения и механизмы управления социальными конфликтами: Автореферат. М., 1996. С. 18. 17. Петросян М.Е. Врач - пациент: этико-правовые взаимоотношения // США и Канада; экономика, политика, культура. 2001. № 4.
17. Петросян М.Е. Врач - пациент: этико-правовые взаимоотношения // США и Канада; экономика, политика, культура. 2001. № 4. 18. Понкина А.А. Понятие "врачебной ошибки" в законодательстве Франции // Право и образование. 2011. № 10. С. 160-166.
18. Понкина А.А. Понятие "врачебной ошибки" в законодательстве Франции // Право и образование. 2011. № 10. С. 160-166. 19. Понкина А.А. Права пациентов. Конституционно-правовое исследование. - Saarbrucken: LAPLambert Academic Publishing Gmb H&Co. KG, 2012. - 143 с.
19. Понкина А.А. Права пациентов. Конституционно-правовое исследование. - Saarbrucken: LAPLambert Academic Publishing Gmb H&Co. KG, 2012. - 143 с. 20. Пристансков В.Д. Особенности поддержания государственного обвинения по делам о преступных ятрогениях // Руководство для государственных обвинителей. СПб., 2003. С. 118 147.
20. Пристансков В.Д. Особенности поддержания государственного обвинения по делам о преступных ятрогениях // Руководство для государственных обвинителей. СПб., 2003. С. 118 147. 21. Пристансков В.Д. Проблемы выявления неосторожных преступлений в медицине. // Проблемы прокурорской и следственной деятельности в сфере борьбы с преступностью в современных условиях. Международная научно-практическая конференция 5-6 июля 1996 г.: Тезисы выступлений. СПб., 1995. С.179-180.
21. Пристансков В.Д. Проблемы выявления неосторожных преступлений в медицине. // Проблемы прокурорской и следственной деятельности в сфере борьбы с преступностью в современных условиях. Международная научно-практическая конференция 5-6 июля 1996 г.: Тезисы выступлений. СПб., 1995. С.179-180. 22. Пристансков В.Д. Ятрогенные преступления: понятие, подходы к исследованию. СПб. 2006.
22. Пристансков В.Д. Ятрогенные преступления: понятие, подходы к исследованию. СПб. 2006.  23. Ригельман Ричард К. Как избежать врачебных ошибок. Книга практикующих врачей. Перевод с англ. Амчекова. М., 1994. 189 с.
23. Ригельман Ричард К. Как избежать врачебных ошибок. Книга практикующих врачей. Перевод с англ. Амчекова. М., 1994. 189 с.  24. Россинская Е. Р. Теория судебной экспертизы : учебник/ Е. Р. Россинская, Е. И. Галяшина, А. М. Зинин; под ред. Е. Р. Россинской. - М. : Норма : ИНФРА-М, 2011.
24. Россинская Е. Р. Теория судебной экспертизы : учебник/ Е. Р. Россинская, Е. И. Галяшина, А. М. Зинин; под ред. Е. Р. Россинской. - М. : Норма : ИНФРА-М, 2011. 25. Сергеев Ю.Д., Козлов С.В. Методология ситуалогической судебно-медицинской экспертизы медицинского происшествия. Медицинское право, 2012. № 1.
25. Сергеев Ю.Д., Козлов С.В. Методология ситуалогической судебно-медицинской экспертизы медицинского происшествия. Медицинское право, 2012. № 1. 26. Сергеев Ю.Д., Козлов С.В. Судебно-медицинская экспертиза медицинского происшествия. Москва-- Белгород. Изд. "Кронстанта", 2012. - 240 с.
26. Сергеев Ю.Д., Козлов С.В. Судебно-медицинская экспертиза медицинского происшествия. Москва-- Белгород. Изд. "Кронстанта", 2012. - 240 с. 27. Стратегия развития здравоохранения Российской Федерации на долгосрочный период 2015 - 2030 гг.05.02.2015. [Электронный ресурс] // Доступ URL: http://www.medpak22.ru/docs/strategy.pdf.
27. Стратегия развития здравоохранения Российской Федерации на долгосрочный период 2015 - 2030 гг.05.02.2015. [Электронный ресурс] // Доступ URL: http://www.medpak22.ru/docs/strategy.pdf.  28. Сучков А.В. Проблемы доказывания профессиональных преступлений, совершенных медицинскими работниками // "Черные дыры" в российском законодательстве. 2009. № 4.
28. Сучков А.В. Проблемы доказывания профессиональных преступлений, совершенных медицинскими работниками // "Черные дыры" в российском законодательстве. 2009. № 4. 29. Сучков А.В. Проблемы назначения судебной экспертизы // Инновации в государстве и праве России: Материалы Международной научно-практической конференции. Нижний Новгород: Издательство ННГУ, 2008.
29. Сучков А.В. Проблемы назначения судебной экспертизы // Инновации в государстве и праве России: Материалы Международной научно-практической конференции. Нижний Новгород: Издательство ННГУ, 2008. 30. Сучкова Т.Е. О юридической ответственности медицинских работников при совершении ими профессиональных правонарушений // Медицинское право. 2011. № 6. С. 33 40.
30. Сучкова Т.Е. О юридической ответственности медицинских работников при совершении ими профессиональных правонарушений // Медицинское право. 2011. № 6. С. 33 40. 31. Улумбекова Г.Э. Курс Минздрава - бросаем пациентов, спасаем частника. http://rusmedserver.com/?p=2042.
31. Улумбекова Г.Э. Курс Минздрава - бросаем пациентов, спасаем частника. http://rusmedserver.com/?p=2042. 32. Флоря В.Н. Судебно-медицинская экспертиза по делам о врачебных преступлениях // Медицинское право. 2009. № 2.
32. Флоря В.Н. Судебно-медицинская экспертиза по делам о врачебных преступлениях // Медицинское право. 2009. № 2. 33. Флоря В.Н. Уголовная ответственность за врачебные преступления. Изд. "РЕКЛАМА". г. Кишинев. 2004. 160 с.
33. Флоря В.Н. Уголовная ответственность за врачебные преступления. Изд. "РЕКЛАМА". г. Кишинев. 2004. 160 с. 34. Хлапов А. Л., Никитина И. О., Камаев И. А., Першина Н. К.
34. Хлапов А. Л., Никитина И. О., Камаев И. А., Першина Н. К.  35. Ответственность медицинских работников за профессиональные преступления. Здравоохранение РФ. М., 2010. № 3. С. 25-28.
35. Ответственность медицинских работников за профессиональные преступления. Здравоохранение РФ. М., 2010. № 3. С. 25-28.  36. Чернов Д. Смерть вместо жизни. 2014. Экспресс Камчатка - ON LINE. http://express-kamchatka.com/sobytiya/10540-smert-vmesto-zhizni.html.
36. Чернов Д. Смерть вместо жизни. 2014. Экспресс Камчатка - ON LINE. http://express-kamchatka.com/sobytiya/10540-smert-vmesto-zhizni.html.  37. Leape L., Brennan Т., Laird N. et al. The nature of adverse events in hospitalized patients: Results of the Harvard Medical Practice Study. NewEngl. // J. Med., 1991, 324, 377-384.
37. Leape L., Brennan Т., Laird N. et al. The nature of adverse events in hospitalized patients: Results of the Harvard Medical Practice Study. NewEngl. // J. Med., 1991, 324, 377-384. 38. Sen A. K. Poverty and Famines: An Essay on Entitlement and Deprivation, Oxford University Press, 1981.
38. Sen A. K. Poverty and Famines: An Essay on Entitlement and Deprivation, Oxford University Press, 1981. 39. Shea BJ, Grimshaw JM, Wells GA, et al. Making health care safer II: an updated critical analysis of the evidence for patient safety practices. Comparative Effectiveness Review No 211prepared by the Southern California-RAND Evidence-based Practice Center under Contract No 290-2007-10062-I. Rockville, Maryland: Agencyfor Healthcare Researchand Quality, 2013.
39. Shea BJ, Grimshaw JM, Wells GA, et al. Making health care safer II: an updated critical analysis of the evidence for patient safety practices. Comparative Effectiveness Review No 211prepared by the Southern California-RAND Evidence-based Practice Center under Contract No 290-2007-10062-I. Rockville, Maryland: Agencyfor Healthcare Researchand Quality, 2013. 40. Wald, H and Shojania, K. Incident Reporting in Making Health Care Safer: A Critical Analysis of Patient Safety Practices, Agency for Healthcare Research and Quality (AHRQ), 2001.
40. Wald, H and Shojania, K. Incident Reporting in Making Health Care Safer: A Critical Analysis of Patient Safety Practices, Agency for Healthcare Research and Quality (AHRQ), 2001. 41. Zinn, C. (1995). 14,000 preventable deaths in Australian hospitals. British Medical Journal 310: 1487.
41. Zinn, C. (1995). 14,000 preventable deaths in Australian hospitals. British Medical Journal 310: 1487. 42.
42.
 |
Главное меню |
 |
Заглавие |
 |
Введение |
 |
Обсуждение результатов |
 |
Заключение |
 |
Список литературы |
Текстовый Файл  |
|
Телефон: (4212) 30-53-11
«Вестник общественного здоровья и здравоохранения Дальнего Востока России»