2019 год № 3
Международный опыт
Резюме:
Ключевые слова:
Summary:
Key words:
Введение
|
 |
 |
Формирование общественного медицинского обслуживания в Японии отмечается с середины XIX века начала периода эпохи Мейдзи, когда началась модернизация страны. Основное развитие общественное здравоохранение получило после Второй мировой войны в период эпохи Сева. В силу политических мотивов, становление здравоохранения и медицинского страхования в стране, в то время были подобны развитию здравоохранения западных стран, в частности Германии. В дальнейшем, с традициями культуры Японии, труда, дисциплины, страны сумевшей восстановить экономику и стать мировым лидером, эволюционно формировалась своя модель здравоохранения.
Процесс развития общественного здравоохранения в Японии связан с принятием основополагающих правовых актов государственного значения Закона о медицинском обслуживании 1947 года и Закона о Национальном медицинском страховании 1965 года. Данные правовые акты до настоящего времени имеют юридическую силу.
В послевоенном периоде Японии условно выделяют три этапа развития здравоохранения: 1) модернизация и экстенсивное наращивание медицинской инфраструктуры и ресурсов (с 1945 по 1985 годы); 2) развитие регионального здравоохранения на основе национальных медицинских планов префектур (с 1986 по 1994 годы); 3) дифференциация медицинских организаций, развитие передовых медицинских технологий, совершенствование законодательства в области медицинской информации (с 1994 года по настоящее время) [4].
Государственное управление здравоохранением в стране осуществляется на трех уровнях: национальном, региональном и муниципальном. Все направления в области здравоохранения, регулирует и контролирует Правительство Японии. Формирует политику развития здравоохранения, разрабатывает долгосрочные стратегии, оценивает деятельность отрасли ведущий орган управления Министерство здравоохранения, труда и социального обеспечения. Согласно законодательству Японии, стратегия развития здравоохранения принимается на двадцать лет [10].
На уровне префектуры формируется региональная (общинная) система медицинского обслуживания (региональное здравоохранение). Управление региональным здравоохранением возложено на высший орган власти в префектуре Правительство, которое возглавляет губернатор. На уровне префектур выполняется среднесрочное региональное планирование отрасли сроком на шесть лет [3, 10].
Составной частью регионального здравоохранения является муниципальное здравоохранение. Управление муниципальным здравоохранением возложено на главу муниципалитета. Обеспечение системы медицинского обслуживания населения осуществляется на основании медицинского плана муниципалитетов, конкретизирующие ориентиры регионального плана префектуры. Медицинский план муниципалитета, также как и региональный план охватывает среднесрочный период - шесть лет [10].
Обсуждение результатов
|
 |
 |
Современная система административного деления Япония делится на 47 административных единиц высшего уровня - префектуры. Административные единицы объединены в систему тодофукэн. По этой системе страна состоит из одной столичной префектуры, одно губернаторства - Хоккайдо, двух городских префектур - Киото и Осака, и 43 - префектур. Для удобства в западном японоведении принято называть все единицы префектурами. В общей сложности в 47 префектурах страны насчитывается 1718 муниципалитетов, к ним относятся города, поселки, сельские общины. Управление городских муниципалитетов возложено на мэров городов; поселки и сельские общины находятся под управлением старост. Численность населения в муниципальных образованиях может достигать от нескольких тысяч до нескольких миллионов человек [1, 10].
В префектурах медицинское обслуживание населения представляет собой трёхуровневую систему - первичную, вторичную и третичную зоны обслуживания [3].
Первичная зона медицинского обслуживания населения включает комплекс профилактических, лечебных и санитарно-гигиенических мероприятий, в рамках которых проводится санитарное просвещение граждан, снабжение безопасной питьевой водой, содействие в обеспечении продовольствия и рационального питания, планирование семьи, охрана материнства и детства, профилактика местных эпидемических заболеваний и борьба с ними, иммунизация против основных инфекционных заболеваний, лечение заболеваний и травм, снабжение жизненно важными лекарственными препаратами [10].
В первичной зоне медицинского обслуживания населения организованы клиники, оказывающие неотложную и амбулаторную помощь, а также санитарно-противоэпидемические организации. Медицинское обслуживание населения оказывается как в государственных, так и частных клиниках сельских общин, поселков, городов муниципалитетов. Все клиники финансируются за счет средств обязательного государственного страхования.
Вторичная зона медицинского обслуживания населения включает комплекс профилактических, диагностических, лечебных и реабилитационных, мероприятий в многопрофильных больницах, осуществляющих госпитализацию больных и прием амбулаторных пациентов. Больницы расположены в крупных сельских общинах, поселках, городах муниципалитетов [10].
Больницы второго уровня оснащены дорогостоящим диагностическим оборудованием. Обследование больных включает широкий спектр диагностических мероприятий, используется магниторезонансная томография, компьютерная томография, ультразвуковое исследование, рентгенодиагностика, радионуклидная диагностика, функциональная диагностика и т.д. В них проводится практическая подготовка обучающихся всех категорий (студентов, врачей-резидентов) медицинских факультетов университетов.
Больницы вторичной зоны организуют медицинскую помощь в муниципалитете (общине), реализуют преемственность лечения больных между клиниками и больницами первого и второго уровня [10].
В муниципальных образованиях префектур создана система медицинского сотрудничества. Часть больниц второго уровня выполняют роль межмуниципальных медицинских центров по направлениям: неотложная помощь, в том числе педиатрическая и перинатальная помощь, медицинская помощь при чрезвычайных ситуациях, лечение психических и инфекционных больных. Выстроенная система медицинского сотрудничества муниципалитетов позволяет сократить сроки оказания экстренной медицинской помощи [5, 7].
Третичная зона медицинского обслуживания населения представляет собой конечный этап оказания помощи. Больницы третьего уровня расположены в административных центрах префектур, оказывают специализированную медицинскую помощь населению, проживающему на территории одной префектуры, за исключением префектур с большой территориальной протяженностью, такие как Хоккайдо и Нагано. Эти административные единицы разделены на крупные медицинские области [3].
Японская система медицинского обслуживания на третьем уровне предусматривает организацию многопрофильных, специализированных и университетских больниц. Многопрофильные больницы префектур организуют непрерывное медицинское обслуживание населения в административной единице [9].
Больницы третьего уровня взаимодействуют между собой, разрабатывают и оценивают новые медицинские технологии, обучают персонал, предоставляют медицинскую помощь, используя методы последних научных достижений [8]. Специализированные больницы представлены по следующим направлениям: неотложная и экстренная медицинская помощь, онкология, кардиохирургия, неврология, нейрохирургия, психиатрия, травматология и ортопедия, материнство и детство, реабилитация и др. [9].
Как было отмечено ранее на уровне префектур выполняется среднесрочное региональное планирование развития отрасли. Губернаторы префектур утверждают "Медицинские планы" (региональные планы здравоохранения) по обеспечению системы оказания медицинской помощи. Правительство каждой префектуры планирует развитие здравоохранения в регионе, с учетом анализа социально-экономического положения префектуры, показателей здоровья населения, потребности необходимых ресурсов для медицинского обслуживания населения.
В структуру регионального медицинского плана включены разделы: 1) планирование коечного фонда с учетом специализации коек; 2) обеспечение медицинскими кадрами в регионе; 3) местоположение медицинских организаций в зависимости от изменения структуры населения и показателей здоровья; 4) этапность и непрерывность медицинской помощи в больницах и на дому; 5) сотрудничество медицинских и фармацевтических организаций; 6) обеспечение медицинским имуществом и техникой больниц и клиник [3].
В Законе о медицинском обслуживании дается разъяснение определениям больницы и клиники. Больницей считается медицинская организация, в структуру которой входит более 20 коек, предназначенная для приема больных, нуждающихся в экстренной медицинской помощи, наблюдении в условиях стационара, амбулаторном приеме. Клиника - это медицинская организация, в структуру которой входит до 20 коек, предназначенная для приема больных, не нуждающихся в постоянном уходе, и оказание помощи на дому [3].
Согласно Закону о медицинском обслуживании в региональных медицинских планах должно быть включено обоснование предпринимательских намерений, предусматривающих строительство медицинских организаций, выхода на рынок новых медицинских услуг, обеспечение прибыльности клиник и больниц префектуры [3]. Также Правительство префектуры обеспечивает соответствие регионального медицинского плана с региональным планом по страхованию социального обеспечения, предусматривающего долгосрочный уход за пожилыми людьми [3].
Целью создания системы комплексного медицинского обслуживания населения в муниципальном образовании префектуры является сохранение и продление здоровой жизни граждан, в условиях меняющейся социальной и окружающей среды с учетом особенностей территорий. Система здравоохранения в муниципалитете включает в себя мероприятия по укреплению здоровья и профилактику заболеваний, оказание неотложной, первичной, в том числе на дому, специализированной медицинской помощи, а также оказание медицинской помощи в случае стихийных бедствий.
Обеспечение системы медицинского обслуживания населения осуществляется на основании медицинского плана муниципалитетов, конкретизирующие ориентиры регионального плана префектуры. Согласно региональной концепции развития здравоохранения данный план представляет собой единую систему, в которой каждый раздел занимает определенное место (Рис.1). [3, 9].
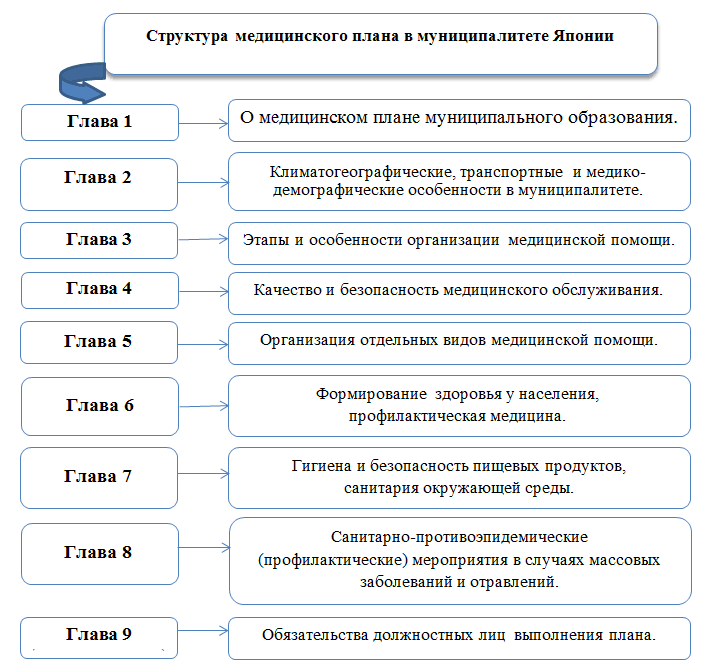
Рис. 1. Структура медицинского плана в муниципалитете Японии
Первая глава плана содержит цели и задачи управления и развития здравоохранением в муниципальном образовании префектуры. В этой главе описывается межведомственное взаимодействие различных региональных и муниципальных служб участвующих в проведении медицинских мероприятий [9].
Во второй главе плана представлены территориальные особенности муниципального образования. Проводится глубокий анализ климатогеографических особенностей территории, ее транспортной инфраструктуры и транспортной доступности, демографических показателей статики и динамики населения [9].
Третья глава плана посвящена анализу организации медицинской помощи. Дается характеристика организации работы стационаров и клиник амбулаторного типа, мощности сети и структуры медицинских и фармацевтических организаций, этапности оказания медицинской помощи и взаимному сотрудничеству между организациями, обеспеченности медицинскими кадрами [9].
В Японии для оценки деятельности стационаров используют статистические данные, которые позволяют судить о характере и объеме медицинской помощи, своевременности и продолжительности госпитализации, возрастно-половом составе больных, причинах госпитализаций. Важной составляющей анализа работы стационаров является изучение тенденций распределения госпитализированных больных между близлежащими муниципальными образованиями и префектурами. Для оценки деятельности клиник амбулаторного типа используют общемировые методики оценки уровня и структуры заболеваемости населения по отдельным нозологиям и возрастным группам.
Статистические данные исследуются за шесть лет, определяются тенденции изменения показателей, проводится сравнительный анализ с данными префектуры и страны в целом [9].
Следующим этапом третьей главы является оценка расходов на оказание медицинской помощи по медицинскому страхованию. Финансовые расходы рассчитывается для зарегистрированных случаев заболеваний всего населения (амбулаторные посещения и госпитализации), а также по категориям для отдельных нозологий, возрастных групп. Более 75 % расходов на здравоохранение в Японии составляют средства обязательного медицинского страхования, 20 % государственные средства, 5% средства добровольного медицинского страхования и личные средства граждан [2, 6].
Далее в главе описывается сеть объектов здравоохранения муниципального образования, с учетом классификации по профилю. Определяются тенденции изменения медицинских объектов, дается сравнительный анализ с данными префектуры и страны.
Согласно законодательству Японии по виду медицинской деятельности объекты здравоохранения классифицированы на больницы, клиники, стоматологические клиники, зуботехнические лаборатории, акушерские клинки, аптеки, лечебные центры на производстве, в которых оказывают неотложную помощь и проводят реабилитационные мероприятия [3].
В третьей главе плана дается оценка доступности медицинской помощи с расчетом показателя обеспеченности больничными койками, в целом и по профилю коек. Количество больничных коек на душу населения до настоящего времени в Японии остается одним из самых высоких. Значительная часть коек имеет социальное значение, и используются для долгосрочного ухода за одинокими престарелыми людьми, инвалидами, больными с тяжелой степени тяжести хронических заболеваний [2, 9].
Далее в главе описаны зоны медицинского обслуживания населения, взаимодействие между объектами здравоохранения, освещаются этапы медицинской эвакуации населения при оказании медицинской помощи, в том числе при чрезвычайных ситуациях.
Заканчивается третья глава плана статистическим анализом кадрового потенциала системы медицинского обслуживания в муниципальных образованиях, выявления проблем обеспеченности медицинскими и фармацевтическими работниками государственных, частных, университетских больниц и клиник, аптечных и других организаций. Лица, работающие в системе медицинского обслуживания, классифицированы по следующим категориям: врачи, средний медицинский персонал, стоматологи, зубные техники, стоматологические гигиенисты, фармацевты и прочие сотрудники.
Состояние кадровых ресурсов анализируются с помощью показателей обеспеченности, возрастно-половой структуры кадров, динамических изменений за шесть лет [3, 9].
В четверной главе плана представлены проблемы и пути решения качества и безопасности медицинского обслуживания пациентов. Рассматриваемый круг вопросов связанных с безопасностью пациентов охватывает проблемы человеческого фактора, системных и внешних факторов. Приводится статистический анализ врачебных ошибок, ошибок средних медицинских и фармацевтических работников, внутрибольничной инфекции, несоблюдения персоналом правил техники безопасности, несоответствия между ресурсами и нагрузкой работников, пробелы медицинского законодательства и др.
В данной главе описывается комплекс мероприятий, способствующих минимизировать частоту и предотвратить медицинские ошибки. В исследуемом нами медицинском плане муниципального образования указаны такие мероприятия как: инспекция за состоянием техники безопасности оборудования и рабочих мест; соблюдением норм, правил, стандартов медицинскими и фармацевтическими работниками; систематическое повышение квалификации персонала; безопасная система доставки тяжелых больных и др. [9].
В муниципальных районах Японии создана система консультаций и обмена информацией между больницами и клиниками по вопросам врачебных ошибок, внутрибольничной инфекции, жалобам пациентов, консультированию и лечению тяжелых больных [3, 9].
Во второй части четверной главы приводится анализ текущей ситуации, представлены проблемы и пути решения фармацевтической деятельности в муниципалитете. Аптечные организации в стране играют значительную роль в региональной медицинской помощи. Врачи и фармацевты аптек активно участвуют в изучении состоянии здоровья обратившихся граждан, подтверждают содержание рецепта выписанного врачом медицинской организации по определенным фармакологическим группам препаратов, проводят консультации с гражданами по приему лекарственных препаратов с учетом доз и подобных эффектов. В случае отпуска безрецептурного препарата несут ответственность перед гражданином. Вместе с тем, аптеки играют важную роль с позиции поставки лекарственных препаратов в районе обслуживания.
Рассматриваемый круг вопросов связанных с организацией и безопасностью фармацевтической детальности охватывает проблемы дублирования функций медицинских учреждений и аптек, самолечения со стороны граждан, отсутствия индивидуального учета приема лекарственных препаратов с учетом побочных эффектов [9].
Далее описывается комплекс мероприятий способствующих эффективной работе фармацевтической деятельности. Среди таких мероприятий можно отметить: обеспечение поставок и безопасности фармацевтических препаратов и медицинского оборудования, соблюдение стандартов по хранению, транспортировке, утилизации наркотических препаратов, ядовитых и вредных веществ при чрезвычайных ситуациях и стихийных бедствиях.
Пятая глава медицинского плана посвящена анализу и решению проблем, стратегически значимым для муниципального образования видам медицинской помощи. К таким видам помощи относятся: медицинская помощь на дому, скорая медицинская помощь, перинатальная, педиатрическая (в том числе неотложная), кардиологическая, психиатрическая онкологическая, паллиативная помощь, медицинская помощь при стихийных бедствиях и несчастных случаях (землетрясение, наводнение и др.),
Учитывая сейсмоопасную ситуацию в стране, и как следствие высокого риска крупномасштабных стихийных бедствий, в медицинском плане описываются мероприятия по медицинской эвакуации пострадавших, обеспечению их специализированной медицинской помощью, снабжению лекарственными препаратами, профилактике инфекционных заболеваний, обеспечению гигиены воды и пищевых продуктов, обучению медицинского персонала [3, 9]
Шестая глава медицинского плана муниципалитета посвящается здоровому образу жизни различных групп населения и профилактическим мерам по предотвращению заболеваний, укреплению и поддержанию здоровья граждан. В стране выделяют следующие аспекты по формированию здорового образа жизни: рациональное и полноценное питание, физическая активность, психическое здоровье, отказ от потребления алкоголя, курения, гигиена труда, гигиена окружающей среды, медицинская активность [9].
В Японии создана эффективная система профилактических мер, которые реализуются через здравоохранение. В медицинских организациях проводится первичная, вторичная и третичная профилактика. В целях предотвращения заболеваний, раннего выявления болезней, поддержания здоровья граждан, особое внимание уделяется профилактики онкологических заболеваний, инсульта, инфаркта миокарда, сахарного диабета.
Во второй части шестой главы анализируются текущая ситуация, представлены проблемы и описана организация медицинской помощи матери и ребенку (включая беременность, роды, выхаживание новорожденных и воспитание детей дошкольного и школьного возраста). А также анализируется текущая ситуация, представлены проблемы, описана организация медицинской помощи и профилактика следующих социальных патологий: инфекционных заболеваний, туберкулеза, синдрома приобретенного иммунодефицита человека, вирусного гепатита, психических заболеваний [9].
В седьмой и восьмой главах плана описываются проблемы и управленческие решения по вопросам гигиены и безопасности пищевых продуктов, санитарии окружающей среды, благополучию животных и профилактике появление популяций безнадзорных животных. Определен план санитарно-противоэпидемических и профилактических мероприятий в случае возникновения или угрозы инфекционных заболеваний, массовых неинфекционных заболеваний, пищевых, токсических, лекарственных и других отравлений.
В заключительной девятой главе медицинского плана муниципального образования гарантируется гражданам медицинское обслуживание на равной основе, в любое время и в любом месте. Муниципальные власти дают обязательства в полной мере информировать граждан о содержании плана, его изменении и реализации [9].
Заключение
|
 |
 |
На основании вышеизложенного материала, можно сделать следующие выводы:
1. Управление здравоохранением в Японии осуществляется на трех уровнях: государственном, префектурном (региональном) и муниципальном. На государственном уровне выполняется долгосрочное планирование по сохранению общественного здоровья и развитию системы медицинского обслуживания населения Японии, сроком на двадцать лет. На региональном и муниципальном уровнях реализуется среднесрочное планирование на шесть лет.
2. В основу организации медицинской помощи в префектурах положена трехуровневая система медицинского обслуживания населения, которая включает в себя первичную, вторичную и третичную зоны обслуживания. Медицинская помощь в регионах построена на принципах этапности.
3. Организация медицинского обслуживания населения в префектурах представляет собой интегрированную модель взаимодействия государственных и частных медицинских организаций, деятельность которых координируется органами государственной власти и профессиональным сообществом.
4. Основой для планирования на региональном уровне в Японии является организация системы медицинского обслуживания населения. Основополагающими элементами плана являются обеспеченность больницами и клиниками, кадрами, медицинскими технологиями, койками, лекарственными препаратами, обеспечение взаимного сотрудничества между различными медицинскими и фармацевтическими организациями.
5. Основой для планирования на муниципальном уровне является общественное здоровье и организация медицинской помощи. Медицинский план муниципального образования представляет собой единую последовательную систему и включает в себя следующие разделы: климатогеографические особенности территории, санитарное состояние населения, организацию медицинской помощи, качество и безопасность предоставления медицинской помощи, социальные болезни, организацию медицинской помощи в области охраны материнства и детства, организацию медицинской помощи при отдельных заболеваниях в их взаимоотношениях с условиями социальной жизни, мероприятия здорового образа жизни, санитарно-профилактические мероприятия, вопросы гигиены и санитарии окружающей среды.
Список литературы |
 |
 1. Редько В.Е. Система местного самоуправления в Японии // Экономика, педагогика и право. - 2016. - Т. 4. - С. 4.
1. Редько В.Е. Система местного самоуправления в Японии // Экономика, педагогика и право. - 2016. - Т. 4. - С. 4. 2. Health at a Glance 2017: OECD Indicators, OECD Publishing, Paris. - Режим доступа: https://www.oecd-ilibrary.org/content/publication/health_glance-2017-en.
2. Health at a Glance 2017: OECD Indicators, OECD Publishing, Paris. - Режим доступа: https://www.oecd-ilibrary.org/content/publication/health_glance-2017-en.  3. Law on Medical Care. Act №. 205 of July 30, 1947. - Режим доступа: http://www.japaneselawtranslation.go.jp/law/detail_main?vm=01&id=2199.
3. Law on Medical Care. Act №. 205 of July 30, 1947. - Режим доступа: http://www.japaneselawtranslation.go.jp/law/detail_main?vm=01&id=2199. 4. Ministry of Health, Labor and Welfare of Japan. Overview of medical care in our country. - Режим доступа: https://www.mhlw.go.jp/wp/hakusyo/kousei/07/dl/0101.pdf.
4. Ministry of Health, Labor and Welfare of Japan. Overview of medical care in our country. - Режим доступа: https://www.mhlw.go.jp/wp/hakusyo/kousei/07/dl/0101.pdf.  5. Ministry of Health, Labor and Welfare of Japan. Points of a new medical plan. - Режим доступа: https://www.mhlw.go.jp/shingi/2005/10/s1024-8d.html.
5. Ministry of Health, Labor and Welfare of Japan. Points of a new medical plan. - Режим доступа: https://www.mhlw.go.jp/shingi/2005/10/s1024-8d.html.  6. Ministry of Health, Labor and Welfare of Japan. Social welfare. - Режим доступа: https://www.mhlw.go.jp/wp/hakusyo/kousei/05/dl/1-2n.pdf.
6. Ministry of Health, Labor and Welfare of Japan. Social welfare. - Режим доступа: https://www.mhlw.go.jp/wp/hakusyo/kousei/05/dl/1-2n.pdf.  7. Regional Medical Cooperation. Soka Municipal hospital. - Режим доступа: http://www.soka-city-hospital.jp/m08/m02/index.html.
7. Regional Medical Cooperation. Soka Municipal hospital. - Режим доступа: http://www.soka-city-hospital.jp/m08/m02/index.html.  8. Role of hospital and clinic. - Режим доступа: http://koyu-ndu.gr.jp/home/?page_id=2766.
8. Role of hospital and clinic. - Режим доступа: http://koyu-ndu.gr.jp/home/?page_id=2766.  9. Wakayama City Community Health Medical Plan. - Режим доступа: http://www.city.wakayama.wakayama.jp/kurashi/kenko_iryo/1001094/1001556.html.
9. Wakayama City Community Health Medical Plan. - Режим доступа: http://www.city.wakayama.wakayama.jp/kurashi/kenko_iryo/1001094/1001556.html. 10. World Health Organization, Regional Office for South-East Asia. Japan health system review / Health Systems in Transition. Vol. 8 №. 1. 2018.
10. World Health Organization, Regional Office for South-East Asia. Japan health system review / Health Systems in Transition. Vol. 8 №. 1. 2018.
 |
Главное меню |
 |
Заглавие |
 |
Введение |
 |
Обсуждение результатов |
 |
Заключение |
 |
Список литературы |
Текстовый Файл  |
|
Телефон: (4212) 30-53-11
«Вестник общественного здоровья и здравоохранения Дальнего Востока России»