2024 год № 4
Общие вопросы охраны здоровья населения
Резюме:
Ключевые слова:
Summary:
Key words:
Введение
|
 |
 |
С начала XXI-го века количество прерываний беременности (абортов/ выкидышей) в РФ прогрессивно снижалось с 2138800 в 2000 году до 395201 в 2022 году, т.е. убыль является существенной, более, чем в 4,2 раза [16]. Тем не менее почти 400000 не случившихся деторождений являются высоким показателем для страны, особенно в нынешний негативный демографический период - период низкой рождаемости. Если ежегодно хотя бы половина преждевременных прерываний беременности заканчивалась родами, то только благодаря этому фактору удалось бы повысить рождаемость в стране более, чем в полтора раза.
В Российской Федерации (РФ) на протяжении трех десятилетий обсуждается проблема демографии и снижения рождаемости.
Демографическая проблема в РФ является одной из самых сложных и актуальных проблем современности. Ситуация, которая складывается в нашей стране, требует незамедлительного решения со стороны государства и общества в целом. Одной из основных причин демографического кризиса является низкий уровень рождаемости. Данные показывают, что уже несколько лет подряд число родившихся детей снижается, а этот тренд сохранится и в ближайшие годы. Вместе с тем высокий уровень смертности также играет свою роль в развитии демографической проблемы. Если мы не найдем способы повышения рождаемости, то через несколько лет Россия столкнется с серьезными экономическими и социальными последствиями. Например, увеличение количества пенсионеров влечет за собой увеличение расходов на содержание пенсионной системы и социальную поддержку людей старшего возраста. Кроме того, низкий уровень рождаемости и высокая смертность приводят к снижению численности населения. Это может негативно отразиться на экономике страны, так как меньшее количество людей будет работать и платить налоги. К тому же сокращение численности населения ведет к уменьшению рынка потребления и, как следствие, к спаду производства товаров и услуг. В связи с этим государство должно принимать меры для стимулирования рождаемости и борьбы со смертностью. Например, можно предоставлять материнский капитал, увеличивать декретный отпуск или обеспечивать льготную медицинскую помощь для будущих матерей. Также необходимо продолжать модернизацию системы здравоохранения, чтобы повысить эффективность лечения и уменьшить число случаев преждевременной смерти. Нельзя забывать о том, что демографическая проблема - это не только вопрос экономического развития страны. Это также важный социальный аспект. В конечном итоге мы говорим о будущем нашей страны и о жизни будущих поколений. Поэтому все участники общества должны принимать активное участие в решении демографической проблемы, а государство должно создавать условия для этого [10].
Цель исследования - ознакомить врачей различных специальностей с вопросами преждевременного прерывания беременности (аборт/выкидыш) и необходимостью междисциплинарного подхода по сохранению репродуктивного здоровья молодежи.
Материалы и методы. Для написания данного обзора был осуществлен поиск отечественных и зарубежных публикаций в российских и международных системах поиска (PubMed, eLibrary и проч.) за последние 15 лет.
Обсуждение результатов
|
 |
 |
Российское правительство предпринимает множество мер для решения проблемы демографического кризиса. Одной из таких мер является поддержка семей с детьми: государство выплачивает материнский (отцовский) капитал, осуществляет программы жилищного строительства для молодых семей и развивает систему дошкольного образования, это способствует улучшению благосостояния населения, что в свою очередь сказывается на уровне рождаемости и здоровье населения. Также ведется работа по созданию условий для экономической миграции в Россию. Несмотря на проводимые меры, проблема демографии в России остается серьезной. Власти страны продолжают активно работать над решением этой проблемы, однако для ее полного решения потребуется время и усилия со стороны всего общества [9, 27].
В последние годы об этом тоже много говорится и периодически появляются всё новые меры поддержки для семей с детьми. Например, в 2023 году было введено универсальное пособие, уже несколько лет действует программа помощи с ипотекой многодетным семьям, программу материнского капитала уже в который раз продлили, а всего три года назад право на материнский капитал получили семьи, в которых родился первенец.
На Рис.1 графически представлены цифровые показатели и тенденции этого процесса. Судя по этому графику, самой мотивирующей мерой поддержки оказался материнский капитал - и то только на старте программы.
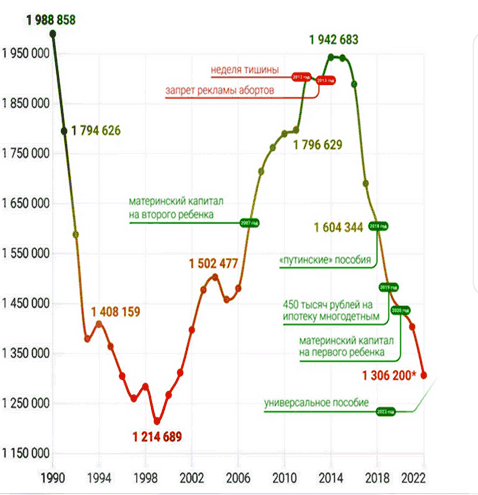
Рис. 1. Как росла и падала рождаемость в РФ (По данным Росстата, 2023 г.) за последние 30 лет.
В этой связи становится понятным, что крайне необходим поиск новых научных решений для исследования российской политики и общества, особенно в отношении демографии. Для понимания уровня жизни населения страны и прогнозирования последствий старения общества необходим анализ качества жизни населения, в том числе его влияние на общие службы и агентства. Как следует из данных, представленных на рис.2, прогноз Росстата не является утешительным.
Медицина, вне всякого сомнения, играет важную роль в повышении рождаемости путем предоставления качественной акушерской помощи, лечения женских заболеваний, а также проведения профилактических мероприятий по сохранению здоровья матери и ребенка. В России были созданы специальные перинатальные центры, в которых осуществляется высокотехнологичная помощь беременным и новорожденным. Также был запущен Федеральный проект "Здоровье" в рамках нацпроекта "Демография", который направлен на создание новых лечебных учреждений для матерей и детей. Образование также может оказывать положительное влияние на уровень рождаемости и снижение смертности. Например, повышение уровня образования матерей может привести к более осознанному подходу к здоровью своего будущего ребенка и к использованию методов контрацепции, что позволит семьям планировать количество детей и время их появления на свет. Кроме того, благодаря повышению образовательного уровня населения можно ожидать более разумного отношения к здоровью и меньше случаев заболеваний вследствие низкой гигиены или несоблюдения правил профилактики [9, 27].
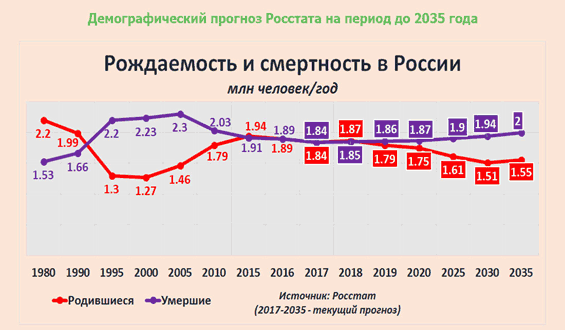
Рис. 2. Демографический прогноз России до 2035 года.
Прежде, чем мы начнем обсуждать динамику преждевременного прерывания беременности, следует подчеркнуть некоторую разницу в определении современных понятий.
Аборт (искусственный аборт, от лат.abortus- "выкидыш") - искусственное прерывание беременности. По современным медицинским стандартам, аборт проводится, как правило, при сроке до 22 недель беременности или, если срок беременности неизвестен, при массе плода до 400 г.
Однако, согласно современным трактовкам, искусственный аборт (медицинский аборт) проводится по: 1. медицинским показаниям со стороны матери (когда пролонгирование беременности ассоциировано с высоким риском материнской смерти) или со стороны плода (при некорректируемых заболеваниях плода, несовместимых с жизнью и/или с неблагоприятным прогнозом для жизни и здоровья) (независимо от срока беременности); 2.по социальным показаниям (до 216 недель беременности включительно); 3. по настойчивому желанию женщины при условии обязательного проведения профессионального психологического консультированияв кабинете медико-социальной помощи женской консультации или в центре медико-социальной поддержки беременных женщин, оказавшихся в трудной жизненной ситуации (до 11 недель беременности включительно). Перечень медицинских показаний для искусственного прерывания беременности определяется Министерством здравоохранения РФ [11]. Социальные показания для искусственного аборта определяются Правительством РФ [11].
Выкидыш (самопроизвольный аборт) - самопроизвольное прерывание беременности (изгнание или экстракция эмбриона/плода) до 22 недель беременности. Определение включает также такое понятие, как невынашивание беременности [12].
Таким образом, разделение данных абсолютно одинаковых понятий, как аборт, так и выкидыш, являются прерыванием беременности в сроке гестации до 22 недель, но, если аборт выполняется посредством искусственного вмешательства (по желанию женщины), без которого беременность продолжалась, то выкидыш происходит помимо желания женщины.
В отчетной документации общее количество абортов представлены единой цифрой.
Социальные аспекты аборта
Поэтому в данном контексте, все чаще возникает вопрос проблемы аборта, точнее - борьбы с ними. В последние годы свои идеи предлагали уже и депутаты Госдумы, и Русская православная церковь (РПЦ), и общественники и Минздрав РФ [1].
По мнению председателя Патриаршей комиссии по вопросам семьи, защиты материнства и детства иерея Федора Лукьянова, статистика абортов в России может быть сильно занижена - из-за неучтенных медикаментозных случаев. Порядка 72 % этих процедур выполняют в частных клиниках, отчетность которых непрозрачна. По данным компании RNC Pharma, в прошлом году закупили 1,4 миллиона препаратов для химического аборта - на 60 % больше, чем в 2021-м. Это дает примерное представление об объеме серых услуг. Лукьянов Ф. привёл данные, в которых отмечается, что с 2000 по 2021 год Россия потеряла от абортов 27 млн. человек, что сопоставимо с потерями в Великой Отечественной войне [6].
В 2023 году Минздрав РФ обновил приказ № 459н "Об утверждении перечня лекарственных средств для медицинского применения, подлежащих предметно-количественному учету", куда попали и препараты для прерывания беременности. По словам министра Михаила Мурашко, это позволит сократить число абортов. Главный внештатный специалист по репродуктивному здоровью женщин Минздрава Наталия Долгушина также считает ужесточение контроля оправданным.
В последние месяцы 2023 года, в Госдуме с особой остротой обсуждают вопросы и об исключении аборта по немедицинским показаниям из услуг фонда обязательного медицинского страхования, и об ограничении выдачи частным клиникам лицензий на проведение абортов, и об ограничении медикаментозных абортов. Однако возможно ли решить именно данными мерами демографические проблемы в стране - конечно, нет.
Рождаемость не растёт такими темпами, как падает число абортов. Она сокращается прежде всего из-за сложившейся демографической конъюнктуры.
В 2023 году в России развернулась борьба с демографическим кризисом и снижением рождаемости. Согласно прогнозу Социального фонда, в 2024 году число родившихся снизится на 5,8% - это станет минимумом с начала 1990-х годов.
В настоящее время применяют ряд методов ограничения доступности к выполнению аборта. К ним относятся:
- отсрочка выполнения аборта ("дни тишины" + организационные препятствия);
- психологическое консультирование" (уговорить отказаться от аборта в пользу рождения);
- информация о вреде здоровью в результате аборта (формировани негативного отношения в обществе);
- табуирование данной медицинской услуги из амбулаторного звена;
- сокращение показаний для прерывания беременности по медицинским и социальным показаниям.
В Общественной палате РФ указывают еще на одну проблему - в России просто мало молодых женщин. За последние годы количество женщин до 29 лет сократилось с 12 до 9 миллионов, скоро снизится еще на миллион - последствия демографической ямы девяностых. Кроме этого, желаемое число детей у малочисленных молодых поколений меньше, чем у поколений 1980-х годов рождения (2,0-2,1 в поколениях до 30 лет и 2,2-2,3 - от 30 лет), что дополнительно углубит демографическую яму, - писала в феврале 2023 года комиссия Общественной палаты по демографии, защите семьи, детей и традиционных семейных ценностей.
Столь пристальное отношение к аборту связано, в первую очередь, с его социальным значением для общества. Президент РФ В.В. Путин высказался о двух вариантах в решении проблемы аборта.
Первый вариант касается вопроса запрета абортов, что является, по мнению президента РФ, неприемлемым для современного общества. Президент РФ В.В. Путин подписал законопроект, запрещающий рекламу абортов и целительства, принятый Госдумой в середине ноября 2023 года.
Второй вариант решения проблемы абортов, названный президентом РФ - это социальная поддержка и улучшение благосостояния семей. Этим путем власти тоже пытаются идти не впервые, начали в эту сторону двигаться еще в нулевых, когда впервые ввели материнский капитал. Он тоже должен был подстегнуть рождаемость, но как мы видим (Рис.1), данные действия не достигли ожидаемого результата.
В мире на сегодняшний день существует четыре типа законодательства об аборте, Россия относится к самому либеральному, которое разрешает искусственное прерывание беременности по желанию женщины.
Однако, среди стран с либеральным законодательством, РФ занимает лидирующее положение по числу абортов уже на протяжении многих лет, несмотря на то, что с конца 1980- х годов, число абортов в нашей стране ежегодно снижается.
Так, по данным отчета Минздрава России об итогах работы в 2022 году (табл.1), за период с 2021 по 2022 годы число абортов в Российской Федерации снизилось на 3,9% (16 213) за год (с 411 414 в 2021 году до 395 201 в 2022 году); число медицинских абортов по желанию женщины снизилось на 5,3% (10 073) за год (с 189 460 в 2021 году до 179 387 в 2022 году) [16].
| 2018 | 2019 | 2020 | 2021 | 2022 | |
|---|---|---|---|---|---|
| Общее число абортов (с учетом абортов медикамент. методом) | 567 183 | 523 360 | 450 408 | 411 414 | 395 201 |
| - из них медикаментозным методом (%) | 101 468 (17,89) | 100 853 (19,27) | 92 484 (20,5) | 92 438 (22,5) | 91 108 (23,0) |
| Самопроизвольные выкидыши | |||||
| - абсолютное число | 233 368 | 223 004 | 204 795 | 193 790 | 192 381 |
| - в % к общему числу абортов | 41,14 | 42,61 | 45,5 | 47,1 | 48,7 |
| Медицинские (легальные), с учетом абортов медикаментозным методом | |||||
| - абсолютное число | 294 456 | 264 536 | 214 025 | 189 460 | 179 387 |
| - в % к общему числу абортов | 51,92 | 50,55 | 47,5 | 46,1 | 45,4 |
| Из общего числа аборты у первобеременных | |||||
| - абсолютное число | 43 588 | 44 611 | 43 082 | 40 897 | 42 654 |
| - в % к общему числу абортов | 7,7 | 8,5 | 9,6 | 9,9 | 10,8 |
Анализируя данные, представленные в Табл.1, обращает на себя внимание два тревожных показателя: 1. увеличение роста процентного соотношения первобеременных женщин в общей структуре абортов; 2. рост доли самопроизвольных выкидышей к общему числу абортов.
Таким образом, медико-социальное значение имеют не только артифициальные аборты, о которых говорят и обсуждают в различных государственных инстанциях, в общественных организациях, но и самопроизвольные выкидыши или преждевременное прерывание беременности, происходящее помимо желания женщины. Следует подчеркнуть, что проблема самопроизвольных выкидышей является не менее важной, чем артифициальный аборт.
В исследованиях (2002-2003 гг.), проводимых нами ранее, и касающихся опроса молодежи (кол-во опрошенных - 1002 студентов, обучающихся в высших учебных заведениях г. Хабаровска, в возрасте от 18 до 25 лет: из них 526 [52,5] девушек и 476 [47,5] юношей), были получены тревожные данные (я). На вопрос "Планируете ли Вы иметь детей?" респонденты ответили следующим образом:
- "да" - 40,9±2,14% девушек и 30,0±2,17% юношей;
- "не задумывались над данной проблемой" - 50,95±2,18% девушек и 57,98±2,26% юношей;
- "нет" - 8,17±1,19% девушек и 11,97±1,49% юношей.
Пугающими были ответы молодых людей на вопрос "Ваше отношение к аборту?" Так, 66,9±7,1% девушек и 51,5±2,3 юношей затруднились однозначно высказаться о своем отношении к абортам. Положительно высказались за производство атрифициального аборта 12,9±1,5% девушек и 18,1±1,8% юношей (р<0,001). При этом 39,3% юношей считают, что вопрос о прерывании или сохранении беременности должна решать только партнерша, и лишь 4,2% юношей соглашаются обсуждать данную проблему вместе (р<0,001).
Одним из социально значимых вопросов нашего исследования, был вопрос об отношении молодежи к браку, в том числе к "гражданскому браку?" Подавляющее большинство девушек (87,1±1,46%) и юношей (и 92,0±1,24%), заполнивших анкеты, имели половые отношения и только 8,36± 1,21% и 3,29±0,82% из них, соответственно, были зарегистрированы в официальном браке (р<0,001). Положительное отношение к гражданскому браку высказали большинство опрошенных (70,72±1,98% девушек и 71,0±2,12% юношей), (р<0,001).
Немногим изменилась ситуация по отношению к абортам в настоящее время. Так, по результатам исследования (2022-2023 гг.), на вопрос "Чем для Вас является аборт?", 54,6% девушек ответили, что это обычная медицинская процедура. Большинство респонденток, считают аборт оптимальным методом регулирования рождаемости (54,2%).
Молодежь выбирает сначала получение образования, построение карьеры, приобретение жилья, "пожить для себя", а только потом задумываются о семье и детях (59,6%). К сожалению, нет причин, которые смогли бы остановить девушку сделать аборт (35,3%) [19].
Полученные нами данные совпадают с результатами других исследователей, по данным которых ответы на вопрос "Если вы не планируете рождение детей в ближайшие пять лет, то почему?" были следующими:
- неудовлетворительное материальное положение, жилищные условия (самая популярная оценка) - 39%.
- нет стабильности в жизни, негативная политическая ситуация в стране - 38%
При этом 37% россиянок репродуктивного возраста возраста говорят о том, что у них уже есть дети. Именно поэтому они не планируют рождение других детей [14].
Правовые аспекты аборта
Всемирная организация здравоохранения (ВОЗ) определяет аборт как прерывание беременности (самопроизвольное изгнание или извлечение эмбриона или плода) в период до 22 недель беременности или до достижения плодом массы 500 г.
Дальнейшее уточнение термина зависит от причины аборта. Как мы отмечали ранее, самопроизвольный аборт, или выкидыш, - это не спровоцированный; искусственный аборт - это преднамеренное, вызванное или индуцированное прерывание беременности. Искусственный (артифициальный) аборт включает в себя разрешенное законом прерывание беременности или неразрешенное (криминальный аборт).
Термин "медицинский аборт" по определению должен относиться к абортам, произведенным по медицинским показаниям, т. е. тогда, когда пролонгирование беременности опасно для жизни или здоровья женщины, либо когда плод нежизнеспособен или имеет генетически обусловленные пороки развития. Однако на практике этот термин обычно применяется в отношении всех абортов, разрешенных законом, поэтому зачастую медицинский аборт определяется как искусственное прерывание беременности, выполненное обученным медицинским персоналом с соблюдением всех требований метода. Медицинский аборт проводят в медицинском учреждении (родильные дома и больницы, имеющие гинекологическое или общехирургическое отделения) с информированного согласия женщины и с обязательным оформлением соответствующей медицинской документации [21].
Статья 36 "Основ законодательства РФ об охране здоровья граждан" разрешает аборт по желанию женщины до 12 недель беременности, по социальным показаниям - до 22 недель, по медицинским показаниям - независимо от срока беременности.
По собственному желанию женщины аборт выполняют при наличии направления из женской консультации, паспорта и полиса в учреждении, работающем в рамках программы ОМС.
Медицинские показания для прерывания беременности устанавливает лечащий врач акушер-гинеколог совместно со специалистами других профилей (терапевтом, хирургом, психиатром, онкологом и др. при наличии сопутствующей патологии у пациентки) и руководителем лечебно-профилактического учреждения после обследования пациентки в условиях стационара. Далее женщина пишет соответствующее заявление, которое рассматривает медицинская комиссия [20].
В настоящее время в соответствии с Постановлением Правительства РФ от 6 февраля 2012 г. № 98 "О социальном показании для искусственного прерывания беременности" социальным показанием для искусственного прерывания беременности является только беременность, которая наступила в результате совершения преступления, предусмотренного ст. 131 УК РФ (изнасилование). Вопрос о проведении искусственного прерывания беременности по социальным показаниям решает комиссия в составе руководителя медицинской организации, врача акушера-гинеколога, юриста, специалиста по социальной работе. Комиссией рассматривается письменное заявление женщины, заключение врача акушера-гинеколога о сроке беременности, документы, которые подтверждают наличие социального показания для искусственного прерывания беременности.
Далее речь пойдет об аборте по желанию женщины, произведенном в сроки до 12 недель беременности.
К факторам, влияющим на безопасность абортов относится:
- социальный и правовой контекст, в котором аборт происходит, в том числе - стигматизация аборта в обществе;
- квалификация лица, осуществляющего аборт;
- используемый метод;
- наличие или отсутствие осложнений и их тяжесть, если они имеют место [37].
Классификация искусственного прерывания беременности при аборте зависит от срока гестации [22, 28]:
- до 11недель беременности;
- с 12 по 21 недель беременности;
В РФ искусственное прерывание беременности можно осуществлять по методу [15]:
- медикаментозного прерывания беременности (мифепристон, мизопростол);
- хирургического прерывания беременности (дилятация и кюретаж; вакуум-аспирация).
Как следует из данных, представленных в Табл.1, частота прерываний беременностей медикаментозным методом составила в 2022 г. 23,0%, сохраняя наметившуюся тенденцию в прерывании беременности неинвазивным методом.
К сожалению, до настоящего времени сохраняется методика использования дилятации и кюретажа для искусственного прерывания беременности. Несмотря на то, что кюретаж признан устаревшим методом хирургического аборта, сопряженного с большим числом осложнений и не рекомендован для искусственного прерывания беременности до 11 недель [31, 34, 36].
Проблема статуса человеческого эмбриона
Проблема статуса человеческого эмбриона является основополагающей в комплексе проблем, связанных с искусственным прерыванием беременности, а также ряда этических проблем, возникших с в связи с использованием новейший биомедицинских технологий и основанных на манипуляциях с человеческими эмбрионами [23].
Относиться ли к зародышу как к "уже человеку" или как к "еще не человеку" - это вопрос, на который на уровне общественного сознания нет однозначного ответа. Разноречивость мнений обусловлена, главным образом, новейшими исследованиями ученых в области эмбриологии, микрогенетики, неонатологии, в ходе которых получены новые данные об особенностях внутриутробного развития человека, в том числе и на самых ранних его этапах.
Человеческое существо, развиваясь, проходит ряд стадий - от оплодотворенной яйцеклетки до личности. С какого момента человеческий зародыш становится человеком, имеющим право на жизнь? В какой момент человеческое существо становится моральным субъектом? Ответы на эти вопросы меняются в зависимости от исторической и культурной обстановки, уровня развития медико-биологических наук. От этих ответов зависит признание аборта морально допустимым или недопустимым деянием.
Эмбрион не человек - значит, аборт допустим и является простой медицинской операцией, эмбрион - человек (потенциальный человек), следовательно, аборт - это преступление (убийство).
Согласно древней восточной традиции, возраст человека отсчитывается с момента зачатия. Для западной цивилизации характерно мнение о том, что жизнь человека начинается с момента физического отделения ребенка от тела матери, т.е. физического рождения. Долгое время врачи связывали начало жизни плода с первым "шевелением".
В католической церкви со времен позднего средневековья, благодаря работам Фомы Аквинского, была признана аристотелевская концепция "одушевления", согласно которой жизнь человека начинается с момента "вселения" души в зародыш (на 40 день после зачатия у мужчин и на 80 день - у женщин).
В области современных наук, исследующих различные аспекты биологических процессов зарождения и развития человеческой жизни, получено большое количество данных, которые позволяют рассматривать проблему статуса человеческого эмбриона с новых позиций.
В области эмбриологии принято различать понятия "преэмбрион", "эмбрион" и "зародыш". Понятие "преэмбрион" обозначает массу недифференцированных клеток, существующих с момента возникновения одноклеточной зиготы до образования первичной полоски на третьей неделе беременности. Выделение в особый период развития первых двух недель является принципиально важным, так как именно возраст эмбриона в 14 дней стал предельным сроком для различных манипуляций с эмбрионами в научно-исследовательских целях и в процессе применения современных репродуктивных технологий [30].
Стадия "преэмбриона" рассматривается рядом представителей христианской этики как процесс одушевления человека, который начинается в момент оплодотворения и завершается формированием "первичной полоски" клеток нового организма. Из этого следует, только к концу второй недели после оплодотворения возникает новая человеческая жизнь и неповторимая человеческая душа, а значит в течение этих двух недель с развивающимся эмбрионом можно делать все: использовать в научно-исследовательских и терапевтических целях, абортировать и т.д. Представитель Православной Церкви в Америке И. Брек пишет, что признание различия между эмбрионом и преэмбрионом "как медициной, так и этикой будет означать далее, что преэмбрион - носитель потенциальной, а не реальной человеческой жизни и потому, в отличие от эмбриона, не может рассчитывать на преимущества в виде прав и гарантий, предоставляемых обществом полноценному человеческому индивиду, или личности" [5].
Решением проблемы правового статуса эмбриона в настоящее время являются правовые документы о допустимости тех или иных манипуляций с ним. Первые 14 дней жизни эмбриона - это период, который считается единственно допустимым для научных исследований и экспериментов на эмбрионах. До 12 недель во многих странах мира, в т.ч. и в России разрешено прерывать беременность по желанию женщины. Таким образом, с третьей недели беременности за эмбрионом признается статус потенциального человека, а с 13-й недели - статус развивающегося ребенка, хотя он и называется до рождения - плод [10, 26].
Именно ценность жизни и, особенно, ценность человеческой жизни, делает проблему статуса человеческого эмбриона настолько важной для этического самосознания общества. Морально-этическое решение проблемы начала человеческой жизни выполняет одну из традиционных функций морали - защиты жизни.
Таким образом, вопрос о статусе эмбриона, а, следовательно, и о правовом статусе аборта, является сложным и вызывает множество этических дилемм. Некоторые аргументы говорят в пользу признания статусе эмбриона должно быть основано на общественном диалоге и учете научных, этических и моральных аспектов.
В Женевской декларации (международной клятве врачей) написано, что врач должен проявлять абсолютное уважение к человеческой жизни с момента зачатия и никогда, даже под угрозой, не использовать своих медицинских знаний в ущерб нормам гуманности. В международном кодексе медицинской этики говорится, что врач должен постоянно помнить о своем долге сохранения человеческой жизни и должен соблюдать принципы Женевской Декларации. В реальности же врачам приходится поступаться данными принципами.
В отношении искусственного прерывания беременности, человечество столкнулось со сложным вопросом: "Можно ли растущее существо в утробе женщины считать человеком в связи с тем, что оно содержит в себе все генетически заложенные атрибуты свойственные ему или это только бесчувственная, не мыслящая, не обладающая сознанием клеточная масса, представляющая собой лишь "заготовку" для будущего человека?" Преследуя свои интересы, юристы безнадёжно пытаются получить ответ на этот вопрос, чтобы определиться с правами для внутриутробно развивающегося организма и в этом им нет помощи от биологов. В России в медицинских документах ребенок в утробе матери считается биологическим отходом класса Б, т.е. частью организма матери типа доброкачественной опухоли.
Особую полемику вызывает вопрос о том с какого периода исчисляется человеческая жизнь, с какого периода необходимо начать охранять ее? Некоторые учёные основываются на том, что плод не обладает какой-либо ценности, то есть ребёнок до своего рождения не является полноценным человеком. Его смерть не несет никаких правовых последствий. Другие учёные заявляют о том, что плод обладает правом на жизнь, которую он получает в период его попадания в матку. Третьи ученые справедливо считают, что эмбрион имеет право на жизнь, с момента, когда его организм достигает определенного уровня развития, например, в контексте развития работы мозга и дыхательной системы организма или в контексте достижения наступления срока беременности [29].
Важно учитывать различные точки зрения и обсуждать эту тему с уважением к мнению других.
Тем не менее, власть вынуждена обращаться за помощью к медикам т.к. только им в силу особенностей их профессиональной деятельности доступно решение проблем связанных с совершением этих процедур [10, 29].
Осложнения артифициального аборта
Данные об отдалённых последствиях абортов в рандомизированных клинических испытаниях (база данных Кокрейна) отсутствуют. Однако существуют серьёзные исследования, доказывающие связь классических дилятации и кюретажа с нарушением репродуктивной функции в будущем. Так, в исследованиях EUROPOP, Shaf P.S. et al. и Swingle H.M. показано, что один хирургический аборт в анамнезе увеличивает риск преждевременных родов на 36%, а два и более аборта - на 93%. Кроме того, у женщин, имеющих в анамнезе артифициальные аборты (один или более двух абортов), повышаются риск рождения детей с низкой массы тела на 35 и 93%, а предлежания плаценты - на 28 и 101% соответственно. После вакуумной аспирации все эти показатели практически не отличаются от таковых у женщин без аборта в анамнезе. Медикаментозный аборт не увеличивает риск внематочной беременности, выкидыша, преждевременных родов или низкого веса новорождённого независимо от гестационного срока [9].
Среди женщин, подвергшихся хирургическому вмешательству по поводу внематочной беременности, около половины имели в анамнезе прерывание беременности, а среди женщин, у которых было диагностировано вторичное бесплодие, - 55%. Также было отмечено, что 27-40% пациенток с воспалительными заболеваниями органов репродуктивной системы ранее прибегали к прерыванию беременности. Процент женщин, имевших отягощенный акушерско-гинекологический (вследствие аборта), с привычным невынашиванием беременности в результате различных причин, в том числе и из-за недостаточности шейки матки, колеблется в широком диапазоне от 13 до 50% [3].
Также было замечено, что прерывание беременности может приводить к таким отдаленным последствиям, как новообразования органов репродуктивной системы, что наблюдалось у 6% женщин. Большую опасность несет хирургический аборт, так как при травмировании стенок матки вследствие кюретажа развивается острый воспалительный процесс в слизистой оболочке матки, который в будущем имеет риск перейти в хронический [3].
Развитие хронического процесса приводит к хронической гипоксии клеток эндометрия, изменению их структуры, активации перекисного окисления липидов, накопление свободных радикалов и цитокинов. Также происходит изменение стероидных рецепторов, и, как следствие, модификация специфического ответа эндометрия. Восстановление структуры слизистой оболочки матки может происходить двумя основными путями: при равномерном влиянии эстрогенов и гестагенов может формироваться смешанный вариант гипоплазии эндометрия, при доминировании эстрогенов и более низкой концентрации прогестинов происходят гиперпластические процессы в эндометрии [3].
При возникновении беременности у женщины в организме происходит перестройка работы эндокринной, иммунной нервной и других систем. В результате аборта происходит срыв адаптации организма к беременности, возникает так называемый "гормональный стресс". При повторных абортах негативные изменения накапливаются, вследствие чего нарушается деятельность системы иммунитета, развивается эстроген-доминирование. Прогестагены, наоборот, находятся в дефицитном состоянии, нарушается процесс деления клеток и их дифференцировки, угнетается апоптоз. Сочетание перечисленных факторов может привести к развитию эндометриоза и опухолей. Последствием "гормонального стресса" также является увеличение канцерогенного метаболита эстрогена 16?-гидроксиэстрона. Данный гормон является агонистом эстрогенов, в повышенном количестве активно стимулирует пролиферативные процессы в эндометрии. Также последствия прерывания беременности могут затрагивать и ткань молочных желез. При беременности физиологически происходит активная пролиферация желез. Гормональный сбой, возникший из-за аборта, может способствовать переходу физиологического процесса в патологический. В результате чего развивается фиброзно-кистозная мастопатия и рак молочной железы [13, 24].
В ряде исследований было доказано, что у всех женщин, имевших в анамнезе артифициальный аборт, независимо от способа прерывания беременности, последующее течение гестационного периода было отягощено.
Чаще все осложнения наблюдались в группе женщин, которым был проведен хирургический аборт (93%), примерно одинаковый процент осложнений присутствовал у пациенток с другими способами прерывания беременности [4].
Самым частым осложнением аборта является угроза выкидыша или неразвивающаяся беременность. Было выяснено, что наличие у женщины аборта, выполненного с помощью кюретажа увеличивает риск самопроизвольного прерывания беременности, в последующем, в 3 раза. При этом у женщин с вакуумным и медикаментозным абортом в анамнезе риск невынашивания в процентном отношении находится на том же уровне, что и у первобеременных женщин. Но у всех женщин с абортом в анамнезе угроза прерывания сохраняется на протяжении всего гестационного периода [3].
Достоверно чаще у женщин, предыдущая беременность у которых закончилась хирургическим абортом, развивается преэклампсия. При этом было доказано, что существует прямая зависимость вероятности развития преэклампсии от времени, которое прошло после прерывания беременности. При увеличении временного промежутка после аборта, частота развития преэклампсии снижалась. У женщин с интервалом между беременностями (первая из которых закончилась прерыванием) менее года преэклампсия развивалась примерно у 90%. Если интервал составлял до двух лет - у 33%. При возрастании временного промежутка между беременностями выше 2-х лет - у 7% пациенток. Исследователи пришли к выводу, что риск развития такого тяжелого осложнения беременности как преэклампсия повышается в 3 раза у женщин, забеременевших в течение первого года после прерывания предыдущей беременности, по сравнению с женщинами, которые планировали свою беременность через год и более [3].
Также еще одним выводом исследования стал тот факт, что у повторнобеременных первородящих пациенток повышена частота встречаемости воспалительных процессов в органах мочевыделительной системы, по сравнению с общей популяцией пациенток. У женщин, имевших хирургический аборт в гинекологическом анамнезе, достоверно часто встречаются бессимптомная бактериурия и гестационный пиелонефрит [33].
В зарубежных исследованиях было доказано, что у 21,2% женщин после хирургического прерывания беременности во время диагностической гистероскопии были обнаружены спайки в полости матки. При этом из этого числа пациенток у 48% степень спаечного процесса была от умеренной до тяжелой [32].
Большую опасность представляют постабортные инфекции. В ходе исследования иностранных ученых частота инфекционных осложнений составляла после медикаментозного аборта 2,4%, а после хирургического - 4,9%. Еще одно исследование, проведенное в Швеции и Норвегии, изучавшее уровень инфекции после хирургических абортов, показало, что инфекции были обнаружены у 4,8% пациенток. Эти женщины не получали профилактического курса антибактериальной терапии. В других исследованиях было показан, что назначение противомикробных препаратов с профилактической целью является эффективным для снижения частоты встречаемости инфекции после прерывания беременности. Также профилактическую антибиотикотерапию рекомендует ВОЗ для предотвращения инфекционных осложнений, связанных с абортами. Тем не менее, ВОЗ отмечает, что доказательство эффективности есть только у профилактического курса антимикробной терапии после выполнения хирургического аборта, когда риск инфекций становится более очевидным. Применение антибиотиков у всех женщин вне зависимости от вида прерывания беременности неоправданно и может привести к антибиотикорезистентности в последующем [3, 17, 18].
Зарубежными исследователями было выдвинуто предположение, что наиболее подходящим вариантом является проведение скринига для выявления группы риска по развитию постабортных инфекций. Во время исследования применялась методика "screen and treat", в ходе которой пациентки, проходящие процедуру аборта, были проверены на ряд выбранных бактерий. Лечение антибиотиками проводилось в том случае, если была выявлена бактериальная инфекция. Стратегия "screen and treat" имеет несколько преимуществ: дает возможность целенаправленного лечения антибиотиками, что помогает в снижении их использования. Это предупреждает негативные аспекты лечения антимикробными препаратами, такие как лекарственные реакции и развитие устойчивости к антибиотикам среди штаммов бактерий. Основной целью данного исследования было дать обзор осложнений, связанных с индуцированным абортом, и изучить различия в осложнениях после медикаментозного и хирургического аборта. Вторая цель состояла в том, чтобы оценить влияние бактериального скрининга на частоту постабортных инфекций. Согласно проведенному исследованию, время от проведения аборта до возникновения инфекции, как правило, составляет от четырех до пяти дней [35].
Еще одним осложнением аборта, особенно, у первобеременных женщины может быть истмико-цервикальная недостаточность, которая чаще встречается при использовании хирургического аборта. Вероятнее всего данное осложнение связано с травматизацией шейки матки во время дилятации и кюретажа, что приводит к нарушению запирательной функции. Следствием аборта может стать осложненное течение последующей беременности: развитие поздних токсикозов, повышение частоты угрозы прерывания и невынашивания беременности, слабость родовой деятельности, риск возникновения кровотечений в родах, рождение детей с низкой массой тела. После аборта возникает изоиммунизация при резус-несовместимости. В 15-19% случаев могут возникнуть воспалительные заболевания матки и придатков, особенно у пациенток с высоким инфекционным риском [2].
Несмотря на определенные достижения последних лет, аборт до сих пор является одной из причин материнской смертности (МС). Как следует из данных табл.2, в 2022 г. случаев МС от медицинского аборта не было, но от внебольничного аборта и от внематочной беременности, как следствие, в том числе и артифициального аборта, были [16].
Причинами смерти от медицинского аборта в большинстве случаев являются инфекции половых путей и тазовых органов (несмотря на наличие огромного арсенала антибактериальных средств) и кровотечения (несмотря на выполнение операции в лечебных учреждениях). По мнению ряда исследователей, во многом из-за постабортных осложнений увеличивается количество гинекологических заболеваний в нашей стране.
Аборты, пусть и косвенно, сдвигают структуру демографических потерь. Аборт, в любом случае, вне зависимости от способа его проведения, несет за собой "гормональный стресс", срыв адаптации материнского организма, что может явится причиной новообразований гениталий и молочных желез как доброкачественных, так и злокачественных [2].
Следовательно, все осложнения, связанные с проведением артифициального аборта, можно условно разделить на возникшие непосредственно во время операции, возникшие в послеоперационном периоде и отдаленные. К первым относятся осложнения, связанные непосредственно с манипуляцией: разрыв шейки матки и перфорация матки, а также гипотония матки с кровотечением и неполное удаление плодного яйца после выскабливания. К послеоперационным осложнениям относятся обострение воспалительных заболеваний внутренних половых органов, гематометра и хориальный/плацентарный полип.
К отдаленным осложнениям (последствиям) хирургического аборта относится многообразие аспектов его негативного влияния не только на репродуктивное здоровье женщины, но и на весь ее организм, что связано как с хирургическим вмешательством, так и с гормональными нарушениями, возникающими в ответ на прерывание беременности. При стрессе, каковым является аборт для организма, происходит нарушение регуляции менструальной функции. Аборт оказывает негативное влияние на функциональное состояние эндокринной, сердечно-сосудистой, нервной и других систем организма женщины, может вызывать у нее психогенные расстройства.
Таким образом, если обсуждать об осложнениях аборта I-го триместра, то самым действенным методом их минимизации следует признать отказ от хирургического аборта в пользу других, более безопасных методов, и в первую очередь - медикаментозного. Медикаментозный аборт не оказывает оказывается механического воздействия на ткани матки, а прерывание беременности происходит за счет увеличения сократительной деятельности матки.
Тем не менее, следует подчеркнуть, несмотря на то, что медикаментозный аборт хоть и несет минимальные риски, но все же вмешательство в течение гестационного процесса нарушает нормальное течение беременности, резко прерывает активную гормональную перестройку, связанную с подготовкой к вынашиванию ребенка организм женщины.
Следует помнить, что нельзя использовать прерывания беременности посредством медикаментозного аборта при:
- - анемии;
- - имеющейся миоме матки;
- - нарушениях гемостаза (функций кроветворения) из-за риска тяжелых кровотечений.
- - тяжелой артериальной гипертонии;
- - тяжелых заболеваниях печени;
- - при повышенной чувствительности к мизопростолу, мифепристону;
- - порфирии.
Заключение |
 |
 |
Таким образом, представленные результаты свидетельствуют о том, что никакие экономические методы стимулирования рождаемости не сработают, если жизненные приоритеты наших соотечественниц идут вразрез с демографической политикой. В обществе аборты считают доступным методом планирования семьи, а уровень здоровья молодых женщин прогрессивно падает.
По меткому выражению братьев Стругацких, "будущее это тщательно обезвреженное настоящее".
Сегодня состояние репродуктивного потенциала страны не может быть признано удовлетворительным, что внушает обоснованную тревогу. Перспективы решения репродуктивных и демографических проблем XXI веке в большинстве своем неподвластны клиницисту и несут на себе бремя нерешенных социальных и политических проблем [25].
Согласно заключению экспертов ВОЗ (2011), молодежь является основой демографического потенциала популяции и является крупнейшей когортой, которая оказывает исключительное влияние на будущее социальной сферы, экономики и здравоохранения.
Следует признать, что сформированные на определенном этапе времени позитивные репродуктивные установки не являются постоянными, поскольку на них существенное влияние оказывают политические и экономические перемены, происходящие в обществе [19].
В этой связи в каждом ВУЗе должна быть сформирована программа по социальной адаптации молодежи, включающая вопросы репродуктивного здоровья и поведения. В программу необходимо включить курс по этике и семейной психологии, репродуктивному поведению. Аналогичную программу следует подготовить и для учащихся школ, колледжей. Именно проведение социальной работы позволит сохранить духовную ценность личности и несмотря на жизненные трудности, укрепить физическое и психическое здоровье, столь необходимое для создания здорового окружения и полноценной семьи.
Список литературы |
 |
 1. Аборты новости. - https://67kvartir.ru/020324/aborty-novosti/
1. Аборты новости. - https://67kvartir.ru/020324/aborty-novosti/ 2. Акушерство: национальное руководство/ под ред. Г. М. Савельевой, Г. Т. Сухих, В. Н. Серова, В. Е. Радзинского. - 2-е изд., перераб. и доп. - Москва : ГЭОТАР-Медиа, 2022. - 1080 с.
2. Акушерство: национальное руководство/ под ред. Г. М. Савельевой, Г. Т. Сухих, В. Н. Серова, В. Е. Радзинского. - 2-е изд., перераб. и доп. - Москва : ГЭОТАР-Медиа, 2022. - 1080 с. 3. Алехина А.Г., Петров Ю.А., Блесманович А.Е., Галущенко Е.М. Влияние искусственного прерывания беременности на репродуктивные возможности женщины//Здоровье и образование в XXI веке. - 2019.-т.21.-№1. - С.15-19.
3. Алехина А.Г., Петров Ю.А., Блесманович А.Е., Галущенко Е.М. Влияние искусственного прерывания беременности на репродуктивные возможности женщины//Здоровье и образование в XXI веке. - 2019.-т.21.-№1. - С.15-19. 4. Байкулова Т.Ю., Петров Ю.А. Влияние артифициального аборта на течение беременности и ее исходы у первородящих женщин // Международный журнал прикладных и фундаментальных исследований. 2016. № 2-4. С.480-483.
4. Байкулова Т.Ю., Петров Ю.А. Влияние артифициального аборта на течение беременности и ее исходы у первородящих женщин // Международный журнал прикладных и фундаментальных исследований. 2016. № 2-4. С.480-483. 5. Брек Иоанн, протопресвитер. Священный дар жизни. Православное христианство и биоэтика. /Перевод с англ. Ю.С. Терентьева. - М.: Паломникъ, 2004, с. 179-181.
5. Брек Иоанн, протопресвитер. Священный дар жизни. Православное христианство и биоэтика. /Перевод с англ. Ю.С. Терентьева. - М.: Паломникъ, 2004, с. 179-181. 6. Войну выиграли, когда аборты были разрешены только по медицинским показаниям/ Иерей Федор Лукьянов. https://www.kommersant.ru/doc/6409347
6. Войну выиграли, когда аборты были разрешены только по медицинским показаниям/ Иерей Федор Лукьянов. https://www.kommersant.ru/doc/6409347 7. Даренский Р.Н. Проблемы демографии в современной России // Энигма. - 2019. - Т. 1. - № 8-1. - С. 287-292.
7. Даренский Р.Н. Проблемы демографии в современной России // Энигма. - 2019. - Т. 1. - № 8-1. - С. 287-292. 8. Джой Е.С. Проблема демографии в России // Аллея науки. - 2018. - Т. 4. - № 4 (20). - С. 53-56.
8. Джой Е.С. Проблема демографии в России // Аллея науки. - 2018. - Т. 4. - № 4 (20). - С. 53-56. 9. Дикке Г.Б. Аборт: от ажитации к зрелым размышлениям// StatusPraesens. -2012. - № 7.- С.60-66.
9. Дикке Г.Б. Аборт: от ажитации к зрелым размышлениям// StatusPraesens. -2012. - № 7.- С.60-66. 10. Еремеева О.И., Сайфуллина Н.А. К вопросу о понятии и правовом положении эмбриона человека. //Международный научный журнал "Инновационная наука". - 2016.- №3. -С. 40-44.
10. Еремеева О.И., Сайфуллина Н.А. К вопросу о понятии и правовом положении эмбриона человека. //Международный научный журнал "Инновационная наука". - 2016.- №3. -С. 40-44.  11. Клинические рекомендации - Искусственный аборт (медицинский аборт) - 2024-2025-2026 (10.06.2024) - Утверждены Минздравом РФ, 24 с.
11. Клинические рекомендации - Искусственный аборт (медицинский аборт) - 2024-2025-2026 (10.06.2024) - Утверждены Минздравом РФ, 24 с. 12. Клинические рекомендации - Выкидыш (самопроизвольный аборт) -2021-2022-2023 (19.01.2023) - Утверждены Минздравом РФ, 25 с.
12. Клинические рекомендации - Выкидыш (самопроизвольный аборт) -2021-2022-2023 (19.01.2023) - Утверждены Минздравом РФ, 25 с. 13. Куземин А.А. Медикаментозный аборт в ранние сроки беременности. // Medica mente. 2016. №2. С. 42-49.
13. Куземин А.А. Медикаментозный аборт в ранние сроки беременности. // Medica mente. 2016. №2. С. 42-49. 14. Материалы конференции "Народосбережение в основе социально-культурного развития России" на Восточном экономическом форуме (2023 г.).
14. Материалы конференции "Народосбережение в основе социально-культурного развития России" на Восточном экономическом форуме (2023 г.). 15. Медикаментозное прерывание беременности Клинические рекомендации (протокол лечения). Письмо Минздрава РФ от 14.10. 2015.
15. Медикаментозное прерывание беременности Клинические рекомендации (протокол лечения). Письмо Минздрава РФ от 14.10. 2015. 16. Основные показатели деятельности службы родовспоможения в Российской федерации в 2022 году // 2023. - М.: 32 с.
16. Основные показатели деятельности службы родовспоможения в Российской федерации в 2022 году // 2023. - М.: 32 с.  17. Пестрикова Т.Ю., Юрасова Е.А., Юрасов И.В. Реабилитационная терапия как составляющая комплексного подхода к лечению хронических форм воспалительных заболеваний органов малого таза у женщин// Гинекология. - 2018 -№5. - т.20. - С.37-42.
17. Пестрикова Т.Ю., Юрасова Е.А., Юрасов И.В. Реабилитационная терапия как составляющая комплексного подхода к лечению хронических форм воспалительных заболеваний органов малого таза у женщин// Гинекология. - 2018 -№5. - т.20. - С.37-42. 18. Пестрикова Т.Ю., Юрасова Е.А., Юрасов И.В. Стратегия антимикробной терапии воспалительных заболеваний органов малого таза при антибиотикорезистентности микробных возбудителей // Гинекология. - № 1. - том 21/2019. - С. - 60-65.
18. Пестрикова Т.Ю., Юрасова Е.А., Юрасов И.В. Стратегия антимикробной терапии воспалительных заболеваний органов малого таза при антибиотикорезистентности микробных возбудителей // Гинекология. - № 1. - том 21/2019. - С. - 60-65. 19. Пестрикова Т.Ю., Юрасова Е.А., Юрасов И.В., Шматкова А.С. Тенденции репродуктивного поведения молодежи в реалиях современной демографической ситуации// Репродуктивное здоровье детей и подростков / Том 15. № 3, 2019. - С.89-98.
19. Пестрикова Т.Ю., Юрасова Е.А., Юрасов И.В., Шматкова А.С. Тенденции репродуктивного поведения молодежи в реалиях современной демографической ситуации// Репродуктивное здоровье детей и подростков / Том 15. № 3, 2019. - С.89-98. 20. Приказ Минздравсоцразвития РФ от 03.12.2007 №736 "Об утверждении перечня медицинских показаний для искусственного прерывания беременности".
20. Приказ Минздравсоцразвития РФ от 03.12.2007 №736 "Об утверждении перечня медицинских показаний для искусственного прерывания беременности". 21. Приказ от 7 апреля 2016 г. n 216н "Об утверждении формы информированного добровольного согласия на проведение искусственного прерывания беременности по желанию женщины// http://www.consultant.ru/document/
21. Приказ от 7 апреля 2016 г. n 216н "Об утверждении формы информированного добровольного согласия на проведение искусственного прерывания беременности по желанию женщины// http://www.consultant.ru/document/ 22. Приказ Министерства здравоохранения РФ от 20 октября 2020 г. N 1130н "Об утверждении Порядка оказания медицинской помощи по профилю "акушерство и гинекология."
22. Приказ Министерства здравоохранения РФ от 20 октября 2020 г. N 1130н "Об утверждении Порядка оказания медицинской помощи по профилю "акушерство и гинекология." 23. Пурге А.Р. Правовое положение эмбрионов в современном праве России // Молодой ученый. 2012. № 2. С. 202-204.
23. Пурге А.Р. Правовое положение эмбрионов в современном праве России // Молодой ученый. 2012. № 2. С. 202-204.  24. Радзинский В.Е., Петров Ю.А., Калинина Е.А., Широкова Д.В., Полина М.Л. Патогенетические особенности макротипов хронического эндометрита // Казанский медицинский журнал. 2017. Т. 98. № 1. С. 27-34.
24. Радзинский В.Е., Петров Ю.А., Калинина Е.А., Широкова Д.В., Полина М.Л. Патогенетические особенности макротипов хронического эндометрита // Казанский медицинский журнал. 2017. Т. 98. № 1. С. 27-34. 25. Репродуктивный потенциал России: статистика, проблемы, перспективы улучшения М. П. Архипова, М. Б. Хамошина, А. И. Чотчаева, Э. Ш. Пуршаева, Н. В. Личак, Т. Н. Зулумян//Доктор.Ру. 2013. № 1 (79). С. 70-74.
25. Репродуктивный потенциал России: статистика, проблемы, перспективы улучшения М. П. Архипова, М. Б. Хамошина, А. И. Чотчаева, Э. Ш. Пуршаева, Н. В. Личак, Т. Н. Зулумян//Доктор.Ру. 2013. № 1 (79). С. 70-74.  26. Ростовцева Н .В., Ючинсон К .С . Правовые основы искусственного прерывания беременности по желанию женщины: опыт России и Франции // Право . Журнал Высшей школы экономики . 2023 . Том 16 . № 4 . С . 259-281 .DOI:10 .17323/2072-8166 .2023 .4 .259 .281
26. Ростовцева Н .В., Ючинсон К .С . Правовые основы искусственного прерывания беременности по желанию женщины: опыт России и Франции // Право . Журнал Высшей школы экономики . 2023 . Том 16 . № 4 . С . 259-281 .DOI:10 .17323/2072-8166 .2023 .4 .259 .281 27. Сюй Ф. Векторы современной российской демографической политики // Мир русскоговорящих стран. - 2019. - № 2 (2). - С. 23-32.
27. Сюй Ф. Векторы современной российской демографической политики // Мир русскоговорящих стран. - 2019. - № 2 (2). - С. 23-32. 28. Федеральный закон от 21.11.2011 №323-ФЗ (ред. от 27.12.2019) "Об основах охраны здоровья граждан в Российской Федерации" (с изм. и доп., вступ. в силу с 08.01.2020). (Текст: электронный // Официальный интернет-портал правовой информации.- Москва. - URL: http://www.consultant.ru/document/cons_doc_LAW_121895/).
28. Федеральный закон от 21.11.2011 №323-ФЗ (ред. от 27.12.2019) "Об основах охраны здоровья граждан в Российской Федерации" (с изм. и доп., вступ. в силу с 08.01.2020). (Текст: электронный // Официальный интернет-портал правовой информации.- Москва. - URL: http://www.consultant.ru/document/cons_doc_LAW_121895/). 29. Федосеева Н.Н., Фролова Е.А. "Проблема определения правового статуса эмбрионов в международном и российском праве"// Биомедицинское право в России и за рубежом. - 2008. - №1 - С. 9.
29. Федосеева Н.Н., Фролова Е.А. "Проблема определения правового статуса эмбрионов в международном и российском праве"// Биомедицинское право в России и за рубежом. - 2008. - №1 - С. 9. 30. Этические дилеммы начала жизни: размышления о статусе эмбриона // Научные статьи. Ру - портал для студентов и аспирантов. - Дата последнего обновления статьи: 29.09.2023. - URL https://nauchniestati.ru/spravka/eticheskie-problemy-nachala-chelovecheskoj-zhizni-problema-statusa-embriona/
30. Этические дилеммы начала жизни: размышления о статусе эмбриона // Научные статьи. Ру - портал для студентов и аспирантов. - Дата последнего обновления статьи: 29.09.2023. - URL https://nauchniestati.ru/spravka/eticheskie-problemy-nachala-chelovecheskoj-zhizni-problema-statusa-embriona/  31. American College of Obstetricians and Gynecologists. Practice bulletin no. 143: medical management of first-trimester abortion. Obstet. Gynecol. - 2014 - Vol. 123 (3). - Р. 676-692.
31. American College of Obstetricians and Gynecologists. Practice bulletin no. 143: medical management of first-trimester abortion. Obstet. Gynecol. - 2014 - Vol. 123 (3). - Р. 676-692. 32. Angelo B Hooker, Donachienne Fraenk, Judith A Huirne. Prevalence of intrauterine adhesions after termination of pregnancy: a systematic review. The European Journal of Contraception and Reproductive Health Care. 2016; 21(4):329-335.
32. Angelo B Hooker, Donachienne Fraenk, Judith A Huirne. Prevalence of intrauterine adhesions after termination of pregnancy: a systematic review. The European Journal of Contraception and Reproductive Health Care. 2016; 21(4):329-335. 33. Carlsson I., Breding K., Larsson PG. Complications related to induced abortion: a combined retrospective and longitudinal follow-up study. BMC Womens Health. 2018; 18(1):158.
33. Carlsson I., Breding K., Larsson PG. Complications related to induced abortion: a combined retrospective and longitudinal follow-up study. BMC Womens Health. 2018; 18(1):158. 34. Clinical Practice Handbook for Safe Abortion. Geneva: World Health Organization; 2014 PMID: 24624482.
34. Clinical Practice Handbook for Safe Abortion. Geneva: World Health Organization; 2014 PMID: 24624482. 35. Larsson P.G., Platz-Christensen J.J., Thejls H. Incidence of pelvic inflammatory disease after first-trimester legal abortion in women with bacterial vaginosis after treatment with metronidazole: a double-blind, randomized study. Am J Obstet Gynecol. 2012; 166:100-103.
35. Larsson P.G., Platz-Christensen J.J., Thejls H. Incidence of pelvic inflammatory disease after first-trimester legal abortion in women with bacterial vaginosis after treatment with metronidazole: a double-blind, randomized study. Am J Obstet Gynecol. 2012; 166:100-103. 36. Safe Abortion: Technical and Policy Guidance for Health Systems. 2nd ed. Geneva:World Health Organization; 2012 PMID: 23700650
36. Safe Abortion: Technical and Policy Guidance for Health Systems. 2nd ed. Geneva:World Health Organization; 2012 PMID: 23700650 37. Sedgh G, Filippi V, Owolabi OO et al. Insights from an expert group meeting on the definition and measurement of unsafe abortion. Int J Gyn Obst. 2016; 134(1):104-106.
37. Sedgh G, Filippi V, Owolabi OO et al. Insights from an expert group meeting on the definition and measurement of unsafe abortion. Int J Gyn Obst. 2016; 134(1):104-106.
 |
Главное меню |
 |
Заглавие |
 |
Введение |
 |
Обсуждение результатов |
 |
Заключение |
 |
Список литературы |
Текстовый Файл  |
|
Телефон: (4212) 30-53-11
«Вестник общественного здоровья и здравоохранения Дальнего Востока России»